Baggrund
Den kliniske behandling af indlagte alvorligt syg patient skal sikres af sundhedsydelser institution i den kliniske udvikling af den enkelte, fra indlæggelse på hospital til at varetage hjem., Når den kliniske tilstand er tilstrækkelig alvorlig, starter sådan pleje i nødområdet og fortsætter straks derefter i intensivafdelingen (ICU). Efter klinisk forbedring flyttes patienten til en konventionel hospitalsafdeling, hvor han eller hun forbliver indtil udskrivning på hospitalet, forudsat at det kliniske forløb er gunstigt. Hvis den kliniske tilstand forværres, mens den er i afdelingen, kan patienten muligvis blive genoptaget til ICU., I andre tilfælde er patientens kliniske tilstand imidlertid ikke alvorlig nok til at berettige direkte adgang til ICU, og efter en mere eller mindre kort periode med indledende klinisk stabilisering flyttes patienten til en konventionel hospitalsafdeling. Her igen, hvis den kliniske tilstand efterfølgende forværres, kan optagelse til ICU (i dette tilfælde for første gang) vise sig nødvendig.
Hvad ville der dog ske, hvis vi kunne identificere patienter i fare, før der opstår kritisk forværring, når emnet stadig er i nødområdet eller på den konventionelle hospitalsafdeling?, Uden tvivl kan foregribende klinisk pleje hos disse patienter i fare have en positiv indvirkning på sygdommens kliniske forløb og prognose. Faktisk, hvis den identificerede kliniske tilstand var alvorlig nok, kunne nødvendig optagelse på ICU afgøres tidligere – derved undgås unødige forsinkelser i behandlingen., Desuden, og måske endnu vigtigere, hvis den kliniske tilstand af patienten var til at berettige en diagnostisk omlægning eller intensivering af de terapeutiske foranstaltninger, kan det være muligt at opnå klinisk bedring, hvilket giver os mulighed for at undgå optagelse til ICU–med den ekstra fordel af en bedre håndtering af de tilgængelige sundhedsydelser af ressourcer. Således kan plejen af den alvorligt syge patient, mens den er centreret på ICU, udvides ud over sidstnævnte, hvilket repræsenterer en kontinuerlig proces gennem patientens hospitalsophold.,
med andre ord, hvis vi skulle definere patientflo.i ICU, ville vi se, at optagelse til sidstnævnte enten er programmeret eller nødbaseret. Programmerede indlæggelser til ICU svarer normalt til postoperative patienter med høj risiko, mens nødsituationen kan komme fra nød-og observationsområdet, fra en konventionel hospitalsafdeling eller fra et andet hospitalscenter. Til gengæld flyttes praktisk talt alle patienter, der er optaget på ICU, til en hospitalsafdeling (fig. 1)., Patientflo .et kan variere i størrelse fra et center til et andet, selvom globalisering af plejeprocessen for den alvorligt syge patient kan give os mulighed for at forsøge at ændre strømmen i sig selv. Specifikt, hvis vi understreger aktivitet, der sigter mod at sikre tidlig påvisning af alvorligt syge tilfælde, kunne vi omdanne nødsituation og muligvis sen patientindstrømning, med deltagelse af medicinsk personale på vagt, til programmeret og tidlig ledelse med bedre fordeling blandt enhedens personalemedlemmer., Alt dette ville igen være gyldigt i indstillingerne for både nød-og observationsområdet og de forskellige konventionelle hospitaliseringsafdelinger.
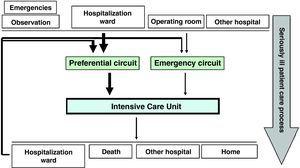
Patientflo.på intensivafdelingen.
ovenstående idé gevinster betydning i vores bevidsthed, at forsinkelser i behandlingen, eller levering af utilstrækkelig pleje i hospitalsindlæggelse ward, uafhængigt af årsagen, ofte resultere i ikke-forventede akutte indlæggelser på INTENSIVAFDELINGER, og indebærer længere hospitalsophold og i endnu større dødelighed,1–især i sygdomme, der anses for at være “tid-afhængig”, hvor forsinkelser i starter behandlingen, kan føre til en markant stigning i patientens sygelighed–dødelighed. Denne omstændighed er blevet dokumenteret i litteraturen i nogen tid.,2 Ja, det er blevet anslået, at op til 50% af alle hospitalsindlagte patienter, der ikke modtager tilstrækkelig behandling før indlæggelse på INTENSIVAFDELINGEN, og at der på den anden side 40% af indlæggelser på INTENSIVAFDELINGER kunne undgås.3 desuden kan patienter, der er indlagt på ICU fra en konventionel hospitalsafdeling, lide større dødelighed end dem, der direkte er indlagt på ICU fra nødområdet.4,5 den tidlige identifikation af disse patienter i fare er imidlertid ikke altid let på en konventionel hospitalsafdeling., Dette skyldes en række årsager, herunder en mulig mangel på tilstrækkelige menneskelige eller materielle ressourcer, utilstrækkelig organisering af det funktionelle område, utilstrækkelig personaleuddannelse, manglende overvågning af de udførte aktiviteter, undervurdering af patientens kliniske tilstand, sen identifikation af alarmerne tegn og symptomer, en forsinkelse i diagnosticerings-eller behandlingsbeslutningsprocessen eller forsinkelser med at anmode om nødvendig klinisk rådgivning., Under alle omstændigheder og som et eksempel manifesterer næsten 80% af alle patienter, der lider af kardiorespiratorisk arrestation på hospitalet, fysiopatologiske ændringer i de foregående 6-24 timer i form af uopdagede eller ubemærket ændringer i blodtryk, hjerte–eller vejrtrækningshastighed, iltning, diurese eller bevidsthedsniveau.,6-9
Intensivists, takket være deres professionelle capacitation og daglige kliniske aktiviteter, er uden tvivl hospitalet fagfolk med den bedste uddannelse, ikke kun til tidlig identifikation af alvorlig sygdom med en integreret vision for patienten, men også for fastsættelse af terapeutiske prioriteringer og tage hurtige kliniske beslutninger., I de senere år har dette ført til udvikling af medicinske plejehold med forskellige integrerende medlemmer og forskellige særegenheder i forskellige Centre og lande–dog næsten altid afhængig af en intensivist og med samme formål i tankerne: tidlig identifikation af risikopatienter uden for ICU.10-12 faktisk udgør disse hold i USA en del af” five million lives ” -programmet fra Institute for Healthcare Improvement, som et af de evidensbaserede interventioner, der er designet til at forbedre patientprognosen og reducere antallet af unødvendige dødsfald.,13 Selv om de individuelle resultater kan variere,14-16 de fordele, som disse teams vises klart–især for så vidt angår reduktion af risikoen for cardiorespiratory anholdelse (RR: 0.66; 95%CI: 0.54–0.80)17–og de er allerede blevet indarbejdet i den kliniske vejledninger om hjerte-lungeredning.18 Dog, og forklares i en del af forskellene i sammensætningen af disse medicinske teams, deres forskellige indgreb metoder eller forskellige evalueret mål, de fordele, der opnås i form af mindsket dødelighed er fortsat at være tilstrækkeligt defineret (RR: 0.96; 95%CI: 0.84–1.09).,17,19,20
med disse lokaler har vores enhed udviklet et styringssystem inden for Intensivmedicin baseret på sikkerheden for den alvorligt syge patient under hele indlæggelsesprocessen, og som vi refererer til som en udvidet intensivpleje (EIC) (Fig. 2). Specifikt har vi etableret to veldifferentierede strategiske linjer i henhold til patientens indlæggelsessted: “tidlig påvisning af den alvorligt syge patient uden for ICU” og “patientsikkerhed i ICU”., Den første af disse strategiske linjer refererer til identifikation af patienter med risiko uden for intensiv afdeling, baseret på identifikation, diagnostisk orientering og tidlig behandling af de alvorligt syge patient i samarbejde med andre kliniske specialer og uafhængigt af de faktiske eller indlæggelse, der er involveret., Således enten, når patienten opfylder en række veldefinerede alvor kriterier og den tilsynsførende læge eller sygeplejerske indberetninger EIC team, eller når EIC-team i løbet af sin daglige programmerede aktiviteter, som direkte identificerer en patient er i risiko, og det krævede niveau af medicinsk behandling er vurderet, og beslutninger, der er truffet med hensyn til den bedste placering for en sådan behandling–altid i samarbejde med den tilsynsførende læge., Denne aktivitet fokuserer på patienter, som stadig er i Nød-og Observation Område, patienter, der indlægges i en konventionel indlæggelse menighed, og patienter, der er optaget til sådanne menigheder efter udskrivelsen fra intensiv afdeling, men der anses for at være i høj risiko (postsurgical tilfælde med samtidig medicinske lidelser, patienter med udvikling af organsvigt, patienter, der stadig er stærkt afhængige af sundheds-og sygepleje, tidlig udledninger tvunget af sundhedsydelser fornødenheder osv.). Et værktøj til hjælp i den krævede opfølgning af en konkret patient, og som desuden fungerer som kvalitetskontrol, er det såkaldte Sabadell-indeks.,21 Dette instrument, der for nylig er valideret i en spansk national multicenter undersøgelse,22 er en subjektiv skala, der kvaliteter patientens prognose ved udskrivelsen fra intensiv afdeling i form af overlevelse af hospitalet episode (Tabel 1).
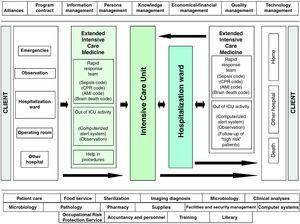
sundhedspleje proces af den alvorligt syge patient på hospitalet Universitario del Henares (Coslada, Madrid–Spanien).
The Sabadell index.
| Category | Description |
| 0 | Good prognosis |
| 1 | Poor long-term prognosis (>6–12 months)., Tilbagetagelse til intensiv afdeling |
| 2 | Dårlig på kort sigt ( |
| 3 | Død forventet på nuværende adgang til hospital |
systemet er baseret på aktiv søgning og opfølgning af patienten i fare, uanset om ingen adgang til INTENSIVAFDELINGEN har været nødvendig, eller om patienten allerede er blevet udskrevet fra INTENSIVAFDELINGEN–og på udvikling af Systemer for Tidlig Varsling (EWS), der giver den læge, der fører tilsyn patienten til at afgøre, tidlig aktivering af EIC.,
Intervention, der henvises til den første strategiske linje, der er kommenteret ovenfor (“aktivitet uden for ICU”), er grundlæggende på tre grundlæggende punkter: udarbejdelse af et alarmsystem til hospitalslaboratorietest; den daglige evaluering af patienter i visse indlæggelsesområder; og opfølgningen af de patienter, der anses for at være i høj risiko, og som allerede er udskrevet fra ICU., Konkret, en elektronisk database opdateres dagligt første ting om morgenen, registrering af laboratorietestdata, der betragtes som afgørende for vores indgriben, og som er indsamlet fra den foregående dag indtil den morgen. Når en bestemt tærskelværdi er overskredet (troponin i>0.3 µg/l, pH
7.,30, PCO2>50 mmHg, platelet count100,000/µl, laktat>3mmol/l), de specifikke oplysninger, som er identificeret, herunder prøveudtagning og værdien af den parameter, med sammenhæng til identiteten af patienten (fulde navn og historie nummer). Derefter kontrollerer en af intensivisterne dagligt og på hinanden følgende Hver af de patienter, der er advaret gennem den elektroniske sagshistorie (Selene)), og beslutter, om der er behov for intervention eller ej., Hvis intervention viser sig nødvendig, kontakter intensivisten den læge, der er ansvarlig for patienten, og begge vurderer i fællesskab den kliniske situation for at bestemme det kursus, der skal tages. Mulighederne omfatter derfor hjælp til behandlingsjustering eller diagnostisk tilgang med tæt patientopfølgning i de efterfølgende timer; tidlig optagelse på ICU, overvågning af overførsel og optagelse på enheden; eller deltagelse i beslutningen om at begrænse livsstøttehåndteringsforanstaltninger., Uafhængigt af antallet af patienter, der er advaret gennem det elektroniske system, og hvor disse patienter er placeret, foretages daglig evaluering også med samme formål som de patienter, der er indlagt i Nød-og observationsområdet, i koordinering med den tilsynsførende læge. På lignende måde foretages daglig klinisk evaluering af de patienter, der allerede er udskrevet fra ICU, og som anses for at være i høj risiko., Disse fag, med Sabadell indeks-score på 1 eller 2, er dem, der har været i Enheden i lang tid (>10 dage), der stadig kræver for meget pleje, have været afsluttet med en trakeotomi, eller–for eksempel–har været indlagt på en kirurgisk afdeling og på udledning er stadig modtager behandling for infektiøse komplikationer., I slutningen af morgenen, under enhedens kliniske session, kommenteres de udførte aktiviteter, der informerer om den kliniske situation for de evaluerede patienter, de forventede resultater og om optagelse til intensiv pleje blev besluttet.
med hensyn til sådan optagelse og bestemt af den type sygdom, der overvejende behandles i vores enhed, og af behovet for at sikre tidligere indgreb med henblik på at forbedre patientprognosen, har vi defineret visse sygdomsprocesser som værende af prioriteret bekymring., Der er implementeret en specifik tværfaglig interventionsplan, og i nogle tilfælde et tidligt advarselssystem (e .s) med visse kriterier for Klinisk laboratorietest sværhedsgrad for at optimere klinisk pleje. Et eksempel er tilvejebragt af interventionsplanen i tilfælde af akut koronarsyndrom (“iskæmisk hjertesygdomskode”), som blev præsenteret og godkendt af centrets medicinske bestyrelse., Ligeledes er der udviklet en plan med henvisning til akutpleje på hospitalet og hjerte-lungeredning (“CPR-kode”), der fastlægger, vedligeholder og informerer om kommunikationssystemet, der garanterer øjeblikkelig aktivering af interventionsprotokollen i tilfælde af medicinsk nødsituation på hospitalet.
“Sepsis-koden” sigter på sin side at sikre den tidlige identifikation af septiske patienter i overensstemmelse med retningslinjerne for den overlevende Sepsis-kampagne.,26,27 efter de relevante informative sessioner, distributionen af understøttende grafisk materiale og diffusion af vejledningen er kommunikationssystemet som reaktion på indledende tegn på alarm blevet etableret for både tidlig behandling og aktivering af EIC ‘ erne., Endelig, det næste skridt, som er under stadig udvikling, vil være indførelse af en intervention protokol til identifikation af patienter med alvorlige skader i hjernen og tidlig indberetning af sådanne sager for EIC og til organtransplantation koordinator for center for at lette posterior beslutningstagning (“hjernedød-kode”)–som det anbefales af den spanske Nationale Transplantation Organisation.,28
Patientsikkerhed i ICU
for at garantere sikker pleje af de patienter, der er indlagt på ICU, er der oprettet en specifik funktionel gruppe, der repræsenterer hvert af de implicerede fagområder. Generelt set er dets hovedopgaver at tilvejebringe og fremme et passende miljø, der henviser til patientsikkerhed, dokumentere og analysere kritiske hændelser, informere om de trufne korrigerende foranstaltninger og overvåge opfølgning og overholdelse af de vedtagne foranstaltninger. Hændelsesregistret omfatter flere dataindsamlingssystemer.,e side har vi et særligt ark, der er frivilligt anbragt i de tilsvarende stand til posterior analyse, og som er tilgængelig på alle tidspunkter, og på den anden side har vi de data, tjekliste, der svarer til de oplysninger, der indsamles dagligt flere point i løbet af dagen: i anledning af ændringen i sygepleje skift i morgen og natten, og i den kliniske kontroller foretaget ved middagstid–med deltagelse af alle medarbejdere i Enheden, der er relateret til patienten, at kommentere den planlagte behandling, og som afspejler den kliniske data på skærmen (laboratorietest, radiologiske undersøgelser osv.,), samt den aktuelle behandling, der ydes.
Særlig fokus på overvågning af nosokomielle infektioner, der specifikt og direkte relateret til kendte risikofaktorer og/eller er forbundet til øget sygelighed–dødelighed blandt kritiske patienter: mekanisk ventilation-pneumoni, uretral kateter-relaterede urin-infektioner, primære bacteremias og bacteremias relateret til katetre og sekundære bakteriæmi., I denne sammenhæng følger vi de tilsvarende nationale og internationale anbefalinger og retningslinjer med brug af den fælles metode i envin-HELICS-undersøgelsen, 29,som giver os mulighed for at sammenligne og præsentere resultater i både lokale og nationale omgivelser., En særlig detalje, der skal tages hensyn til her, er fælles brug i vores Enhed af selektiv mave-dekontaminering (SDD), der er baseret på en kontinuerlig blomster årvågenhed system med forebyggende isolation af de patienter, der præsenterer hospitalsophold i løbet af 5 dage før indlæggelsen på INTENSIVAFDELINGEN, med den seneste behov for sundhedsydelser, eller med anamnese af kolonisering af nogle multiresistent mikroorganisme.
konklusioner
den tilgang, der er vedtaget af denne organisatoriske model for Intensivafdelingens aktiviteter, har flere konnotationer., En første og enkel bekymring er aktivt at sikre plejen af de patienter, der er optaget på ICU korrekt på en effektiv, effektiv og sikker måde. Dette er let generaliserbart, hvilket kræver modifikationer logisk relateret til de enkelte karakteristika for hvert center og enhed. Det er også nødvendigt, og i en eller anden grad og på en mere eller mindre systematiseret måde har altid været til stede i vores professionelle aktivitet.
en anden og ikke altid let generaliserbar bekymring er ændringen i ICU ‘ s traditionelle funktionelle model på både organisatoriske og konceptuelle niveauer., I effekt, patienten er ikke længere set som kun den enkelte, der er optaget til den Enhed, men nu også omfatter personer, hvis kliniske tilstand kan forværres, uanset hvor de er indlagt, fordi tidlige kliniske pleje i sådanne tilfælde kan gavne skjulte patientforløb. Fordel i dette tilfælde er ikke begrænset til patienten, da ændring af patientstrøm fra nødkredsløbet til præferenceplejekredsløbet gør det muligt at mindske byrden for førstnævnte–kun overvåget af fagfolk på vagt., Mere præcis viden om den kliniske situation hos disse evaluerede patienter muliggør derfor forbedret styring af de eksisterende ressourcer. Endelig har arbejdet tættere på resten af de kliniske specialer tjent til at forbedre kendskabet til vores daglige arbejde som intensivister, hvilket giver større faglig anerkendelse og utvivlsomt en større institutionel indflydelse fra vores enhed på hospitalet.
interessekonflikt
forfatterne har ingen interessekonflikt at erklære.
Skriv et svar