Rationale
la atención clínica del paciente gravemente enfermo hospitalizado debe ser asegurada por la institución de salud a lo largo de la evolución clínica del individuo, desde el ingreso hospitalario hasta el alta domiciliaria., Cuando la condición clínica presente es suficientemente grave, dicha atención comienza en el área de emergencia, e inmediatamente después continúa en la unidad de Cuidados Intensivos (UCI). Después de la mejoría clínica, el paciente es trasladado a una sala de hospital convencional, donde permanece hasta el alta hospitalaria, siempre que el curso clínico sea favorable. Sin embargo, si la condición clínica empeora mientras está en la sala, El paciente puede tener que ser readmitido en la UCI., Sin embargo, en otros casos la condición clínica del paciente no es lo suficientemente grave como para justificar el ingreso directo a la UCI, y después de un período más o menos breve de estabilización clínica inicial, el paciente es trasladado a una sala de hospital convencional. Una vez más, si la condición clínica empeora posteriormente, el ingreso en la UCI (en este caso por primera vez) puede ser necesario.
sin embargo, ¿qué pasaría si pudiéramos identificar pacientes en riesgo, antes de que ocurra el empeoramiento crítico, cuando el sujeto todavía está en el área de emergencia o en la sala de hospital convencional?, Sin duda, la atención clínica anticipada en estos pacientes en riesgo podría tener un impacto positivo en el curso clínico y pronóstico de la enfermedad. En efecto, si la condición clínica identificada era lo suficientemente grave, el ingreso necesario en la UTI podría decidirse antes, evitando así retrasos innecesarios en el tratamiento., Además, y quizás aún más importante, si la condición clínica del paciente justificara una reorientación diagnóstica o una intensificación de las medidas terapéuticas, podría ser posible lograr una mejoría clínica que nos permita evitar el ingreso en la UCI, con la ventaja añadida de una mejor gestión de los recursos asistenciales disponibles. Así, el cuidado del paciente gravemente enfermo, estando centrado en la UTI, puede ser extendido más allá de esta última, representando un proceso continuo a lo largo de la estancia hospitalaria del paciente.,
dicho de otro modo, si definiéramos el flujo de pacientes en la UCI, veríamos que la admisión a esta última es programada o basada en la emergencia. Los ingresos programados en la UCI corresponden normalmente a pacientes postoperatorios de alto riesgo, mientras que los casos de emergencia pueden provenir del área de Urgencias y observación, de una sala de hospitalización convencional o de algún otro centro hospitalario. A su vez, prácticamente todos los pacientes ingresados en la UCI son posteriormente trasladados a una sala de hospitalización (Fig. 1)., El flujo de pacientes puede variar en magnitud de un centro a otro, aunque globalizar el proceso de cuidado del paciente gravemente enfermo podría permitirnos intentar modificar el flujo en sí mismo. En concreto, si enfatizamos la actividad orientada a asegurar la detección temprana de los casos de enfermedad grave, podríamos transformar la emergencia y posiblemente el ingreso tardío de pacientes, atendidos por personal médico de turno, en una gestión programada y temprana, con una mejor distribución entre los miembros del personal de la unidad., Todo ello, a su vez, sería válido tanto en el ámbito del área de Urgencias y observación como en las diferentes salas de hospitalización convencionales.
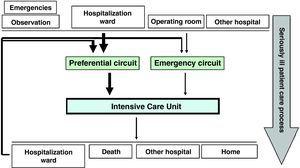
flujo de pacientes de la unidad de Cuidados Intensivos.
La idea gana importancia con nuestra conciencia de que los retrasos en el tratamiento, o la provisión de un cuidado inadecuado de la hospitalización del barrio, independientemente de la causa, a menudo en consecuencia no esperada de emergencia de admisión a la UCI, y que implican más tiempo de estancia hospitalaria e incluso mayor mortalidad,1–particularmente en enfermedades consideradas como «tiempo dependiente», donde las demoras en el inicio del tratamiento puede conducir a un marcado aumento en la morbilidad y en la mortalidad. Esta circunstancia ha sido documentada en la literatura desde hace bastante tiempo.,2 de hecho, se ha estimado que hasta el 50% de todos los pacientes hospitalizados no reciben el tratamiento adecuado antes de su ingreso en la UTI, y que por otro lado se podría evitar un total del 40% de los ingresos en la UTI.3 Además, los pacientes ingresados en la UTI desde una sala de hospital convencional pueden sufrir mayor mortalidad que los ingresados directamente en la UTI desde el área de emergencia.4,5 sin embargo, la identificación temprana de estos pacientes en riesgo no siempre es fácil en una sala de hospital convencional., Esto se debe a una serie de razones, incluyendo la posible falta de recursos humanos o materiales suficientes, la organización inadecuada del área funcional, la capacitación insuficiente del personal, la falta de supervisión de las actividades realizadas, la subestimación del estado clínico del paciente, la identificación tardía de los signos y síntomas de alarma, el retraso en el proceso de toma de decisiones diagnósticas o terapéuticas, o retrasos en la solicitud de la asesoría clínica necesaria., En cualquier caso, y a modo de ejemplo, casi el 80% de todos los pacientes que sufren parada cardiorrespiratoria en el hospital manifiestan alteraciones fisiopatológicas en las 6–24h previas, en forma de cambios no detectados o inadvertidos en la presión arterial, frecuencia cardíaca o respiratoria, oxigenación, diuresis o nivel de conciencia.,6-9
Los intensivistas, gracias a su capacitación profesional y actividades clínicas diarias, son sin duda los profesionales del hospital con la mejor formación no solo para la identificación temprana de la enfermedad grave con una visión integral del paciente, sino también para establecer prioridades terapéuticas y tomar decisiones clínicas rápidas., En los últimos años, esto ha llevado al desarrollo de equipos de atención médica con diferentes miembros integradores y diferentes particularidades en diferentes centros y países, aunque casi siempre dependientes de un intensivista, y con el mismo propósito en mente: la identificación temprana de pacientes de riesgo fuera de la UCI.10-12 de hecho, en Estados Unidos estos equipos forman parte del programa «cinco millones de vidas» del Institute for Healthcare Improvement, como una de las intervenciones basadas en la evidencia diseñadas para mejorar el pronóstico de los pacientes y reducir el número de muertes innecesarias.,Aunque los resultados individuales varían 14-16, los beneficios que ofrecen estos equipos parecen claros, especialmente en lo que se refiere a la reducción del riesgo de parada cardiorrespiratoria (RR: 0,66; IC 95%: 0,54–0,80)17, y ya se han incorporado a las guías clínicas de reanimación cardiopulmonar.18 Sin embargo, y explicados en parte por las diferencias en la composición de estos equipos médicos, sus diferentes métodos de intervención o los diferentes objetivos evaluados, los beneficios derivados en términos de disminución de la mortalidad aún no se han definido adecuadamente (RR: 0,96; IC 95%: 0,84–1,09).,17,19,20
con estas premisas, nuestra unidad ha desarrollado un sistema de gestión en Medicina Intensiva, basado en la seguridad del paciente gravemente enfermo durante todo el proceso de hospitalización, y que denominamos servicio de Cuidados Intensivos extendidos (EICS) (Fig. 2). Específicamente, hemos establecido dos líneas estratégicas bien diferenciadas, según el lugar de hospitalización del paciente: «detección precoz del paciente gravemente enfermo fuera de la UCI» y «seguridad del paciente en la UCI»., La primera de esas líneas estratégicas se refiere a la identificación de pacientes en riesgo fuera de la UTI, A partir de la identificación, orientación diagnóstica y tratamiento precoz del paciente gravemente enfermo, en colaboración con otras especialidades clínicas e independientemente del lugar real u hospitalización involucrada., Así, ya sea cuando el paciente cumple con una serie de criterios de gravedad bien definidos y el médico o enfermero supervisor alerta al equipo del EICS, o cuando el equipo del EICS en el curso de sus actividades diarias programadas identifica directamente a un paciente en riesgo, se evalúa el nivel de atención médica requerido y se toman decisiones sobre el mejor lugar para dicha atención, siempre en coordinación con el médico supervisor., Esta actividad se centra en los pacientes que aún se encuentran en el área de emergencia y observación, los pacientes ingresados en una sala de hospitalización convencional y los pacientes ingresados en dichas salas después del alta de la UCI, pero que se consideran de alto riesgo (casos posquirúrgicos con trastornos médicos concomitantes, pacientes con insuficiencia orgánica en evolución, pacientes que aún dependen fuertemente de los cuidados de enfermería, altas tempranas forzadas por necesidades asistenciales, etc.).). Una herramienta de ayuda en el seguimiento requerido de un paciente concreto, y que además sirve de control de calidad, es el denominado índice de Sabadell.,Este instrumento, recientemente validado en un estudio multicéntrico Nacional español22, es una escala subjetiva que califica el pronóstico del paciente al alta de la UCI en términos de supervivencia del episodio hospitalario (Tabla 1).
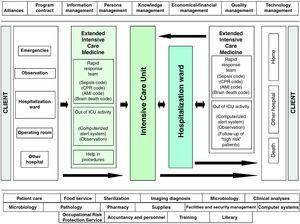
proceso asistencial del paciente gravemente enfermo en el Hospital Universitario del Henares (Coslada, Madrid-España).
The Sabadell index.
| Category | Description |
| 0 | Good prognosis |
| 1 | Poor long-term prognosis (>6–12 months)., Readmisión a la UCI |
| 2 | Pobre pronóstico a corto plazo ( |
| 3 | la Muerte espera en la corriente de admisión del hospital |
el sistema se basa en la búsqueda activa y el seguimiento del paciente en riesgo-independientemente de si no se ha requerido el ingreso en la UCI o si el paciente ya ha sido dado de alta de la UCI–y en el desarrollo de Sistemas de Alerta Temprana (EWS) que permitan al médico que supervisa al paciente decidir la activación temprana de los EICS.,
la intervención referida a la primera línea estratégica comentada anteriormente («actividad fuera de la UCI») es fundamental en tres puntos básicos: La elaboración de un sistema de alerta de pruebas de laboratorio hospitalario; la evaluación diaria de pacientes en determinadas áreas de hospitalización; y el seguimiento de aquellos pacientes considerados de alto riesgo y que ya han sido dados de alta de la UCI., Concretamente, a primera hora de la mañana se actualiza diariamente una base de datos electrónica, registrando los datos de las pruebas de laboratorio consideradas determinantes para nuestra intervención, y que se han recogido desde el día anterior hasta esa mañana. Una vez superado un determinado valor umbral (troponina I>0,3 µg/l, pH
7.,30, PCO2>50 mmHg, recuento de plaquetas100. 000 / µl, lactato> 3mmol / l), Se identifica la información específica, incluido el tiempo de muestreo y el valor del parámetro, con correlación con la identidad del paciente (nombre completo y número de historia clínica). Luego, de forma diaria y sucesiva, uno de los intensivistas revisa cada uno de los pacientes alertados a través de la historia clínica electrónica (Selene®), y decide si la intervención es necesaria o no., Si la intervención resulta necesaria, el intensivista se pone en contacto con el médico responsable del paciente, y ambos evalúan conjuntamente la situación clínica para decidir el curso a seguir. Por lo tanto, las posibilidades comprenden la ayuda en el ajuste del tratamiento o abordaje diagnóstico, con un seguimiento cercano del paciente en las horas siguientes; el ingreso temprano en la UTI, supervisando el traslado y el ingreso a la unidad; o la participación en la decisión de limitar las medidas de manejo del soporte vital., Independientemente del número de pacientes alertados a través del sistema electrónico y de la ubicación de estos pacientes, también se realiza una evaluación diaria con la misma finalidad de los pacientes ingresados en el área de emergencia y observación, en coordinación con el médico supervisor. De igual manera, se realiza una evaluación clínica diaria de aquellos pacientes que ya han sido dados de alta de la UCI y que son considerados de alto riesgo., Estos sujetos, con puntuaciones del índice Sabadell de 1 o 2, son aquellos que han estado en la unidad durante mucho tiempo (> 10 días), todavía requieren demasiada atención de enfermería, han sido dados de alta con una traqueotomía, o–por ejemplo–han sido hospitalizados en una sala de cirugía y al alta siguen recibiendo tratamiento por complicaciones infecciosas., Al final de la mañana, durante la sesión clínica de la unidad, se comentan las actividades realizadas, informando de la situación clínica de los pacientes evaluados, los resultados esperados y si se decidió el ingreso a Cuidados Intensivos.
en cuanto a dicho ingreso, y determinado por el tipo de enfermedad predominantemente tratada en nuestra unidad y por la necesidad de asegurar una intervención temprana con el fin de mejorar el pronóstico del paciente, hemos definido ciertos procesos de la enfermedad como de preocupación prioritaria., Se ha implementado un plan de intervención multidisciplinar específico, y en algunos casos un sistema de Alerta Temprana (SAT) con ciertos criterios de severidad de pruebas clínico-laboratoriales, con el fin de optimizar la atención clínica. Un ejemplo es el plan de intervención en el caso del síndrome coronario agudo («código de cardiopatía isquémica»), que fue presentado y aprobado por el Consejo de Administración Médica del centro., Asimismo, se ha desarrollado un plan referente a la atención de emergencia intrahospitalaria y reanimación cardiopulmonar («CPR code»), que establece, mantiene e informa del sistema de comunicación garantizando la activación inmediata del Protocolo de intervención en caso de cualquier emergencia médica hospitalaria.
el «código de Sepsis» a su vez tiene como objetivo asegurar la identificación temprana de los pacientes sépticos, de acuerdo con las directrices de la campaña de sepsis sobreviviente.,26,27 Tras las sesiones informativas pertinentes, la distribución de material gráfico de apoyo y la difusión de la guía, se ha establecido el sistema de comunicación en respuesta a las primeras señales de alerta tanto para el tratamiento precoz como para la activación de los EIC., Por último, el siguiente paso, que todavía está en desarrollo, será la introducción de un protocolo de intervención para la identificación de pacientes con daño cerebral grave y la notificación temprana de estos casos al EICS y al coordinador de trasplante de órganos del centro, con el fin de facilitar la toma de decisiones posteriores («código de muerte encefálica»), según lo aconsejado por la Organización Nacional de trasplantes.,28
seguridad del paciente en la UTI
con el fin de garantizar un cuidado seguro de los pacientes ingresados en la UTI, se ha creado un grupo funcional específico, que representa cada una de las áreas profesionales implicadas. En términos generales, sus principales tareas son proporcionar y promover un entorno adecuado referido a la seguridad del paciente, documentar y analizar incidentes críticos, informar de las medidas correctivas adoptadas y supervisar el seguimiento y cumplimiento de las medidas adoptadas. El registro de incidentes comprende varios sistemas de recopilación de datos.,E mano tenemos una ficha específica que se coloca voluntariamente en el stand correspondiente para el análisis posterior, y que es accesible en todo momento, y por otro lado tenemos el checklist de datos correspondiente a la información recogida diariamente en varios puntos del día: con ocasión del cambio de turno de enfermería por la mañana y por la noche, y en el chequeo clínico realizado al mediodía–con la participación de todo el personal de la unidad relacionado con el paciente, comentando el tratamiento previsto y reflejando los datos clínicos en pantalla (pruebas de laboratorio, exploraciones radiológicas, etc.,), así como el tratamiento actual que se proporciona.
se presta especial atención a la vigilancia de las infecciones nosocomiales específica y directamente relacionadas con factores de riesgo conocidos y / o asociadas al aumento de la morbimortalidad en pacientes críticos: neumonía asociada a ventilación mecánica, infecciones urinarias relacionadas con catéteres uretrales, bacteremias primarias y bacteremias relacionadas con catéteres y bacteriemias secundarias., En este contexto seguimos las recomendaciones y directrices nacionales e internacionales correspondientes, con el uso de la metodología común del estudio ENVIN-HELICS, 29 que nos permite comparar y presentar resultados tanto en el ámbito local como nacional., Un detalle específico a tener en cuenta aquí es el uso común en nuestra unidad de descontaminación digestiva selectiva (SDD), basada en un sistema de vigilancia floral continua, con aislamiento preventivo de aquellos pacientes que presentan estancias hospitalarias de más de 5 días antes del ingreso a la UCI, con necesidades recientes de asistencia sanitaria, o con antecedentes de colonización por algún microorganismo multirresistente.
conclusiones
el abordaje adoptado por este modelo organizativo de las actividades de la unidad de Cuidados Intensivos tiene varias connotaciones., Una primera y simple preocupación es asegurar activamente el cuidado de los pacientes ingresados en la UTI de manera adecuada, eficiente, efectiva y segura. Esto es fácilmente generalizable, requiriendo las modificaciones lógicamente relacionadas con las características individuales de cada centro y unidad. También es necesario, y en un grado u otro, y de manera más o menos sistematizada, siempre ha estado presente en nuestra actividad profesional.
una segunda preocupación, no siempre fácilmente generalizable, es el cambio en el modelo funcional tradicional de la UTI, tanto a nivel organizacional como conceptual., En efecto, el paciente ya no es visto solo como el individuo ingresado en la unidad, sino que ahora también incluye a aquellos individuos cuya condición clínica puede empeorar, independientemente del lugar donde se encuentren hospitalizados, ya que la atención clínica temprana en tales casos puede beneficiar el curso posterior del paciente. El beneficio en este caso no se limita al paciente, ya que la modificación del flujo del paciente del circuito de emergencia al circuito de atención preferencial permite disminuir la carga sobre el primero–supervisado solamente por profesionales en servicio., Por lo tanto, un conocimiento más preciso de la situación clínica de estos pacientes evaluados permite una mejor gestión de los recursos existentes. Por último, en nuestra experiencia, el trabajo más cercano al resto de especialidades clínicas ha servido para mejorar el conocimiento de nuestro trabajo diario como intensivistas, otorgando un mayor reconocimiento profesional y, sin duda, una mayor Influencia Institucional por parte de nuestra unidad dentro del hospital.
conflicto de intereses
los autores no tienen ningún conflicto de intereses que declarar.
Deja una respuesta