(Editor Original – Rachael Lowe, Jennifer Uytterhaegen David Bayard, Neil de Heyder, Jack Cortvriend, Nicolas Casier como parte del Vrije Universiteit Brussel Evidence-Based Practice Project
principales colaboradores – Rachael Lowe, Laura Ritchie, Van Horebeek Erika, Scott Cornish y Kim Jackson
definición/descripción
una meniscectomía Artroscópica es un procedimiento para extirpar parte o la totalidad de un menisco de la articulación tibio-femoral de la rodilla mediante cirugía artroscópica (Ojo de cerradura)., El procedimiento puede ser una meniscectomía completa donde se extirpa el menisco y el borde meniscal o parcial donde solo se extirpa una sección del menisco. Esto puede variar desde un recorte menor de un borde deshilachado hasta algo menos que quitar el borde. Este es un procedimiento mínimamente invasivo que a menudo se lleva a cabo de forma ambulatoria en una clínica de un día y se realiza cuando un desgarro meniscal es demasiado grande para ser corregido por una reparación quirúrgica del menisco., Cuando la terapia no operativa proporciona algún grado de alivio de los síntomas a largo plazo, estos beneficios pueden volverse cada vez más ineficaces a medida que el menisco afectado degenera con el tiempo. En tales casos, la meniscectomía artroscópica parcial puede ser más efectiva para mejorar la calidad de vida del paciente.
Anatomía clínicamente relevante
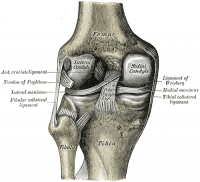
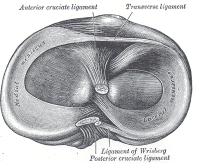
los meniscos de la rodilla son estructuras fibrocartilaginosas en forma de media luna que se suman a la congruencia de la articulación tibio-femoral al tiempo que dispersan la fricción y el peso corporal., Existe una diferencia entre el menisco medial y el lateral:
- el menisco medial es más grande y tiene una forma de tipo C. Se mezcla con el ligamento colateral medial
- El menisco lateral más pequeño tiene una forma de O. Esto es más móvil que el menisco medial y se mezcla con el músculo poplíteo.,
Posterior View of Knee |
Menisci from Above |
Epidemiology/ Etiology
Majewski reports that injuries to the menisci are the second most common injury to the knee, with an incidence of 12% to 14% and a prevalence of 61 cases per 100,000 persons ., El fútbol y el rugby, seguidos del esquí, son los deportes con un mayor riesgo de lesiones meniscales agudas. Entre las lesiones que afectan a la rodilla, sugiere que la mayoría involucran el ligamento cruzado anterior (LCA), el menisco medial y lateral. También observó que el 85% de los pacientes con lesiones meniscales y LCA requieren tratamiento artroscópico .,
etiología
para los desgarros meniscales degenerativos, existe una fuerte evidencia de que la edad (mayor de 60 años), el sexo (masculino), arrodillarse y ponerse en cuclillas relacionadas con el trabajo y subir escaleras consistentemente de más de 30 vuelos son factores de riesgo para desgarros meniscales. También hubo una fuerte evidencia de que sentarse durante más de 2 horas al día puede reducir el riesgo de desgarros meniscales degenerativos . Barbara et al sugieren que esperar más de 12 meses entre la lesión del LCA y la cirugía reconstructiva es un factor de riesgo para desarrollar un desgarro del menisco medial .,
presentación clínica
- Dolor en la línea articular y derrame
- Las quejas de ‘clic’, ‘bloqueo’ y ‘ceder’ son comunes
- rodilla funcionalmente inestable
- Los síntomas son con frecuencia más intensos al flexionar y cargar la rodilla, con actividades como ponerse en cuclillas y arrodillarse mal toleradas debido a la rigidez y el dolor
diagnóstico diferencial
dolor en la línea articular un falso positivo como otro diagnóstico’ puede ser; osteoartritis, defectos osteocondrales, lesión del ligamento colateral o fracturas., El derrame también puede ocurrir cuando hay problemas con los ligamentos cruzados, los huesos o el cartílago articular.
Las patologías como la condromalacia rótula, las fracturas y el síndrome de Sinding Larsen Johansson pueden compartir los mismos síntomas de aumento del dolor en la flexión de la rodilla, carga de la rodilla, sentadillas y rodillas.
la sensación de ceder no es exclusiva del daño meniscal, sino también en los pacientes una lesión del ligamento cruzado anterior. La sensación de inestabilidad y bloqueo también es común con la osteocondritis dessecans.,
Procedimientos de diagnóstico
- Se ha informado que la sensibilidad en la línea articular es la mejor prueba común para lesiones meniscales
- La prueba de McMurray es positiva si se escucha un estallido audible o un chasquido en la línea articular mientras se flexiona y gira la rodilla del paciente.
- La prueba de Appley se realiza con el paciente prono, luego hiper-flexionando la rodilla y girando la meseta tibial en los cóndilos femorales.
- La prueba de Steinman se realiza en un paciente supino llevando la rodilla a flexión y rotación.
- La prueba de Ege se realiza con el paciente en cuclillas., Un resultado positivo es un clic audible y palpable escuchado / sentido sobre el área del desgarro del menisco. Los pies del paciente se giran hacia afuera para detectar un desgarro de menisco medial, y se giran hacia adentro para detectar un desgarro de menisco lateral.
- prueba de Tesalia.
- MRI: tiene un papel crucial en pacientes con lesiones combinadas y la evaluación de las superficies meniscales., Los hallazgos anormales se clasifican de I A IV:
grado I: degeneración Central discreta-una lesión intrameniscal de señal aumentada sin conexión a la superficie articular
grado II: degeneración Central Extensa – un área intrameniscal más grande de intensidad de señal aumentada, nuevamente sin conexión a la superficie articular. Puede ser horizontal o lineal en orientación
grado III: desgarro Meniscal – aumento de la intensidad de la señal intrameniscal con alteración del contorno de la superficie articular., Puede estar asociado con desplazamiento de fragmentos meniscales o formación de pasos superficiales
grado IV: desgarro meniscal complejo – interrupción múltiple de superficies meniscales
la presencia de desgarros en el área roja versus las áreas blancas del menisco es crucial ya que el pronóstico positivo a largo plazo para la reparación de desgarros solo es bueno dentro de las áreas rojas vascularizadas.,herramienta de evaluación niscal (WOMET)
esta decisión se basa en varios factores como la edad, las comorbilidades, el cumplimiento, las características del desgarro (ubicación del desgarro, edad y patrón del desgarro) y si el desgarro es estable o inestable., Cuando el desgarro se considera inestable, es necesaria una cirugía.
los desgarros degenerativos o no degenerativos que son asintomáticos o estables se tratan de forma no quirúrgica. pero tratados quirúrgicamente en casos sintomáticos. Luego hay que determinar si una reparación de menisco o una meniscectomía es apropiada. Cuando ninguno de los tratamientos quirúrgicos normales son apropiados, la meniscectomía total es la opción., Los factores tomados en consideración son:
- La evaluación clínica
- lesiones relacionadas
- El tipo exacto, la ubicación y la extensión del desgarro meniscal
Si se realiza una reparación meniscal con reconstrucción concomitante del LCA, la tasa de éxito ha sido elevada en varios estudios de Tenuta JJ et al., también se encontró que el ancho del borde es un factor importante ya que no hay reparación con un ancho mayor de 4 mm cicatrizado
los desgarros meniscales pequeños y degenerativos a menudo se tratan de manera conservadora con reposo, AINE, reduciendo la carga sobre la articulación a través de la modificación de la actividad y el tratamiento con fisioterapia. Cuando se adopta un enfoque no quirúrgico, es esencial que se logre y mantenga un buen nivel de fuerza en la pierna afectada y se eviten las actividades que requieran pivotar o cambios repentinos de dirección., Si el desgarro es grande, en una región vascularizada baja o si el manejo conservador no logra aliviar el dolor asociado y la disfunción articular, la cirugía es el siguiente paso .
Cirugía
se realizan dos pequeñas incisiones en la región anterior de la rodilla por debajo de la rótula. Se inserta una cámara a través de una de las incisiones para que el cirujano pueda ver el interior de la articulación de la rodilla en un monitor. La otra incisión se utiliza para colocar una herramienta en la articulación que cortará y extraerá la pieza desgarrada de cartílago., Mientras la cámara está dentro de la articulación, el cirujano aprovecha esta oportunidad para examinar el resto de la rodilla para asegurarse de que esté sana.
manejo de Fisioterapia
la estimulación eléctrica Neuromuscular (EMN) causa contracción muscular mediante la aplicación de corriente transcutánea a las ramas terminales del motoneuron. En sujetos con osteoartritis de rodilla, las EMN pueden aumentar la fuerza del cuádriceps y mejorar el rendimiento funcional, y se ha encontrado que son tan efectivas como la terapia con ejercicio. NMES también tiene un efecto beneficioso sobre la masa muscular., Otros beneficios de la terapia son una reducción en la atrofia muscular postoperatoria con prehabilitación por ejercicio (LOE 3b)
factores de riesgo preoperatorios
La meniscectomía es un procedimiento seguro incluso en pacientes mayores. Sin embargo, independientemente de la edad, los pacientes con una comorbilidad aumentada y aquellos con antecedentes de tabaquismo tienen un mayor riesgo de eventos adversos y/o readmisión después del procedimiento., (LOE 4)
postoperatorio
después de la meniscectomía el protocolo de rehabilitación puede ser agresivo, ya que las estructuras anatómicas de la articulación de la rodilla no deben estar excesivamente protegidas durante la fase de curación. El tratamiento de rehabilitación consiste en terapia de ultrasonido con hielo, masaje de fricción, movilización articular, elevación de pantorrillas, escalonamiento, ejercicio extensor y ciclismo. (LOE 5) El tratamiento bajo el agua no puede comenzar hasta que las heridas se hayan cerrado adecuadamente para evitar un mayor riesgo de infección.,
en la primera semana después de la cirugía el tratamiento de rehabilitación consiste en una carga progresiva con muletas. Los objetivos iniciales después de la cirugía son: controlar el dolor y la hinchazón, el rango máximo de movimiento de la rodilla (ROM) y caminar con todo el peso. No hay limitación de carga, siendo la carga soportada la tolerada por el paciente.
en las siguientes 3 semanas el objetivo es normalizar la marcha y aumentar la ROM de rodilla, liderada por la tolerancia del paciente. El fortalecimiento muscular intensivo, los ejercicios propioceptivos y de equilibrio se llevan a cabo alrededor de la tercera semana.,
El retorno al deporte/actividades se recomienda solo cuando la fuerza muscular del cuádriceps es de al menos el 80% de la extremidad contralateral. Sin embargo, no se recomienda el deporte de nivel competitivo hasta que la fuerza muscular en la extremidad afectada sea al menos del 90%.,
Los pacientes generalmente regresan al trabajo después de 1 a 2 semanas, a las actividades deportivas después de 3 a 6 semanas y a la competencia después de 5 a 8 semanas (LOE 5)
la rehabilitación se puede dividir en 3 fases
• Fase 1: la fase aguda (1-10 días postoperatorios)
Los objetivos son disminuir la inflamación, restaurar el rango de movimiento y la reeducación neuromuscular del cuádriceps. Los ejercicios recomendados en la primera fase son: cuadricep de arco largo, cuadricep de arco corto, rizos isquiotibiales (ejercicios de cadena abierta), ciclismo y prensas de piernas (ejercicios de cadena cerrada).,
• Fase 2: La fase subaguda (10 días-4 semanas después de la operación)
Los objetivos son restaurar la fuerza muscular y la resistencia, restablecer la ROM completa y sin dolor, un retorno gradual a las actividades funcionales y minimizar las desviaciones normales de la marcha. Se deben agregar más ejercicios concéntricos/excéntricos para la cadera y la rodilla a los ejercicios de cadena abierta de la fase 1. Los ejercicios de cadena cerrada en la fase 2 podrían ser extensión terminal de rodilla resistida, sentadillas parciales (no completas), progresiones de paso arriba/abajo, levantamientos de dedos, entrenamiento funcional y de agilidad.,
• Fase 3: la fase de actividad avanzada (4-7 semanas después de la operación)
los objetivos de la fase final son mejorar la fuerza muscular y la resistencia, mantener la ROM completa y volver a los deportes o actividades funcionales completas. Esta fase se basa en la progresión a la postura dinámica de una sola pierna, la pliometría, la carrera y el entrenamiento específico del deporte.
Descripción general de la rehabilitación
- controlar el dolor, la hinchazón y la inflamación mediante el uso de: crioterapia, analgesia, AINE. (LOE 4) a medida que avanza la rehabilitación, puede ser necesario el uso continuo de modalidades para controlar el dolor residual y la hinchazón., (LOE 1a)
- restaurar el rango de movimiento utilizando ejercicios dentro de los límites especificados por el cirujano (LOE 4) Si se ha realizado una reparación meniscal, la flexión y rotación extremas deben limitarse hasta que la herida en el menisco haya sanado (8 a 12 semanas).
- restaurar la función muscular utilizando ejercicios de fortalecimiento dirigidos para los cuádriceps, isquiotibiales, cadera. Ejemplos: (LOE 4, LOE 3a) el fortalecimiento alrededor de la rodilla es crucial, pero también es necesario restablecer la estabilidad proximal y la fuerza si el soporte de peso se restringió antes o después de la operación.,
- La flexibilidad también debe incluirse en el programa de readaptación
- optimización de la coordinación neuromuscular y reeducación propioceptiva.,t incomodidad
- Los ejercicios de ROM pasivos y activos comienzan inmediatamente después de la operación en combinación con ejercicios de fortalecimiento de cuádriceps
- volver a la ADLs completa generalmente a las 4-6 semanas, siempre que se haya restaurado la ROM completa
- Los atletas pueden volver a las actividades atléticas completas cuando la fuerza muscular normal del cuádriceps se ha recuperado y la ROM activa está completa y sin dolor
- EMG-B (electromiografía-biofeedback) es un tratamiento efectivo para mejorar la fuerza muscular del cuádriceps después de Loe 3a)
evidencia clave
Raine sivhonen et al.,, «a protocol for a randomised, placebo surgery controlled trial on the efficacy of artroscopic partial meniscectomy for patients with degenerative meniscus injury with a novel ‘RCT within-a-cohort’ study design.», CMAJ, 2014 Oct 7; 186( 14): 1057-1064.
Resources
Brindle T, Nyland J, Johnson DL. The meniscus: review of basic principles with application to surgery and rehabilitation. J Athl Train. 2001;36(2):160-169.
Dias, Josilainne Marcelino, et al., «La eficacia de postoperatorio tratamiento de fisioterapia en pacientes que han sido sometidos a artroscopía meniscectomía parcial: revisión sistemática con meta-análisis.»journal of orthopaedic & sports physical therapy 43.8 (2013): 560-576. (LOE 1A)
van de Graaf, Victor A., et al. «Arthroscopic partial meniscectomy or conservative treatment for nonobstructive meniscal tears: a systematic review and meta-analysis of randomized controlled trials.»Arthroscopy 32.9( 2016): 1855-1865., (LOE 1A)
Clinical Bottom Line
la rehabilitación es restaurar la función del paciente en función de las necesidades individuales., Es importante tener en cuenta:
- El tipo de procedimiento quirúrgico
- El protocolo postquirúrgico determinado por el cirujano
- Qué menisco se reparó
- El tipo de desgarro meniscal
- Estado preoperatorio de la rodilla (incluido el tiempo entre la lesión y la cirugía)
- Disminución del rango de movimiento o fuerza
- La Edad del paciente
- La presencia de laxitud ligamentosa o degeneración del cartílago articular)
- expectativas y motivaciones funcionales y/o atléticas del paciente
- 1.0 1.1 1.,2 1.3 McKeon B, Bono J, Richmond J, editores. Artroscopia de rodilla. Londres: Springer, 2009.
- 2.0 2.1 2.2 2.3 Atkinson HDE, Laver JM, Sharp E. Fisioterapia y rehabilitación después de la cirugía de tejidos blandos de la rodilla. Traumatismo Ortopédico. 2010;24(2):129-138.
- Logerstedt DS, et al. Dolor de rodilla y alteraciones de la movilidad: lesiones del cartílago meniscal y articular. J Orthop Sports Phys Ther. 2010;40(9):597
- Baker BE, Peckham AC, Pupparo F, Sanborn JC. Revisión de lesiones meniscales y deportes asociados. Am J Sports Med
- Hede a, Jensen DB, Blyme P, Sonne-Holm S., Epidemiología de las lesiones meniscales en la rodilla. 1.215 operaciones abiertas en Copenhague 1982-84. Acta Orthop Scand. 1990.
- Majewski M, Habelt s, Klaus Steinbruck. Epidemiology of athletic knee injuries: a 10-year study (en inglés). Rodilla. 2006;13(3):184–188.
- Martel-Pelletier J, Pelletier JP, Abram F, Raynauld JP, Cicuttini F, Jones G, meniscal tear as an osteoartritis risk factor in a largely non-osteoartritic cohort: a cross-sectional study
- Barbara A. M. Snoeker, 1, Eric W. P. Bakker, 1, Cornelia A. T., Kegel, 2,Cees Lucas, 1, Risk Factors for Meniscal Tears: a Systematic Review Including Meta-analysis, Journal of Orthopaedic & Sports Physical Therapy, 2013 Volumen:43 Número:6 páginas:352-367,
- Church s, Keating J, Reconstruction of the anterior cruciate ligament: timing of surgery and the incidence of meniscal tears and degenerative change, J Bone Joint Surg Br. 2005 Dec; 87( 12): 1639-1642.
- Meserve BB, Cleland JA, Boucher TR. Un metanálisis que examina las utilidades de las pruebas clínicas para evaluar la lesión meniscal. Clin Rehabil.2008;22:143-161.,
- Konan s, Rayan F, Sami F, Haddad, ¿las pruebas de diagnóstico físico detectan con precisión las lágrimas meniscales? Rodilla Surg Deportes Traumatol Arthrosc. 2009 Jul; 17 (7): 806-811
- 12.0 12.1 12.2 12.3 12.4 12.5 12.6 12.7 12.8 12.9 Teller P, Konig H, Weber u, Hertel P. MRI atlas de Ortopedia y Traumatología de la rodilla. Londres: Springer, 2003.
- CRTechnologies. Steinman I Sign Test (CR). Disponible en: http://www.youtube.com/watch?v=31mbTI4CsUI
- CRTechnologies. Prueba del Gee (RC). Disponible en: http://www.youtube.com/watch?v=BVXDEAYPYCg
- Karen K. Briggs, Mininder S. Kocher, William G., Rodkey J, Steadman R, Reliability, validity, and responsiveness of the Lysholm knee score and Tegner activity scale for patients with meniscal injury of the knee, J Bone Joint Surg Am. 2006 Apr; 88(4): 698-705
- Sherif A. Ghazaly, Amr A. Abdul Rahman, Ahmed H. Yusry, Mahmoud M. Fathalla, artroscopic partial meniscectomy is superior to physical rehabilitation in the management of symptomatic unstable meniscal tears, International Orthopaedics, 2015, Volume 39, Number 4, Page 769
- Simon C et al. Treatment of meniscal tears: An evidence based approach (en inglés)., World Journal of Orthopedics (en inglés). Julio 2014. 5 (3): 233-241
- DeHaven Ke. Factores de toma de decisiones en el tratamiento de las lesiones meniscales. Clinical Orthopedics & Related Research 1990; (252) 49-54
- Jensen NC, Riis J, Robersten K, et al. Reparación artroscópica del menisco roto: de uno a 6,3 años de seguimiento. Artroscopia 1994; 10 (2): 211-214
- Tenuta JJ, Arciera RA. Evaluación artroscópica de reparaciones meniscales. Factores que afectan la curación. Am J Sports Med 1994; 22 (6): 797-802
- Cannon WD, Jr., Vittori JM., La incidencia de cicatrización en reparaciones meniscales artroscópicas en rodillas reconstruidas con ligamento cruzado anterior versus rodillas estables. Am J Sports Med 1992; 20 (2) 176-181.
- Walter RP, Dhadwal AS, Schranz P, Mandalia V. the outcome of all-inside meniscal repair with relation to previous previous cruciate ligament reconstruction. Knee 21 (6), 1156-1159. 2014 Sep 23
- Konan s, Rayan F, Haddad FS., ¿Las pruebas de diagnóstico físico detectan con precisión los desgarros meniscales?, Knee Surg Sports Traumatol Arthosco, Knee Surg Sports Traumatol Arthrosc., 2009 Jul;17 (7):806-11
- Tenuta JJ, Arciera RA. Evaluación artroscópica de reparaciones meniscales. Factores que afectan la curación. Am J Sports Med 1994; 22 (6): 797-802
- MESSNER K, GAO J. los meniscos de la articulación de la rodilla. Características anatómicas y funcionales, y justificación del tratamiento clínico. Journal of Anatomy. 1998; 193 (Pt 2): 161-178.
- Raymond J wall et al.»Effects of preoperative neuromuscular electrical stimulation on quadriceps strength and functional recovery in total knee arthroplasty. Un estudio piloto » BMC trastornos musculoesqueléticos 2010 11: 119
- 27.,0 27.1 Frizziero a, Ferrari R, Giannotti e, Ferroni C, Poli P, Masiero S. The meniscus tear: state of the art of rehabilitation protocols related to surgical procedures. Diario de músculos, ligamentos y tendones. 2012;2(4):295-301.
- 28.0 28.1 Thomson LC, Handoll HH, Cunningham a, Shaw PC. Programas e intervenciones dirigidos por fisioterapeutas para la rehabilitación del ligamento cruzado anterior, ligamento colateral medial y lesiones meniscales de la rodilla en adultos. Cochrane Database Syst Rev. 2002; (2): CD001354.
- MegaElectronicsLtd., Rehabilitación de biorretroalimentación después de la reconstrucción del LCA (eMotion biorretroalimentación). Disponible en: http://www.youtube.com/watch?v=MQYo8B8wKWc
- Kohn D, Aagaard H, Verdonk R, Dienst M, Seil R. seguimiento postoperatorio y rehabilitación después del reemplazo de menisco. Scand J Med Sci Sports. 1999;9(3):177-80.fckLR
Deja una respuesta