13e Rapport annuel sur les produits pharmaceutiques
Consultez les autres articles de fond dans le numéro de ce mois:
Guerres de stéroïdes: De nouveaux médicaments Défient les vieilles habitudes
Modifier votre Régime de Glaucome: Quand, Pourquoi et Comment
)
Pour les patients atteints de la maladie de l’œil sec (DED), les options de traitement étaient autrefois limitées à des larmes artificielles, des compresses chaudes et le stéroïde occasionnel hors étiquette., Bien que certains d’entre eux aident à apaiser les symptômes, ils font peu pour vraiment gérer la maladie, d’autant plus qu’elle s’aggrave. Pour les patients qui ne peuvent plus être traités avec ces remèdes à domicile, de nouvelles recherches montrent une cascade de découvertes à la fois dans le diagnostic et le traitement.
Aujourd’hui, les optométristes peuvent traiter ces patients avec des médicaments anti-inflammatoires topiques et oraux sur ordonnance, des traitements au point de soins, le chauffage et l’expression des glandes et même des options avancées telles que les membranes amniotiques. Alors que ces progrès donnent à nos patients un nouveau bail sur le confort oculaire, les optométristes ont beaucoup plus à naviguer., L’application du traitement le plus approprié varie encore largement au sein des pratiques optométriques.3
bien qu’il n’existe pas de consensus clair sur la prescription de médicaments pour la sécheresse oculaire, comprendre le fonctionnement de ces médicaments peut aider les médecins à adapter une prise en charge efficace pour chaque patient.
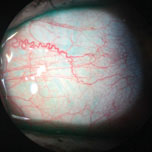
Ce patient de l’inflammation des vaisseaux sanguins peut être vu sans aucun des colorants vitaux. Photo: Vin Dang, OD. Cliquez sur l’image pour l’agrandir.,
la perte D’homéostasie
Lorsqu’il s’agit de traiter les patients atteints de DED, des options rapides et efficaces peuvent être compliquées par la nécessité de détecter et d’identifier avec précision les étiologies sous-jacentes. En 2017, La Tear Film and Ocular Surface Society (TFOS) a apporté un nouvel éclairage sur la DED avec son deuxième rapport D’atelier sur la sécheresse oculaire (DEWS II). Cette recherche recalcule DED comme une condition multifactorielle caractérisée par une perte d’homéostasie du film lacrymal et accompagnée de symptômes oculaires qui conduisent à l’instabilité du film lacrymal et hyperosmolarité.,1 Cela a tourné la tête de l’ancien paradigme de catégoriser le DED comme œil sec déficient en eau (ADDE) ou œil sec évaporatif (EDE). Avec les conclusions de DEWS II, ceux-ci ne sont plus considérés comme des conditions de surface oculaire complètement distinctes, car les chercheurs ont découvert que jusqu’à 70% des patients atteints de DED ont des étiologies mixtes.2 Au premier plan de cette perte d’homéostasie est l’inflammation.,
le rapport TFOS DEWS II nous a également appris « dans le DED, l’hyperosmolarité lacrymale est considérée comme mettant en place une cascade d’événements de signalisation dans les cellules épithéliales de surface, qui conduit à la libération de médiateurs inflammatoires et de protéases. De tels médiateurs, ainsi que l’hyperosmolarité lacrymale elle-même, sont conçus pour provoquer une perte de cellules caliciformes et épithéliales et des dommages au glycocalyx épithélial. Les dommages sont renforcés par des médiateurs inflammatoires provenant de lymphocytes T activés, recrutés sur la surface oculaire., Le résultat net est l’épithéliopathie ponctuée caractéristique du DED et une instabilité du film lacrymal qui conduit à un moment donné à une rupture précoce du film lacrymal. Cette rupture exacerbe et amplifie l’hyperosmolarité lacrymale et complète le cercle vicieux des événements qui conduisent à des dommages à la surface oculaire. »1 Ce cercle inflammatoire vicieux est une voie commune à toutes les formes de DED, quelle que soit leur étiologie.
Inflammation
Sur la surface oculaire, la phase aiguë de l’inflammation entraîne la dégranulation des mastocytes et la libération ultérieure d’histamine et de phospholipides., Les stimuli inflammatoires initient également la dégradation de la membrane cellulaire via la phospholipase A2 et conduisent ensuite à la formation d’acide arachidonique (AA). Ce dernier est métabolisé par la 5-lipoxygénase (LOX) et les isoenzymes de la cyclooxygénase (COX-1/COX-2), ce qui entraîne le recrutement de globules blancs et la formation de prostaglandines et de thromboxane A2, respectivement.Les prostaglandines 4,5 jouent un rôle dans la réponse à la douleur et augmentent la perméabilité des vaisseaux.,
l’Un des nombreux impacts de cette cascade est la production et la libération de cytokines inflammatoires comme l’interleukine-1 (IL-1), facteur de nécrose tumorale-alpha (TNF-a), l’interleukine-6 (IL-6) et les métalloprotéinases matricielles (Mmp) par la surface oculaire cellules épithéliales.1,5 ceci a comme conséquence l’activation des cellules présentant l’antigène et l’expression accrue des molécules d’adhésion telles que la molécule d’adhésion intercellulaire-1 (ICAM-1) et les sélectines par l’endothélium vasculaire conjonctival.5 cela facilite le recrutement de cellules inflammatoires supplémentaires à la surface oculaire.,
l’inflammation chronique implique le traitement des antigènes par les cellules présentatrices d’antigènes oculaires et les lymphocytes T naïfs. Les lymphocytes T CD-4 amorcés adhèrent à l’endothélium vasculaire activé et pénètrent dans le tissu oculaire. Les Cytokines produites par les lymphocytes T activés, tels que l’interféron gamma (IFN-Y), amplifient la réponse immunitaire en augmentant l’expression de la molécule d’adhésion par les vaisseaux sanguins oculaires.5 métabolites de l’acide arachidonique tels que les leucotriènes et les prostaglandines sont activement impliqués dans le développement de la maladie inflammatoire.,4
reconnaître l’importance et la complexité de l’inflammation dans le DED nous donne l’occasion d’identifier les lacunes ou les chevauchements dans le traitement, à condition que nous puissions identifier où chaque prescription s’inscrit le long de la cascade.
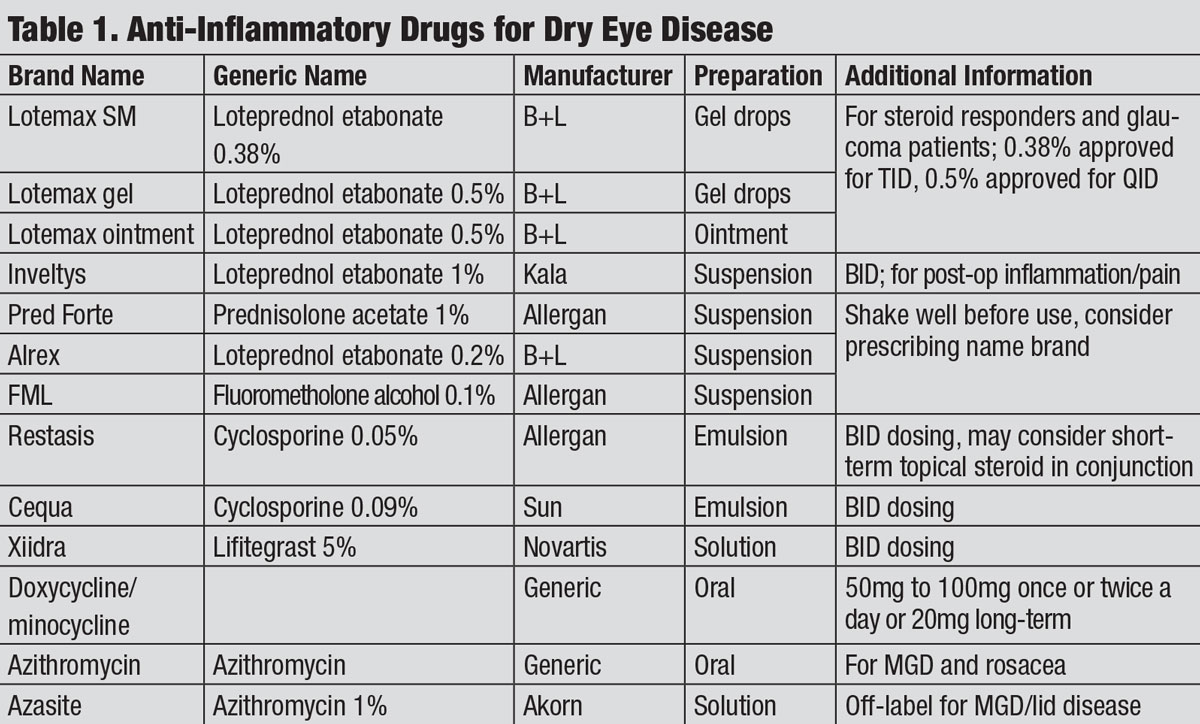
Médicaments Anti-Inflammatoires pour la sécheresse Oculaire. Cliquez sur le tableau pour l’agrandir.
corticostéroïdes
ces médicaments topiques stimulent la production d’une glycoprotéine appelée lipocortine., La lipocortine formée inhibe l’activité de la phospholipase A2, qui libère de l’acide arachidonique et entraîne finalement la formation de prostaglandines et de stéroïdes thromboxane A2.6 inhibent également la formation d’IL-1, d’ICAM-1, de MMPs et de cytokines.6 Ces actions produisent des effets anti-inflammatoires et immunosuppresseurs à un niveau localisé car les stéroïdes bloquent à la fois les voies LOX et COX-1/COX-2 de la cascade inflammatoire, réduisant la vasodilatation, la perméabilité vasculaire et stabilisant les membranes cellulaires.,7
Les essais cliniques montrent des améliorations significatives chez les patients atteints d’ADDE modéré à sévère, avec des améliorations de la coloration cornéenne et de l’injection générale.6 en conséquence, ces médicaments sont souvent des options anti-inflammatoires à court terme très efficaces pour les patients atteints d’inflammation de la surface oculaire.
choisir le corticostéroïde le plus approprié pour votre patient nécessite une connaissance à la fois du mécanisme d’action du médicament et de votre patient particulier., D’un point de vue clinique, loteprednol a de nombreuses indications ophtalmiques et vient également dans un large éventail de formulations, ce qui en fait une option flexible pour les praticiens.8
De nouvelles versions de l’administration topique de médicaments pour loteprednol ajoute également à l’appel. Lotemax SM gel (loteprednol 0,38%, Bausch + Lomb) utilise des particules submicroniques pour améliorer la dissolution du médicament dans les larmes, ce qui augmente la pénétration transcornée par rapport aux gouttes de gel Lotemax 0,5% et permet une plus grande adhérence à la surface oculaire.,9 en outre, Lotemax SM est également conservé avec une faible dose de chlorure de benzalkonium (BAK) et au dosage TID, réduisant ainsi la charge sur une surface oculaire déjà compromise. Pour cette même raison, en plus de moins d’effets secondaires indésirables (PIO élevée et cataractes sous-capsulaires), Lotemax SM est un bon anti-inflammatoire à court terme pour les patients souffrant de DED et de glaucome concomitants.
bien qu’il ne soit pas approuvé PAR LA FDA pour la gestion du DED, il a été utilisé comme traitement hors étiquette pour de nombreux patients atteints de sécheresse oculaire sur la base du consensus de la littérature professionnelle évaluée par des pairs.,
Une autre option loteprednol est Inveltys (loteprednol etabonate suspension 1%, Kala), qui attache loteprednol à une nanoparticule pénétrant le mucus pour améliorer la pénétration et la concentration du médicament dans le tissu oculaire.10 Enfin, bien que pas encore approuvé par la FDA, est une autre option loteprednol, KPI-121 0.25% (loteprednol etabonate suspension 0.25%, Kala), qui serait spécifiquement approuvé pour les signes et symptômes de DED.11
En dehors de loteprednol, de nombreuses options alternatives pour le traitement de l’inflammation de la surface oculaire existent, y compris FML (fluorometholone ophthalmic suspension 0.,25%, 0,1%, Allergan) ou acétate de prednisolone 0,12%. Ceux-ci sont disponibles dans des formulations génériques et peuvent être efficaces dans la gestion de DED, d’autant plus qu’ils coûtent moins cher que leurs homologues de marque.
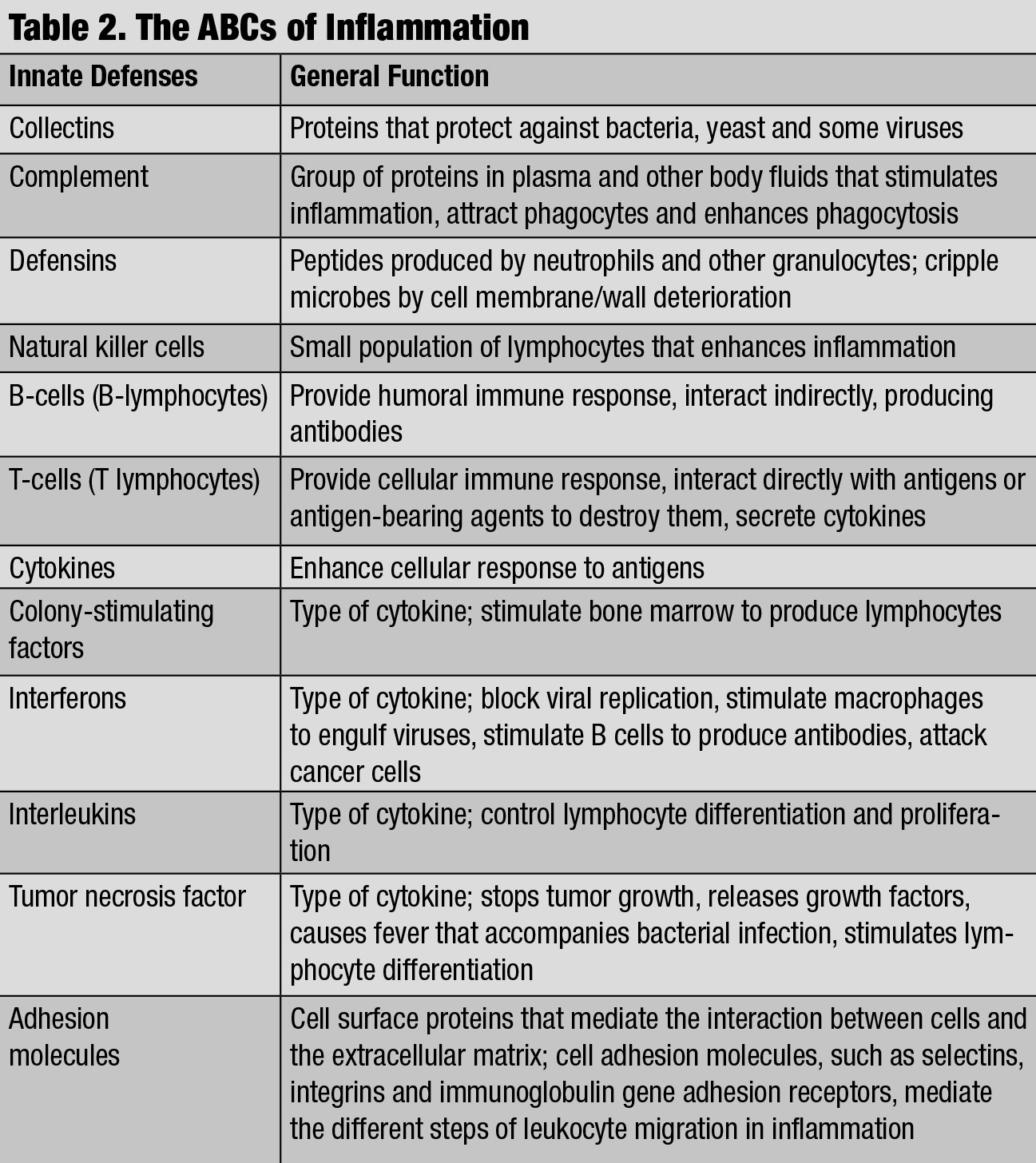
Le b-a ba de l’Inflammation. Cliquez sur le tableau pour l’agrandir.
Immunomodulateurs de cyclosporine
Restasis (cyclosporine A 0,05% émulsion, Allergan) est un immunomodulateur qui agit sur les lymphocytes T dans le film lacrymal, la conjonctive et la cornée, et est disponible pour une utilisation ophtalmique depuis 2003.,12 La cyclosporine A (CsA) supprime l’inflammation en se liant à la protéine cyclophiline, ce qui entraîne finalement la réduction de la formulation de l’interleukine-2 (IL-2) et la suppression de l’activation des lymphocytes T. lL – 2 est sécrété par les lymphocytes T auxiliaires et stimule la prolifération des lymphocytes T cytotoxiques et des lymphocytes T auxiliaires supplémentaires.12,13
Comme la CsA arrête l’activation des lymphocytes T, mais ne cible pas les lymphocytes T déjà actifs, il se peut qu’il n’y ait pas d’amélioration immédiate des signes de DED. Pour cette raison, les cliniciens prescrivent souvent une courte dose de corticostéroïdes lors du début de la Restase., Une source supplémentaire de non-conformité des patients provient du véhicule de livraison du médicament. CsA 0,05% nécessite une suspension dans un agent émulsifiant, tel que la glycérine ou l’huile de ricin, car il a une faible solubilité dans l’eau en soi. Cette suspension contribue à certains des effets secondaires tels que la brûlure la piqûre et l’hyperémie.13
cequa (cyclosporine 0,09% solution ophtalmique, Sun Ophthalmics) a été approuvé par la FDA en 2018 et est récemment entré sur le marché ophtalmique.14 dosage avec la technologie nanomicellaire (Ncell, Sun Ophthalmics) offre d’éviter les problèmes de solubilité avec CsA 0.,05%, Cequa vise à fournir à l’œil la plus forte concentration de CsA sur le marché.14 Nanomicelles possèdent des propriétés hydrophiles et hydrophobes, ce qui améliore leur capacité à pénétrer efficacement dans l’épithélium oculaire avec une irritation minimale ou une dégradation des médicaments.14 avec un profil d’effet secondaire similaire à Restasis, il faudra voir comment l’observance du patient répond au niveau de concentration plus élevé de cyclosporine et si l’utilisation concomitante de stéroïdes sera nécessaire pour un soulagement efficace des symptômes.,
Autres immunomodulateurs
Xiidra (lifitegrast ophthalmic solution 5%, Novartis) est entré sur le marché en 2016 et est actuellement le seul traitement approuvé pour les signes et les symptômes de DED.15 Semblable à la cyclosporine, Xiidra inhibe également la voie inflammatoire médiée par les lymphocytes T en empêchant le recrutement et l’activation à la surface oculaire. Cependant, Xiidra agit en bloquant l’interaction entre l’antigène 1 associé à la fonction lymphocytaire (LFA-1) et la molécule d’adhésion intercellulaire 1 (ICAM-1).,16
le blocage de cette interaction entre les lymphocytes T LFA-1on et ICAM-1 réduit l’activation et la migration des lymphocytes T du vaisseau sanguin vers la surface oculaire, ainsi que la sécrétion de multiples cytokines pro-inflammatoires (par exemple, IL-1, TNF-a, IFN-Y), réduisant l’inflammation.17 essais cliniques de lifitegrast ont démontré une amélioration statistiquement significative des signes et symptômes de DED.17 avec le dosage sans conservateur, les effets secondaires les plus courants sont la brûlure, le flou lors de l’instillation et la dysgueusie., D’un point de vue pharmacologique, les médiateurs inflammatoires sont toujours présents sur la surface oculaire lorsque Xiidra est initié, et un stéroïde pourrait encore être utilisé pour améliorer le confort du patient. Cela étant dit, de nombreux patients sont pris en charge avec succès avec Xiidra comme traitement de première ligne ou autonome.
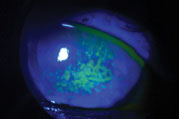
la coloration à la fluorescéine de Sodium montre que la surface cornéenne de ce patient est compromise par la sécheresse oculaire. Photo: Vin Dang, OD. Cliquez sur l’image pour l’agrandir.
antibiotiques
tétracycline orale et dérivés de la tétracycline (p. ex.,, Doxycycline, minocycline) peut être employé pour traiter des conditions associées de DED telles que la rosacée, la blépharite et le dysfonctionnement de glande de meibomian. Ces antibiotiques à large spectre régulent les lipides et inhibent la synthèse des protéines bactériennes en plus d’avoir des propriétés anti-inflammatoires.2 La recherche montre qu’ils peuvent diminuer L’activité de MMP et de phospholipase A2, aussi bien que réduire la production des médiateurs inflammatoires comme IL-1 et TNF-a, ayant pour résultat l’irritation réduite et la stabilité améliorée de film de larme.,2 Ces caractéristiques en font une option attrayante pour la gestion à court terme de l’inflammation oculaire ou à long terme à une dose plus faible, avec des effets secondaires minimes.2
Une autre option antibiotique pour la gestion est l’azithromycine orale, car les propriétés anti-inflammatoires aident à contrôler l’inflammation des paupières en inhibant les cytokines pro-inflammatoires et la flore bactérienne.2,18 Bien qu’il n’existe pas d’accord universel sur le dosage, un traitement plus court utilisant 250mg à 500mg sur cinq jours peut être efficace dans la gestion de la rosacée.,18 lorsqu’il s’agit de prendre une décision de prescription pour un traitement oral, considérez l’azithromycine comme une option initiale, sauf contre-indication contraire. Une étude publiée en 2019 a démontré que l’efficacité de l’azithromycine orale était supérieure à celle de la doxycycline orale pour le traitement de la dysfonction de la glande de meibomian lorsque l’on considère la posologie et la durée.19
Azasite (azithromycin ophthalmic solution 1%, Akorn) a été approuvé PAR LA FDA pour la conjonctivite bactérienne, mais a été bien toléré pour le traitement hors étiquette du dysfonctionnement de la glande de meibomian et de L’EDE., En plus de la diminution des médiateurs inflammatoires et de la suppression des médiateurs pro-inflammatoires, la recherche montre que l’azithromycine topique peut améliorer les comportements lipidiques des sécrétions de la glande de meibomian.20 Aucune recherche n’a encore montré d’avantage à combiner des antibiotiques systémiques et topiques pour améliorer le traitement du DED.
Comme le montrent des recherches récentes, le DED est complexe et difficile. Avant que les SAO puissent commencer à le gérer, ils nécessitent une compréhension diagnostique claire de la surface oculaire du patient., Cela signifie identifier toutes les affections oculaires concomitantes ainsi que les facteurs systémiques pouvant exacerber la maladie.
lors de la détermination du traitement, les cliniciens doivent tenir compte de l’osmolarité, de l’inflammation, des antécédents de traitement et de la coloration de la surface oculaire. Cela étant dit, en utilisant ces indicateurs, les optométristes devraient prescrire un traitement de l’œil sec qui comprend un ciblage spécifique le long de la cascade inflammatoire, en particulier au début de la présentation de la maladie. En outre, aborder le traitement et la prise en charge avec souplesse peut servir davantage ces patients à long terme., Bien que les options hors étiquette, envisager TID ou QID CsA dosage, prescrire des traitements anti-inflammatoires concomitants tels que Restasis et Xiidra, ou un traitement CsA avec des antibiotiques oraux pour traiter et gérer efficacement les signes et symptômes du patient. L’utilisation de thérapies et de modalités multiples pour traiter les symptômes dès le début peut fournir cet avantage supplémentaire.
En fin de compte, il est essentiel d’éduquer les patients et de souligner l’importance de la prise en charge à vie du DED., Il y aura de bons et de mauvais jours, ainsi que des saisons meilleures et pires de DED, et les modifications de gestion ne sont pas toujours des revers dans l’évolution de la maladie.
Le Dr Grant est instructeur clinique au Southern College of Optometry à Memphis, Tennessee.
Laisser un commentaire