(rédactrice originale – Rachael Lowe, Jennifer Uytterhaegen David Bayard, Neil de Heyder, Jack Cortvriend, Nicolas Casier dans le cadre du projet de pratique fondée sur des preuves de la Vrije Universiteit Brussel
principaux contributeurs-Rachael Lowe, Laura Ritchie, Van Horebeek Erika, Scott Cornish et Kim Jackson
définition/Description
Une méniscectomie arthroscopique est une procédure visant à retirer une partie ou la totalité D’un ménisque de L’articulation tibio – fémorale du genou à L’aide D’une chirurgie arthroscopique (trou de serrure)., La procédure peut être une méniscectomie complète où le ménisque et le bord méniscal sont enlevés ou partielle où seule une section du ménisque est enlevée. Cela peut varier d’une coupe mineure d’un bord effiloché à tout ce qui manque de retirer la jante. C’est une procédure minimalement invasive souvent réalisée en ambulatoire dans une clinique d’une journée et est exécutée lorsqu’une déchirure méniscale est trop grand pour être corrigée par une intervention chirurgicale de réparation du ménisque., Lorsque la thérapie non opératoire fournit un certain degré de soulagement des symptômes à long terme, ces avantages peuvent devenir de plus en plus inefficaces à mesure que le ménisque affecté dégénère avec le temps. Dans de tels cas, la méniscectomie arthroscopique partielle peut être plus efficace pour améliorer la qualité de vie des patients.
Anatomie cliniquement pertinente
les ménisques du genou sont des structures fibrocartilagineuses en forme de croissant qui ajoutent à la congruence articulaire tibio-fémorale tout en dispersant la friction et le poids corporel., Il existe une différence entre le ménisque médial et le ménisque latéral:
- Le ménisque médial est plus grand et a une forme de type C. Il se mélange avec le ligament collatéral médial
- Le ménisque latéral plus petit a une forme O. C’est plus mobile que le ménisque médial et se mélange avec le muscle poplité.,
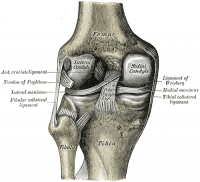
Posterior View of Knee |
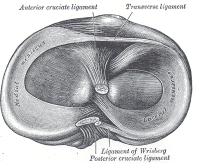
Menisci from Above |
Epidemiology/ Etiology
Majewski reports that injuries to the menisci are the second most common injury to the knee, with an incidence of 12% to 14% and a prevalence of 61 cases per 100,000 persons ., Le Football et le rugby, suivis du ski, sont les sports avec un risque accru de blessures méniscales aiguës. Parmi les blessures affectant le genou, il suggère que la plupart impliquent le ligament croisé antérieur (LCA), le ménisque médial et latéral. Il a également observé que 85% des patients atteints de lésions méniscales et ACL nécessitent un traitement arthroscopique .,
étiologie
pour les déchirures méniscales dégénératives, il existe des preuves solides que l’âge (supérieur à 60 ans), le sexe (masculin), le fait de s’agenouiller et de s’accroupir au travail et de monter systématiquement des escaliers de plus de 30 vols sont des facteurs de risque de déchirures méniscales. Il y avait également des preuves solides que rester assis plus de 2 heures par jour peut réduire le risque de larmes méniscales dégénératives . Barbara et al suggèrent qu’attendre plus de 12 mois entre une lésion du LCA et une chirurgie reconstructive est un facteur de risque de développer une déchirure du ménisque médial .,
Présentation clinique
- Sensibilité et épanchement de la ligne articulaire
- Les plaintes de « cliquetis », de « verrouillage » et de « passage » sont courantes
- Genou fonctionnellement instable
- Les symptômes sont souvent plus intenses en fléchissant et en chargeant le genou, les activités telles que l’accroupissement et l’agenouillement étant mal tolérées en raison de un faux positif comme autre diagnostic » peut être; arthrose, défauts ostéochondraux, lésion du ligament collatéral ou fractures., Un épanchement peut également survenir en cas de problèmes avec les ligaments croisés, les os ou le cartilage articulaire.
des Pathologies telles que la chondromalacie patellaire, les fractures et le Syndrome de Sinding Larsen Johansson peuvent partager les mêmes symptômes de douleur accrue à la flexion du genou, au chargement du genou, à l’accroupissement et à l’agenouillement.
une sensation de céder n’est pas unique aux lésions méniscales, mais aussi chez les patients une lésion du ligament croisé antérieur. La sensation d’instabilité et de verrouillage est également fréquente avec l’ostéochondrite dessécane.,
procédures de Diagnostic
- La sensibilité de la ligne articulaire a été rapportée comme le meilleur test courant pour les lésions méniscales
- Le test de McMurray est positif si un bruit sonore ou un claquement est entendu au niveau de la ligne articulaire tout en fléchissant et en tournant le genou du patient.
- Le test D’Appley est effectué avec le patient sujet, puis hyper-fléchissant le genou et tournant le plateau tibial sur les condyles fémoraux.
- Le test de Steinman est effectué sur un patient en décubitus dorsal en amenant le genou en flexion et en rotation.
- Le Test D’Ege est effectué avec le patient accroupi., Un résultat positif est un clic audible et palpable entendu / ressenti sur la zone de la déchirure du ménisque. Les pieds sont tournés vers l’extérieur pour détecter une déchirure du ménisque médial, et tourné vers l’intérieur afin de détecter une déchirure du ménisque latéral.
- la Thessalie Test.
- IRM: joue un rôle crucial chez les patients présentant des lésions combinées et l’évaluation des surfaces méniscales., Les résultats anormaux sont classés de I à IV:
Grade I: dégénérescence Centrale discrète – une lésion intra-méniscale de signal accru sans connexion à la surface articulaire
Grade II: dégénérescence Centrale étendue – une zone intra-méniscale plus grande d’intensité accrue du signal, encore une fois sans connexion à la surface articulaire. Peut être d’orientation horizontale ou linéaire
Grade III: déchirure méniscale – augmentation de l’intensité du signal intra-méniscal avec perturbation du contour de la surface articulaire., Peut être associé au déplacement de fragments méniscaux ou à la formation d’étapes superficielles
Grade IV: déchirure méniscale complexe – perturbation multiple des surfaces méniscales
la présence de larmes dans la zone rouge par rapport aux zones blanches du ménisque est cruciale car le pronostic positif à long terme pour la réparation des larmes n’est bon que dans les zones rouges vascularisées.,outil D’évaluation NISCAL (WOMET)
- échelle D’évaluation Numérique de la douleur (NRS)
- échelle analogique visuelle de la douleur (VAS)
- enquête sur les résultats du genou (KOS)
- score des blessures au genou et de l’arthrose (KOOS)
- Comité International de Documentation du genou (IKDC)
- Tegner Lysholm knee scoring score
gestion médicale
indication pour la chirurgie
Cette décision est basée sur plusieurs facteurs tels que L’âge, les comorbidités, l’observance, les caractéristiques de la déchirure (emplacement de la déchirure, âge et motif de la déchirure) et si la déchirure est stable ou instable., Lorsque la déchirure est jugée instable, une intervention chirurgicale est nécessaire.
Les larmes dégénératives ou non dégénératives qui sont asymptomatiques ou stables sont traitées non chirurgicalement. mais traité chirurgicalement dans les cas symptomatiques. Il faut ensuite déterminer si une réparation méniscale ou une méniscectomie est appropriée. Lorsqu’aucun des traitements chirurgicaux normaux n’est approprié, une méniscectomie totale est l’option., Les facteurs pris en considération sont les suivants:
- l’évaluation clinique
- lésions connexes
- Le type exact, l’emplacement et l’étendue de la déchirure méniscale
Si une réparation méniscale est effectuée avec une reconstruction concomitante du LCA, le taux de réussite a été élevé dans plusieurs études Tenuta JJ et al., on a également constaté que la largeur de la jante est un facteur important car aucune réparation d’une largeur supérieure à 4 mm cicatrisée
Les petites déchirures méniscales dégénératives sont souvent traitées de manière conservatrice avec du repos, des AINS, réduisant la charge sur l’articulation grâce à la modification de l’activité et au traitement par thérapie physique. Lorsqu’une approche non chirurgicale est adoptée, il est essentiel qu’un bon niveau de force soit atteint et maintenu dans la jambe touchée et que les activités nécessitant un pivotement ou des changements brusques de direction soient évitées., Si la déchirure est importante, dans une région bas vascularisée ou si la prise en charge conservatrice ne parvient pas à soulager la douleur associée et le dysfonctionnement articulaire, la chirurgie est la prochaine étape .
Chirurgie
Deux petites incisions sont faites dans la région antérieure du genou au-dessous de la rotule. Une caméra est insérée à travers l’une des incisions afin que le chirurgien puisse voir l’intérieur de l’articulation du genou sur un moniteur. L’autre incision est utilisée pour placer un outil dans l’articulation qui clipsera et retirera le morceau de cartilage déchiré., Alors que la caméra est à l’intérieur de l’articulation, le chirurgien utilise cette occasion pour examiner le reste du genou pour s’assurer qu’il est autrement sain.
gestion de la thérapie physique
la stimulation électrique neuromusculaire (NMES) provoque une contraction musculaire en appliquant un courant transcutané aux branches terminales du motoneurone. Chez les sujets souffrant d’arthrose du genou, les NME peuvent augmenter la force du quadriceps et améliorer les performances fonctionnelles, et se sont avérés aussi efficaces que la thérapie par l’exercice. NMES a également un effet bénéfique sur la masse musculaire., Les autres avantages de la thérapie sont une réduction de l’atrophie musculaire postopératoire avec pré-adaptation à l’exercice (LOE 3B)
facteurs de risque préopératoires
La méniscectomie est une procédure sûre même chez les patients plus âgés. Cependant, quel que soit leur âge, les patients présentant une comorbidité accrue et ceux ayant des antécédents de tabagisme courent un risque accru d’événements indésirables et/ou de réadmission après l’intervention., (LOE 4)
postopératoire
Après une méniscectomie, le protocole de réadaptation peut être agressif, car les structures anatomiques de l’articulation du genou ne doivent pas être trop protégées pendant la phase de guérison. Le traitement de réadaptation consiste en une thérapie par ultrasons sur glace, un massage par friction, une mobilisation articulaire, des élévations du mollet, des pas, des exercices extenseurs et du cyclisme. (LOE 5) Le traitement sous l’eau ne peut pas commencer tant que les plaies ne se sont pas correctement refermées afin de prévenir un risque accru d’infection.,
dans la première semaine après la chirurgie, le traitement de réadaptation consiste en une charge progressive avec des béquilles. Les premiers objectifs après la chirurgie sont: le contrôle de la douleur et de l’enflure, l’amplitude maximale des mouvements du genou (ROM) et une marche pleine charge. Il n’y a pas de limitation de charge, la prise de poids étant tolérée par le patient.
au cours des 3 semaines suivantes, l’objectif est de normaliser la démarche et d’augmenter la ROM du genou, en fonction de la tolérance du patient. Des exercices intensifs de renforcement musculaire, de proprioceptivité et d’équilibre sont effectués vers la troisième semaine.,
Le Retour au sport / aux activités n’est recommandé que lorsque la force musculaire du quadriceps est d’au moins 80% du membre controlatéral. Le sport de niveau compétitif n’est cependant pas recommandé tant que la force musculaire du membre affecté n’est pas d’au moins 90%.,
les Patients retournent généralement au travail après 1 à 2 semaines, aux activités sportives après 3 à 6 semaines et à la compétition après 5 à 8 semaines (LOE 5)
la rééducation peut être divisée en 3 phases
• Phase 1: la Phase aiguë (1 à 10 jours après l’opération)
Les objectifs sont de diminuer l’inflammation, de restaurer l’amplitude des mouvements et la rééducation neuromusculaire du quadriceps. Les exercices recommandés dans la première phase sont les suivants: quadriceps à arc long, quadriceps à arc court, boucles aux ischio-jambiers (exercices à chaîne ouverte), presses à vélo et à jambes (exercices à chaîne fermée).,
• Phase 2: La phase subaiguë (10 jours-4 semaines après l’opération)
Les objectifs sont de restaurer la force musculaire et l’endurance, de rétablir une ROM complète et sans douleur, un retour progressif aux activités fonctionnelles et de minimiser les écarts de marche normaux. Des exercices plus concentriques / excentriques pour la hanche et le genou devraient être ajoutés aux exercices en chaîne ouverte de la phase 1. Les exercices en chaîne fermée de la phase 2 pourraient résister à l’extension terminale du genou, aux squats partiels (non complets), aux progressions ascendantes/descendantes, aux élévations des orteils, à l’entraînement fonctionnel et à l’agilité.,
• Phase 3: la phase D’activité Avancée (4-7 semaines post-op)
Les objectifs de la phase finale sont d’améliorer la force musculaire et l’endurance, de maintenir une ROM complète et un retour au sport ou à des activités fonctionnelles complètes. Cette phase est basée sur la progression vers la position dynamique d’une seule jambe, la pliométrie, la course à pied et l’entraînement spécifique au sport.
aperçu de la réadaptation
- contrôlez la douleur, l’enflure et l’inflammation en utilisant: cryothérapie, analgésiques, AINS. (LOE 4) à mesure que la réadaptation progresse, l’utilisation continue des modalités peut être nécessaire pour contrôler la douleur et l’enflure résiduelles., (LOE 1A)
- Rétablir l’amplitude de mouvement à l’aide d’exercices dans les limites spécifiées par le chirurgien (LOE 4) Si une réparation méniscale a été effectuée, la flexion et la rotation extrêmes doivent être limitées jusqu’à ce que la plaie du ménisque soit guérie (8 à 12 semaines).
- Restaurer la fonction musculaire en utilisant des exercices de renforcement ciblés pour les quadriceps, les ischio-jambiers, la hanche. Exemples: (LOE 4, LOE 3A) Le renforcement autour du genou est crucial, mais il est également nécessaire de rétablir la stabilité et la force proximales si la portance a été limitée avant ou après l’opération.,
- La flexibilité devrait également être incluse dans le programme de réadaptation
- Optimisation de la coordination neuromusculaire et de la rééducation proprioceptive.,t inconfort
- Les exercices de ROM passives et actives commencent immédiatement après l’opération en combinaison avec des exercices de renforcement du quadriceps
- retour à L’ADLs complet habituellement à 4-6 semaines, à condition que la ROM complète ait été rétablie
- Les athlètes peuvent reprendre des activités sportives complètes lorsque la force musculaire normale du quadriceps a récupéré et que la ROM active est complète et sans douleur
- EMG-B (électromyography-biofeedback) est un traitement efficace pour améliorer la force musculaire du quadriceps après une chirurgie arthroscopique de la méniscectomie (LDE 3a)
preuves clés
Raine sivhonen et al., »un protocole pour une étude randomisée, contre placebo, la chirurgie essai contrôlé sur l’efficacité de l’arthroscopie de la méniscectomie partielle pour les patients souffrant de la dégénérescence du ménisque blessure avec un roman » RCT à l’intérieur de la cohorte de l’étude de conception. », JAMC, 2014 Oct 7; 186 (14): 1057-1064.
Ressources
Bringé T, Nyland J, Johnson DL. Le ménisque: examen des principes de base avec application à la chirurgie et à la réadaptation. J Athl Train. 2001;36(2):160-169.
Dias, Josilainne Marcelino, et coll., « L’efficacité du traitement de physiothérapie postopératoire chez les patients ayant subi une méniscectomie partielle arthroscopique: revue systématique avec méta-analyse. »journal of orthopaedic & sports thérapie physique 43.8 (2013): 560-576. (LDE 1A)
van de Graaf, Victor A., et coll. « L’arthroscopie de la méniscectomie partielle ou traitement conservateur pour non méniscales: une revue systématique et méta-analyse d’essais contrôlés randomisés. »Arthroscopie 32.9 (2016): 1855-1865., (LOE 1A)
conclusion clinique
La Réadaptation consiste à rétablir la fonction du patient en fonction de ses besoins individuels., Il est important de prendre en compte:
- Le type d’intervention chirurgicale
- Le protocole post-chirurgical déterminé par le chirurgien
- quel ménisque a été réparé
- Le type de déchirure méniscale
- l’état préopératoire du genou (y compris le temps entre la blessure et la chirurgie)
- la diminution de l’amplitude laxité ou dégénérescence du cartilage articulaire)
- attentes et motivations fonctionnelles et/ou sportives du patient
- 1.0 1.1 1.,2 1.3 McKeon B, Bono J, Richmond J, rédacteurs. Genou arthroscopie. Londres: Springer, 2009.
- 2.0 2.1 2.2 2.3 Atkinson HDE, Laver JM, Sharp E. physiothérapie et réadaptation après une chirurgie des tissus mous du genou. Orthop Trauma. 2010;24(2):129-138.
- Logerstedt DS, et al. Douleurs au genou et troubles de la mobilité: lésions du cartilage méniscal et articulaire. J Orthop Sports Phys Ther. 2010;40(9):597
- Baker BE, Peckham AC, Pupparo F, Sanborn JC. Examen des blessures méniscales et des sports associés. Je suis J Sports Med
- Hede A, Jensen DB, Blyme P, Sonne-Holm S., Épidémiologie des lésions méniscales du genou. 1 215 opérations ouvertes à Copenhague de 1982 à 1984. Acta Orthop Scand. 1990.
- Majewski M, Habelt s, Klaus Steinbruck. L’épidémiologie du sport blessures au genou: Une étude de 10 ans. Genou. 2006;13(3):184–188.
- Martel-Pelletier J, Pelletier JP, Abram F, Raynauld JP, Cicuttini F, Jones G, déchirure Méniscale comme un facteur de risque de l’arthrose dans une grande partie de la non-arthrosiques cohorte: une étude transversale
- Barbara A. M. Snoeker, 1, Eric W. P. Bakker, 1, Cornelia A. T., Kegel, 2, Cees Lucas, 1,les Facteurs de Risque de lésions Méniscales: Une Revue Systématique Incluant une Méta-analyse, Revue d’Orthopédie & Sports Thérapie Physique, 2013 Volume:43 Question:6 Pages:352-367,
- Église S, Keating J, la Reconstruction du ligament croisé antérieur: le timing de la chirurgie et de la fréquence des lésions méniscales dégénératives et les changer, J Bone Joint Surg Br. 2005 déc; 87 (12): 1639-1642.
- Meserve BB, Cleland JA, Boucher TR. Une méta-analyse de l’examen clinique utilitaires de test pour l’évaluation des lésions méniscales. Clin Rehabil.2008;22:143-161.,
- Konan S, Rayan F, Sami F, Haddad, Les tests de diagnostic physique détectent-ils avec précision les déchirures méniscales? Genou Surg Sports Traumatol Arthrosc. 2009 Juil; 17 (7): 806-811
- 12.0 12.1 12.2 12.3 12.4 12.5 12.6 12.7 12.8 12.9 Teller P, Konig H, Weber U, Hertel P. Atlas IRM de l’orthopédie et de la traumatologie du genou. Londres: Springer, 2003.
- CRTechnologies. Steinman Je signe Test (CR). Disponible auprès de: http://www.youtube.com/watch?v=31mbTI4CsUI
- CRTechnologies. Ege de Test (CR). Disponible auprès de:http://www.youtube.com/watch?v=BVXDEAYPYCg
- Karen K. Briggs, Mininder S. Kocher, William G., Rodkey J, Steadman R, fiabilité, validité et réactivité du score du genou de Lysholm et de L’échelle D’activité de Tegner pour les patients présentant une lésion méniscale du genou, j Surg Am de L’articulation osseuse. 2006 Apr; 88(4): 698-705
- Sherif A. Ghazaly, Amr A. Abdul Rahman, Ahmed H. Yusry, M. Mahmoud Fathalla, l’Arthroscopie de la méniscectomie partielle est supérieure à la réadaptation physique dans la gestion des symptomatique instable lésions méniscales, International Orthopédie, 2015, Volume 39, Numéro 4, Page 769
- Simon C et al. Traitement des larmes méniscales: une approche fondée sur des preuves., Revue mondiale D’Orthopédie. Juli 2014. 5 (3): 233-241
- DeHaven Ke. Facteurs de prise de décision dans le traitement des lésions du ménisque. Orthopédie clinique & recherche connexe 1990; (252) 49-54
- Jensen NC, Riis J, Robersten K, et al. Réparation arthroscopique du ménisque rompu: un à 6,3 ans de suivi. Arthroscopie 1994; 10 (2): 211-214
- Tenuta JJ, Arciera RA. Évaluation arthroscopique des réparations méniscales. Facteurs qui affectent la guérison. Am J Sports Med 1994; 22 (6): 797-802
- Cannon WD, Jr., Vittori JM., L’incidence de la guérison dans les réparations méniscales arthroscopiques dans les genoux reconstruits du ligament croisé antérieur par rapport aux genoux stables. Am J Sports Med 1992; 20 (2) 176-181.
- Walter RP, Dhadwal AS, Schranz P, Mandalia V. le résultat de la réparation méniscale tout-intérieur par rapport à la reconstruction antérieure du ligament croisé antérieur. Genou 21 (6), 1156-1159. 2014 Sep 23
- Konan S, Rayan F, Haddad FS., Les tests de diagnostic physique détectent-ils avec précision les larmes méniscales?, Genou Surg Sport Traumatol Arthosco, Genou Surg Sport Traumatol Arthrosc., 2009 juil;17 (7): 806-11
- Tenuta JJ, Arciera RA. Évaluation arthroscopique des réparations méniscales. Facteurs qui affectent la guérison. Am J Sports Med 1994; 22 (6): 797-802
- MESSNER K, GAO J. le ménisque de l’articulation du genou. Caractéristiques anatomiques et fonctionnelles, et justification du traitement clinique. Journal de l’Anatomie. 1998; 193 (Pt 2): 161-178.
- Raymond j wall et coll. »Effets de la stimulation électrique neuromusculaire préopératoire sur la force du quadriceps et la récupération fonctionnelle dans l’arthroplastie totale du genou. Une étude pilote » BMC Troubles Musculo-Squelettiques 2010 11: 119
- 27.,0 27.1 Frizziero A, Ferrari R, Giannotti E, Ferroni C, Poli P, Masiero S. La Déchirure du ménisque: état de l’art des protocoles de réadaptation liés aux interventions chirurgicales. Les Muscles, les Ligaments et les Tendons Journal. 2012;2(4):295-301.
- 28.0 28.1 Thomson LC, Handoll HH, Cunningham A, Shaw PC. Programmes et interventions dirigés par un physiothérapeute pour la réhabilitation du ligament croisé antérieur, du ligament collatéral médial et des lésions méniscales du genou chez l’adulte. Cochrane Database Syst Rev. 2002; (2): CD001354.
- MegaElectronicsLtd., Réhabilitation du biofeedback après reconstruction du LCA (émotion Biofeedback). Disponible auprès de:http://www.youtube.com/watch?v=MQYo8B8wKWc
- Kohn d, Aagaard H, Verdonk R, Dienst M, Seil R. suivi postopératoire et rééducation après remplacement du ménisque. Scand J Med Sci Sports. 1999;9(3):177-80.fckLR
Laisser un commentaire