Háttér
az Inzulin egy hormon, amely szabályozza a mennyiségű glükóz (cukor) a vér szükséges a szervezet normális működéséhez. Az inzulint a hasnyálmirigy sejtjei termelik, amelyeket Langerhans szigeteknek neveznek. Ezek a sejtek folyamatosan kis mennyiségű inzulint bocsátanak ki a szervezetbe, de a vércukorszint emelkedésére válaszul felszabadítják a hormon túlfeszültségét.,
a test bizonyos sejtjei megváltoztatják az energiát vagy a vércukorszintet, amelyet a sejtek használhatnak. Minden alkalommal, amikor egy személy eszik, a vércukorszint emelkedik. A megemelkedett vércukorszint kiváltja a Langerhans-szigetek sejtjeit, hogy felszabadítsák a szükséges mennyiségű inzulint. Az inzulin lehetővé teszi a vércukorszint szállítását a vérből a sejtekbe. A sejteknek van egy külső faluk, amit membránnak neveznek, ami szabályozza, hogy mi lép be és lép ki a sejtből. A kutatók még nem tudják pontosan, hogyan működik az inzulin, de tudják, hogy az inzulin kötődik a sejt membránján lévő receptorokhoz., Ez egy sor transzportmolekulát aktivál, így a glükóz és a fehérjék bejuthatnak a sejtbe. A sejtek ezután a glükózt energiaként használhatják funkcióinak elvégzéséhez. A sejtbe történő szállítás után a vércukorszint órákon belül normalizálódik.
inzulin nélkül a vér glükózszintje felhalmozódik a vérben, és a sejtek éheznek az energiaforrásukból. Az esetlegesen előforduló tünetek közé tartozik a fáradtság, az állandó fertőzések, a homályos látás, a zsibbadás, a kéz-vagy láb bizsergés, a fokozott szomjúság, valamint a zúzódások vagy vágások lelassult gyógyulása., A sejtek elkezdenek zsírt használni, az energiaforrás vészhelyzet esetén tárolva. Ha ez túl hosszú ideig történik, a szervezet ketonokat, a máj által termelt vegyi anyagokat termel. A ketonok mérgezhetik és elpusztíthatják a sejteket, ha hosszabb idő alatt felhalmozódnak a szervezetben. Ez súlyos betegséghez és kómához vezethet.
azok az emberek, akik nem állítják elő a szükséges mennyiségű inzulint, cukorbetegségben szenvednek. A cukorbetegség két általános típusa létezik. A legsúlyosabb típus, az úgynevezett I. típusú vagy fiatalkori diabétesz, amikor a szervezet nem termel inzulint., Az I. típusú cukorbetegek általában napi három-négy alkalommal különböző típusú inzulinnal injektálják magukat. Az adagot a személy vércukorszint-leolvasása alapján kell bevenni, amelyet egy glükózmérőből veszünk. A II. típusú cukorbetegek inzulint termelnek, de vagy nem elég, vagy sejtjei nem reagálnak normálisan az inzulinra. Ez általában elhízott vagy középkorú vagy idősebb embereknél fordul elő. A II-es típusú cukorbetegeknek nem feltétlenül kell inzulint szedniük, de naponta egyszer vagy kétszer beadhatják az inzulint.,
négy fő típusú inzulint gyártanak annak alapján, hogy az inzulin milyen hamar kezd működni, mikor csúcsosodik ki, és mennyi ideig tart a szervezetben. Az American Diabetes Association szerint a gyors hatású inzulin 15 percen belül eléri a vért, csúcspontja 30-90 perc, de akár öt órát is igénybe vehet. A rövid hatású inzulin 30 percen belül eléri a vért, körülbelül két-négy órával később csúcsosodik ki, majd négy-nyolc órán keresztül a vérben marad., A közbenső hatású inzulin az injekció beadása után két-hat órával éri el a vért, négy-14 órával később éri el a csúcspontját,és 14-20 órán át bírja a vérben. A hosszú hatástartamú inzulin hat-14 órát vesz igénybe a munka megkezdéséhez, rövid időn belül kis csúcspontja van, és 20-24 órán keresztül a vérben marad. A cukorbetegek mindegyikének különböző válaszai vannak az inzulinra, így nincs olyan típus, amely mindenki számára a legjobban működik. Néhány inzulint két típusból egy üvegben kevernek össze.,
előzmények
Ha a szervezet nem termel inzulint vagy elegendő inzulint, az embereknek gyártaniuk kell annak gyártott változatát. Az inzulin előállításának fő alkalmazása a cukorbetegek számára, akik nem termelnek elegendő mennyiségű vagy bármilyen inzulint természetesen.
mielőtt a kutatók felfedezték, hogyan kell inzulint termelni, az I. típusú cukorbetegségben szenvedőknek nincs esélyük az egészséges életre. Aztán 1921-ben Frederick G. Banting és Charles H. kanadai tudósok sikeresen megtisztították az inzulint egy kutya hasnyálmirigyéből. Az évek során a tudósok folyamatosan javították az inzulin előállítását., 1936-ban a kutatók megtalálták a módját, hogy az inzulint lassabban szabadítsák fel a vérben. Hozzáadtak egy fehérjét, amelyet a hal spermájában, a protaminban találtak, amelyet a test lassan lebomlik. Egy injekció 36 órán át tartott. Egy másik áttörés 1950-ben történt, amikor a kutatók olyan típusú inzulint állítottak elő, amely kissé gyorsabban működött, és nem marad a véráramban. Az 1970-es években a kutatók elkezdtek olyan inzulint termelni, amely jobban utánozta a szervezet természetes inzulinjának működését: egész nap kis mennyiségű inzulint szabadított fel, étkezés közben fellépő túlfeszültségekkel.,
A kutatók tovább javították az inzulint, de az alaptermelési módszer évtizedek óta változatlan maradt. Az inzulint szarvasmarhák és sertések hasnyálmirigyéből nyerték ki és tisztították. Az inzulin kémiai szerkezete ezekben az állatokban csak kissé különbözik az emberi inzulintól, ezért olyan jól működik az emberi szervezetben. (Bár néhány embernek negatív immunrendszere vagy allergiás reakciói voltak.), Majd az 1980-as évek elején a biotechnológia forradalmasította az inzulinszintézist. A kutatók már dekódolták az inzulin kémiai szerkezetét az 1950-es évek közepén., Hamarosan meghatározták az inzulin gén pontos helyét a 11. kromoszóma tetején. 1977-re egy kutatócsoport egy patkány inzulingént egy baktériumba illesztett, amely ezután inzulint termelt.

1891-ben Frederick Banting az ontariói Allistonban született. 1916-ban végzett a Torontói Orvostudományi Egyetemen. Az I. Világháborúban végzett orvosi szolgálat után Banting érdeklődött a cukorbetegség iránt, és a Nyugat-Ontariói Egyetemen tanulmányozta a betegséget.,
1919-ben Moses Barron, a Minnesotai Egyetem kutatója kimutatta a hasnyálmirigy két fő részét összekötő csatorna elzáródását, ami egy második sejttípus, az acinar zsugorodását okozta. Banting úgy gondolta, hogy azáltal, hogy a hasnyálmirigycsatornát elzárja az acinar sejtek elpusztítása érdekében, képes megőrizni a hormont és kivonni a szigetsejtekből. Banting ezt javasolta a Torontói Egyetem Élettani osztályának vezetőjének, John Macleodnak., Macleod elutasította Banting javaslatát, de 1921 májusában laboratóriumi helyet, 10 kutyát és egy orvostanhallgatót, Charles Best
– t szállított, és kutyákban a hasnyálmirigy-csatornákat a legjobban kötötte le, így az acinar sejtek elsorvadtak, majd eltávolították a pankreázokat, hogy folyadékot nyerjenek ki a szigetsejtekből. Eközben eltávolították a hasnyálmirigyeket más kutyáktól, hogy cukorbetegséget okozzanak, majd befecskendezték a szigetsejt-folyadékot. 1922 januárjában a 14 éves Leonard Thompson lett az első ember, aki sikeresen kezelte a cukorbetegséget inzulinnal.
Best 1925-ben orvosi diplomát kapott., Banting ragaszkodott hozzá, hogy a legjobb is jóváírásra kerüljön, és majdnem visszautasította a Nobel-díjat, mert a legjobb nem volt benne. Best 1929-ben lett a Torontói Egyetem Élettani Tanszékének vezetője, majd 1941-ben Banting halála után az egyetem Banting és Best of Medical Research Tanszékének igazgatója.
az 1980-as években a kutatók géntechnológiát alkalmaztak humán inzulin előállítására. 1982-ben az Eli Lilly Corporation humán inzulint termelt, amely az első jóváhagyott genetikailag módosított gyógyszeripari termék lett., Anélkül, hogy az állatoktól kellene függnie, a kutatók korlátlan mennyiségben termelhetnek genetikailag módosított inzulint. Nem tartalmazta az állati szennyeződéseket sem. A humán inzulin alkalmazása eloszlatta az esetleges állatbetegségek inzulinra történő átállításával kapcsolatos aggályokat is. Míg a vállalatok az 1980—as évektől kezdve továbbra is kis mennyiségű, állatokból—főként sertésekből-előállított inzulint értékesítenek, az inzulinfelhasználók egyre inkább a rekombináns DNS-technológiával létrehozott humán inzulin formájába költöztek., Az Eli Lilly Corporation szerint 2001-ben az inzulinfelhasználók 95% – a A világ legtöbb részén valamilyen formában humán inzulint alkalmaz. Egyes vállalatok teljesen abbahagyták az állati inzulin előállítását. A vállalatok a humán inzulin és inzulin analógok szintézisére, az inzulinmolekula valamilyen módon történő módosítására összpontosítanak.
nyersanyagok
a humán inzulint a laboratóriumban közös baktériumok belsejében termesztik. Az Escherichia coli messze a legszélesebb körben használt baktériumtípus, de élesztőt is használnak.
a kutatóknak szükségük van az inzulint termelő humán fehérjére., A gyártók ezt egy aminosav-szekvenáló gépen keresztül kapják, amely szintetizálja a DNS-t. A gyártók tudják az inzulin aminosavainak pontos sorrendjét (a nitrogénalapú molekulák, amelyek a fehérjéket alkotják). 20 közös aminosav van. A gyártók beviszik az inzulin aminosavait, a szekvenáló gép pedig összekapcsolja az aminosavakat. Szintén szükséges az inzulin szintetizálásához nagy tartályok a baktériumok növekedéséhez, tápanyagok szükségesek a baktériumok növekedéséhez., A DNS elválasztásához és tisztításához több műszer szükséges, például centrifuga, valamint különböző kromatográfiás és röntgen kristályosító műszerek.
A humán inzulin előállítási folyamata
a humán inzulin szintetizálása többlépcsős biokémiai folyamat, amely a rekombináns DNS alapvető technikáitól és az inzulin gén megértésétől függ. A DNS tartalmazza a szervezet működésére vonatkozó utasításokat, és a DNS egy kis szegmense, az inzulin gén kódolja a fehérje inzulint. A gyártók manipulálják az inzulin biológiai prekurzorát, hogy az egyszerű baktériumok belsejében növekedjen., Míg a gyártók mindegyike saját variációkkal rendelkezik, két alapvető módszer létezik a humán inzulin előállítására.
humán inzulinnal való együttműködés
- 1 az inzulin gén két különálló aminosavláncból álló fehérje, egy a B lánc felett, amelyek kötésekkel együtt vannak tartva. Az aminosavak az alapvető egységek, amelyek minden fehérjét felépítenek. Az a inzulinlánc 21 aminosavból áll, a B lánc pedig 30.
- 2 mielőtt aktív inzulinfehérjévé válna, az inzulint először preproinzulin formájában állítják elő., Ez az egyetlen hosszú fehérje lánc, a, B láncok még nem elválasztott, egy rész a középső összekötő láncok együtt egy jel sorozat egyik végén mondja a fehérje, mikor kell kezdeni, hogy elrejtette a cella előtt. A preproinzulin után a lánc proinzulinná fejlődik, még mindig egyetlen lánc, de a jelátviteli szekvencia nélkül. Ezután jön az aktív fehérje inzulin, a fehérje az A és B láncokat összekötő szakasz nélkül. Minden egyes lépésben a fehérjének speciális enzimekre (kémiai reakciókat végző fehérjékre) van szüksége az inzulin következő formájának előállításához.,
A és B
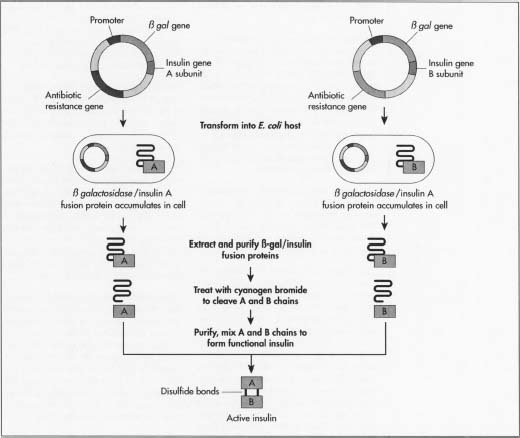
- 3 az inzulin előállításának egyik módja a két inzulinlánc külön-külön történő termesztése. Ezzel elkerülhető az egyes szükséges enzimek gyártása. A gyártóknak szükségük van a két mini-génre: az egyik az A láncot, a másik a B láncot állítja elő. Mivel az egyes láncok pontos DNS-szekvenciája ismert, minden mini-gén DNS-jét aminosav-szekvenáló gépben szintetizálják.
- 4 Ezt a két DNS-molekulát ezután plazmidokba helyezzük, kis kör alakú DNS-darabokat, amelyeket a gazdaszervezet DNS-e könnyebben felvesz.,
- 5 a gyártók először behelyezik a plazmidokat az E. coli baktérium nem káros típusába. A lacZ gén mellé helyezik. A LacZ kódolja a 8-galaktozidázt, egy olyan gént, amelyet széles körben használnak a rekombináns DNS-eljárásokban, mivel könnyű megtalálni és vágni, lehetővé téve az inzulin azonnali eltávolítását, hogy ne veszítse el a baktérium DNS-ét. Ezen gén mellett a metionin aminosav, amely elindítja a fehérje képződését.
- 6 a rekombináns, újonnan kialakult plazmidokat összekeverik a baktériumsejtekkel. A plazmidok a transzfekciónak nevezett folyamatban lépnek be a baktériumokba., A gyártók hozzáadhatják a sejtekhez a DNS-ligázt, egy olyan enzimet, amely ragasztóként működik, hogy segítse a plazmid tapadását a baktérium DNS-éhez.
- 7 az inzulint szintetizáló baktériumok ezután fermentációs folyamaton mennek keresztül. Optimális hőmérsékleten termesztik őket nagy tartályokban a gyártóüzemekben. A baktériumok milliói nagyjából 20 percenként replikálódnak a sejt mitózisán keresztül, és mindegyik kifejezi az inzulingént.
- 8 a szaporodás után a sejteket kiveszik a tartályokból, és széttörik, hogy kinyerjék a DNS-t., Ennek egyik gyakori módja az, hogy először hozzáadjuk a lizozóma keverékét, amely megemészti a sejtfal külső rétegét, majd hozzáadunk egy mosószer keveréket, amely elválasztja a zsírsejt falmembránt. A baktérium DNS-ét ezután cianogén-bromiddal kezeljük, egy olyan reagenssel, amely a metioninmaradványokban fehérje láncokat oszt meg. Ez elválasztja az inzulinláncokat a DNS többi részétől.
- 9 a két láncot ezután összekeverjük és diszulfidkötésekkel összekapcsoljuk a redukciós-reoxidációs reakció révén. Oxidálószert (olyan anyagot, amely oxidációt vagy elektron átadását okozza) adunk hozzá., A tételt ezután egy centrifugába helyezzük, egy mechanikus eszközbe, amely gyorsan forog, hogy a cellaösszetevőket méret és sűrűség szerint elkülönítse.
- 10 a DNS-keveréket ezután megtisztítják,hogy csak az inzulinláncok maradjanak. A gyártók több kromatográfiával vagy elválasztással tisztíthatják a keveréket, amelyek kihasználják a molekula töltésének, méretének és a vízhez való affinitásnak a különbségeit. Az alkalmazott eljárások közé tartozik egy ioncserélő oszlop, fordított fázisú nagy teljesítményű folyadékkromatográfia, valamint egy gélszűrő kromatográfiás oszlop., A gyártók tesztelhetik az inzulin tételeket annak biztosítása érdekében, hogy a baktériumok E. coli fehérjéit ne keverjék össze az inzulinnal. Olyan marker fehérjét használnak, amely lehetővé teszi számukra az E. coli DNS kimutatását. Ezután meghatározhatják, hogy a tisztítási folyamat eltávolítja az E. coli baktériumokat.
proinzulin folyamat
- 11 1986-tól kezdődően a gyártók más módszert alkalmaztak a humán inzulin szintetizálására. Az inzulin gén közvetlen prekurzorával, a proinzulinnal kezdődtek., Sok lépés ugyanaz, mint amikor az inzulint az A és B láncokkal állítják elő, kivéve ezt a módszert, az aminosav gép szintetizálja a proinzulin gént.
- 12 a proinzulint kódoló szekvencia a nem patogén E. coli baktériumokba kerül. A baktériumok a fermentációs folyamaton mennek keresztül, ahol szaporodnak és proinzulint termelnek. Ezután az A és B láncok közötti összekötő szekvenciát egy enzimmel összekötjük, majd a kapott inzulint megtisztítjuk.,
- 13 a gyártási folyamat végén összetevőket adnak az inzulinhoz a baktériumok megelőzése érdekében, és segítenek fenntartani a savak és bázisok közötti semleges egyensúlyt. Az összetevőket közbenső és hosszú hatástartamú inzulinhoz is adják a kívánt időtartamú inzulin előállításához. Ez a hagyományos módszer a hosszabb hatású inzulin előállítására. A gyártók összetevőket adnak a tisztított inzulinhoz, amelyek meghosszabbítják hatásukat, például cink-oxidot. Ezek az adalékanyagok késleltetik a test felszívódását. Az adalékanyagok az azonos típusú inzulin különböző márkái között változnak.,
Analóg inzulin
az 1990-es évek közepe, a kutatók javulni kezdett, ahogy emberi inzulin működik a szervezet megváltoztatásával, az aminosav-szekvencia létrehozása analóg, egy kémiai anyag, amely utánozza egy másik anyag elég jól ahhoz, hogy bolondok a cellába. Az analóg inzulin kevésbé csomósodik, és könnyebben eloszlik a vérben, így az inzulin percekkel az injekció beadása után elkezd dolgozni a szervezetben. Számos különböző analóg inzulin létezik. A Humulin inzulin nem rendelkezik erős kötéssel más inzulinnal, így gyorsan felszívódik., Egy másik inzulin analóg, az úgynevezett glargin, megváltoztatja a fehérje kémiai szerkezetét, hogy viszonylag állandó felszabadulást biztosítson 24 órán keresztül, kifejezett csúcsok nélkül.
az inzulin pontos DNS-szekvenciájának szintetizálása helyett a gyártók inzulingént szintetizálnak, ahol a szekvencia kissé megváltozik. A változás a kapott
a fehérjék taszítják egymást, ami kevésbé összetapad., Ezzel a megváltozott DNS-szekvenciával a gyártási folyamat hasonló a leírt rekombináns DNS-folyamathoz.
minőség-ellenőrzés
a humán inzulin szintetizálása után az inzulin tételek szerkezetét és tisztaságát több különböző módszerrel tesztelik. Nagy teljesítményű folyadékkromatográfiát használnak annak meghatározására, hogy vannak-e szennyeződések az inzulinban. Más elválasztási technikákat is végeznek, mint például a röntgenkristályosodás, a gélszűrés és az aminosav szekvenálás. A gyártók az injekciós üveg csomagolását is tesztelik annak biztosítása érdekében, hogy megfelelően lezárják.,
a humán inzulin gyártásának meg kell felelnie a nagyszabású műveletek Nemzeti Egészségügyi Intézeteinek. Az amerikai Food and Drug Administration-nek jóvá kell hagynia az összes gyártott inzulint.
A jövő
az inzulin jövője számos lehetőséget rejt magában. Mivel az inzulint először szintetizálták, a cukorbetegeknek rendszeresen fecskendővel kell beadniuk a folyékony inzulint közvetlenül a véráramba. Ez lehetővé teszi az inzulin azonnali bejutását a vérbe. Sok éven át ez volt az egyetlen módja annak, hogy az érintetlen inzulin fehérjét a szervezetbe mozgassa., Az 1990-es években, a kutatók kezdtek, hogy behatoljanak a szintetizáló különböző eszközök és formák inzulin, hogy a cukorbetegek használhatják egy alternatív gyógyszeradagoló rendszer.
a gyártók jelenleg számos viszonylag új gyógyszerszállító eszközt gyártanak. Az inzulin toll úgy néz ki, mint egy író toll. Egy patron tartja az inzulint, a csúcs pedig a tű. A felhasználó beállított egy adagot, behelyezte a tűt a bőrbe, majd megnyomott egy gombot az inzulin beadásához. Injekciós tollal nincs szükség injekciós üveg inzulin használatára. A tollaknak azonban minden injekció beadása előtt külön tippeket kell beilleszteniük., Egy másik hátránya, hogy az injekciós toll nem teszi lehetővé a felhasználók számára az inzulin típusok keverését, és nem minden inzulin áll rendelkezésre.
azok számára, akik utálják a tűket, az injekciós toll alternatívája a jet-injektor. A tollakhoz hasonlóan a jet-injektorok nyomást gyakorolnak egy apró inzulináram vezetésére a bőrön keresztül. Ezeket az eszközöket nem olyan széles körben használják, mint a tollat, és a beviteli ponton véraláfutást okozhatnak.
az inzulinpumpa kontrollált felszabadulást tesz lehetővé a szervezetben. Ez egy számítógépes szivattyú, körülbelül egy csipogó méretű, amelyet a cukorbetegek viselhetnek az övükön vagy a zsebükben., A szivattyú egy kis rugalmas csővel rendelkezik, amelyet közvetlenül a cukorbeteg bőrének felszíne alá helyeznek. A diabetikus beállítja a szivattyút, hogy állandó, mért inzulinadagot biztosítson a nap folyamán, növelve a mennyiséget közvetlenül étkezés előtt. Ez utánozza a szervezet normális inzulin felszabadulását. A gyártók az 1980-as évek óta gyártanak inzulinpumpákat, de az 1990-es évek végén és a huszonegyedik század elején elért fejlődés egyre könnyebbé és népszerűbbé tette őket. A kutatók vizsgálják a beültethető inzulinpumpák lehetőségét., A cukorbetegek ezeket az eszközöket külső távirányítóval vezérelnék.
A kutatók más kábítószer-szállítási lehetőségeket is feltárnak. Az inzulin tablettákon keresztül történő bevitele az egyik lehetőség. Az ehető inzulin kihívása az, hogy a gyomor magas savas környezete elpusztítja a fehérjét, mielőtt a vérbe léphet. A kutatók azon dolgoznak, hogy az inzulint műanyaggal bevonják néhány emberi szőr szélességével. A burkolatok megvédenék a gyógyszereket a gyomorsavtól.,
2001-ben ígéretes tesztek történtek az inhalációs inzulinkészülékeken, és a gyártók a következő néhány évben megkezdhetik a termékek gyártását. Mivel az inzulin viszonylag nagy fehérje, nem áthatol a tüdőbe. Az inhalációs inzulin kutatói azon dolgoznak, hogy olyan inzulinrészecskéket hozzanak létre, amelyek elég kicsiek ahhoz, hogy elérjék a mély tüdőt. A részecskék ezután átjuthatnak a véráramba. A kutatók számos inhalációs eszközt tesztelnek, hasonlóan az asztma inhalátorhoz.
a tesztek alatt álló aeroszol eszköz egy másik formája inzulint ad a belső arcra., A bukkális (arc) inzulin néven ismert cukorbetegek az inzulint az arcuk belsejébe permetezik. Ezután felszívódik a belső arcfalon keresztül.
az inzulin tapaszok egy másik gyógyszeradagoló rendszer a fejlesztés során. A tapaszok folyamatosan juttatják az inzulint a véráramba. A felhasználók húznának egy lapot a tapaszon, hogy több inzulint szabadítsanak fel étkezés előtt. A kihívás az, hogy megtaláljuk a módját, hogy az inzulin áthaladjon a bőrön. Az ultrahang az egyik módszer, amelyet a kutatók vizsgálnak. Ezek az alacsony frekvenciájú hanghullámok megváltoztathatják a bőr permeabilitását és lehetővé teszik az inzulin átjutását.,
más kutatások abba hagyhatják a gyártók inzulinszintetizálásának szükségességét. A kutatók azon dolgoznak, hogy létrehozzák azokat a sejteket, amelyek inzulint termelnek a laboratóriumban. A gondolat az, hogy az orvosok egy nap helyettesíthetik a nem működő hasnyálmirigy sejteket inzulin termelő sejtekkel. Egy másik remény a cukorbetegek számára a génterápia. A tudósok azon dolgoznak, hogy kijavítsák az inzulin gén mutációját, hogy a cukorbetegek önmagukban képesek legyenek inzulint termelni.
M. Rae Nelson
Vélemény, hozzászólás?