Editor originale-Daniel Alcorn come parte del progetto The Jackson Clinics Residency
Top Contributors – Daniel Alcorn, Rob Sigler, Kim Jackson, Laura Ritchie e Kris Porter – Il tuo nome verrà aggiunto qui se sei un lead editor in questa pagina.
Introduzione
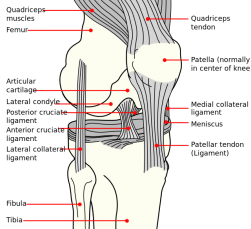
Mentre una storia approfondita e un esame fisico sono gli strumenti più importanti nella valutazione del dolore articolare del ginocchio, l’imaging muscolo-scheletrico è un’aggiunta importante., L’imaging inizia tipicamente con un set standard di radiografie semplici, con viste radiografiche speciali e modalità più elaborate utilizzate se indicato.
Osteoartrite del ginocchio (OA)
Osteoartrite (OA) è una condizione multifattoriale che è essenzialmente ripartizione della cartilagine ialina lungo articolazioni articolate, ed è ripreso più spesso con una radiografia o risonanza magnetica. Le radiografie sono la fonte più comunemente usata di rappresentazione per OA del ginocchio dovuto la loro facilità dell’operazione, basso costo, risultati rapidi e grado relativamente alto di accuratezza., Tuttavia, una risonanza magnetica è considerata il gold standard per l’OA del ginocchio poiché la cartilagine articolare è visibile e ha una risoluzione molto più elevata dei tessuti circostanti. Ci sono più criteri che vengono utilizzati per OA, ma la ricerca indica che queste tecniche di solito hanno alta sensibilità, ma a costo di specificità inferiore.
Lettura radiografia per OA ginocchio
- Cercare restringimento articolare, sclerosi subcondrale (aumento bianco / posizione luminosa che circonda l’articolazione), e la formazione di osteofiti
Lettura MRI per OA ginocchio
- Immagini spin-eco veloci (ad es., fast spin-echo T2-pesata con soppressione del grasso immagini) o gradient-echo immagini (ad esempio, T1-pesata 3-dimensionale con soppressione del grasso immagini)
- Cercare joint restringimento, diminuzione della frequenza del segnale della cartilagine ialina, aumento di edema e osteofita formazione
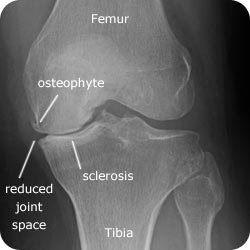
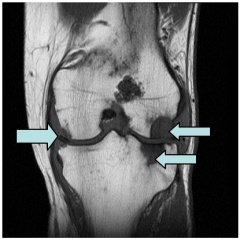
Figura 3: MRI per l’artrite del ginocchio., Ristampato dahttp://www.lurj.org/article.php/vol2n1/arthritis.xml
Mediale collaterale (MCL) e laterale legamento collaterale (LCL) lacrime
MCL e LCL lacrime sono classificati in base alla quantità di compartimento gapping presente con un valgo applicato (MCL) o varo (LCL) stress test. Lacrime di grado I presenti con dolore localizzato lungo il ginocchio mediale (MCL) o laterale (LCL) senza gapping significativo (0-5 mm). Lacrime di grado II presenti con gapping significativo con un endpoint definito (6-10 mm). Le lacrime di grado III (complete) non hanno un punto finale definito con le prove di stress (> 10 mm)., Le lacrime MCL e LCL possono essere identificate con l’uso di una radiografia da sforzo o di una risonanza magnetica (accuratezza diagnostica dell ‘ 87%).
Lettura Stress Radiografia per LCM e LCL lacrime
- le Radiografie vengono eseguite con il ginocchio a 20 gradi di flessione, con i confronti tra la quantità di gapping feriti e illeso ginocchio
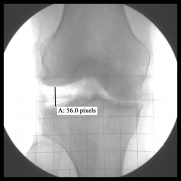
Figura 4: Varo stress radiografia di grado III LCL strappo. Ristampato dal Journal of Bone and Joint Surgery., http://jbjs.org/article.aspx?Volume=90&page=2069
la Lettura di MRI per LCM e LCL Strappo
- Utilizzare di un piano coronale MRI (fast-spin-eco T 2 ponderato immagine)
- Cercare intermedio segnale (coerente con edema), lieve ispessimento e possibile retrazione del legamento con eventuale separazione dal sottostante cortecce

Figura 5: Grado III legamento collaterale mediale strappo su un coronale fast spin-echo T2 pesate immagine dimostra una turbativa del legamento che si sarà addensato e retratto, con circostante edema (freccia nera)., Ristampato da Riferimento Medscape. http://emedicine.medscape.com/article/401472-overview
Lacerazioni del legamento crociato anteriore (LCA)
Con una sospetta lacerazione del LCA, la diagnostica per immagini inizia prima con radiografie semplici. Comunemente, si ottiene una flessione del ginocchio di 45 gradi, una radiografia postero-anteriore portante per escludere le fratture associate e misurare la quantità di restringimento dello spazio articolare. La risonanza magnetica è necessaria per diagnosticare una lacrima ACL ed è determinata utilizzando un’immagine non contrastante del ginocchio.,iquely attraverso l’intaglio intercondilare, e hanno bisogno di essere seguiti in modo consecutivo fette
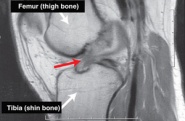
le rotture del Menisco
risonanza magnetica viene utilizzata per identificare la presenza di un menisco lacrimale., La risonanza magnetica è ottenuta utilizzando una sequenza di eco spin veloce ponderata a densità protonica, ad alta risoluzione (per determinare lo stato sia della cartilagine articolare che dei menischi). Le nuove tecniche di risonanza magnetica, compresi gli scanner 3-T con sequenze di impulsi sensibili alla cartilagine e la mappatura T 2, consentono di rilevare i primi cambiamenti degenerativi nella cartilagine prima che la perdita di spessore della cartilagine sia visibile su una risonanza magnetica convenzionale.,
la Lettura di MRI per il Menisco Lacrimale
- Cercare aree di morfologia anormale
- Anomalo aumento T1 e T2 segnali (spesso in modo lineare oriented) si intersecano i bordi del menisco lungo la superficie articolare
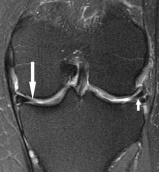
Figura 7: Coronali T2-pesate grassi saturi fast spin-echo immagine che mostra l’usura e lievi ottundimento del bordo libero del corpo del menisco mediale (freccia grande) e orizzontale strappo del menisco laterale (freccia piccola). Ristampato da American Journal of Roentgenology., http://www.ajronline.org/content/187/1/221/F3.expansion.html
Difetti osteocondrali
I difetti osteocondrali (aree focali di danno articolare con danno cartilagineo e lesione dell’osso subcondrale adiacente) sono meglio visualizzati sulla risonanza magnetica.La risonanza magnetica è il test di scelta grazie alla sua capacità di rilevare la presenza di frammentazione osteocondrale, che è essenziale per la gestione clinica. La risonanza magnetica dimostra un’elevata sensibilità (92%) e specificità (90%) nella rilevazione della separazione del frammento osteocondrale.,Sia i raggi X che la TC sono in grado di rilevare i difetti spostati con facilità; tuttavia sono insensibili nella classificazione delle lesioni dello stadio inferiore e sono inadeguati nel prevedere la stabilità.,
la Lettura di MRI per condrali
- T1 segnale è variabile con il livello intermedio e basso segnale adiacente al frammento
- T2 può dimostrare un alto segnale di linea che definisce il frammento di osso (indicando instabile lesione)
- T2 può dimostrare il segnale è basso corpi liberi, circondato da alte segnale fluido
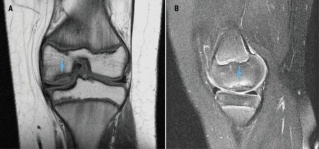
Figura 8: (A) difetti Osteocondrali., Questa sequenza coronale T1 mostra un’area di segnale T1 anormalmente basso nella porzione laterale portante del condilo femorale mediale (freccia), caratteristica del difetto osteocondrale. (B) Difetto osteocondrale. Questa sequenza sagittale T2 con saturazione del grasso mostra irregolarità subcondrale e segnale T2 eterogeneo basso con edema del midollo osseo adiacente nel condilo femorale mediale (freccia) caratteristico del difetto osteocondrale. Ristampato da alto et al.,
Sublussazione/Dislocazione della rotula
Le sublussazioni e le dislocazioni rotulee possono essere visualizzate da radiografie, scansioni TC o risonanza magnetica. Le scansioni TC vengono utilizzate solo nei casi in cui le radiografie semplici sono indeterminate. La risonanza magnetica può essere utile per evidenziare lividi ossei (di solito sull’aspetto mediale della rotula e sull’aspetto laterale del condilo femorale laterale). La tecnica di imaging più comunemente usata per queste diagnosi è la radiografia, che di solito incorpora una vista laterale, una vista ascellare e una tecnica mercantile., Le immagini sono ottenute solitamente all’interno di 20-45 gradi di flessione del ginocchio perché i risultati aumentati di flessione del ginocchio nella riduzione di una rotula sublussata.,cercare rotula alta e/o rotuleo fratture osteocondrali
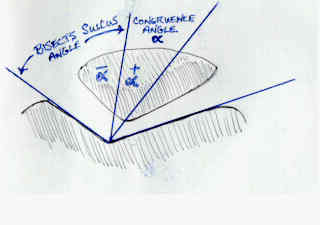
Figura 9: Come calcolare la congruenza angolo con la bisezione degli solco angolo., Ristampato da Wheless CR.
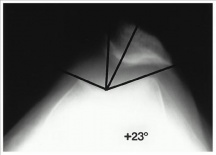
Figura 10: Radiografia di una sublussazione rotulea laterale, che dimostra un angolo di congruenza di + 23 gradi. Ristampato dal Journal of Bone and Joint Surgery., http://jbjs.org/article.aspx?Volume=79&page=1759
Video
|
|
|
Link Correlati
Diagnostica per immagini per i fisioterapisti
Diagnostica per immagini per il fisioterapista
Diagnostica per immagini dell’Anca per il fisioterapista
Diagnostica per immagini della Caviglia e del Piede per il fisioterapista
Lascia un commento