Begrunnelsen
Den kliniske vare på sykehus alvorlig syk pasient må være sikret av helsetjenester institusjon i hele den kliniske utviklingen av den enkelte, fra sykehus opptak til utslipp hjem., Når de presenterer kliniske tilstand er tilstrekkelig alvorlig, slik omsorg starter i Nødstilfelle Område, og umiddelbart etterpå fortsetter i intensivavdelingen (ICU). Følgende klinisk bedring, pasienten er flyttet til en vanlig sykehusavdeling, hvor han eller hun er til sykehus utslipp, gitt den kliniske kurset er gunstig. Imidlertid, hvis den kliniske tilstanden forverres, mens i menigheten, pasienten kan ha til å være readmitted til NORGE., Imidlertid, i andre tilfeller å presentere kliniske tilstanden til pasienten er ikke alvorlige nok til å rettferdiggjøre direkte opptak til NORGE, og etter en mer eller mindre kort periode av første kliniske stabilisering, pasienten er flyttet til en vanlig sykehusavdeling. Her igjen, dersom den kliniske tilstand forverres senere, opptak til ICU (i dette tilfellet for første gang) kan være nødvendig.
Men hva ville skje hvis vi kan identifisere pasienter med risiko, før kritiske forverring oppstår, når motivet er fortsatt i Beredskap-Området eller i vanlig sykehusavdeling?, Utvilsomt, anticipative kliniske omsorg i disse pasienter i faresonen kunne ha en positiv innvirkning på det kliniske kurset, og prognosen for sykdommen. I praksis, hvis den er identifisert kliniske tilstand var alvorlig nok, er nødvendig for opptak til NORGE kunne bli avgjort tidligere – og dermed unngå unødvendige forsinkelser i behandlingen., Videre, og kanskje enda viktigere, hvis den kliniske tilstanden til pasienten var til å rettferdiggjøre en diagnose nyorientering eller intensivering av den terapeutiske tiltak, kan det være mulig å oppnå klinisk bedring tillater oss å unngå opptak til ICU–med den ekstra fordelen av bedre forvaltning av de tilgjengelige helseressurser. Dermed, omsorgen for alvorlig syke pasienten, mens sentrert på ICU, kan forlenges utover den sistnevnte, som representerer en kontinuerlig prosess gjennom hele sykehusopphold pasient.,
Oppgitt i andre ord, hvis vi var å definere pasienten flyt i ICU, vil vi se at opptak til sistnevnte er enten programmert eller beredskap basert på. Programmert opptak til ICU normalt tilsvare høy-risiko for postoperative pasienter, mens den akutte tilfeller kan komme fra beredskaps-og Observasjon Området, fra en konvensjonell sykehusinnleggelse menigheten, eller fra noen andre sykehus center. I sin tur, praktisk talt alle pasienter innlagt på INTENSIVAVDELING er senere flyttet til en sykehusinnleggelse menigheten (Fig. 1)., Pasienten flyt kan variere i omfang, fra et senter til et annet, selv om globalisert omsorg prosessen med den alvorlig syke pasienten kan tillate oss å forsøke å endre flyten i seg selv. Spesielt, hvis vi legger vekt på aktivitet som tar sikte på å sikre tidlig påvisning av alvorlig syke tilfeller, vi kunne forvandle beredskap og muligens sent pasienten innløp, fulgt av medisinsk personell på vakt, i programmert og tidlig ledelse, med bedre fordeling blant de ansatte medlemmer av Enheten., Alt dette i sin tur ville være gyldig i innstillingene for både Akutt og Observasjon Området og de ulike konvensjonelle sykehusinnleggelse menigheter.
– >
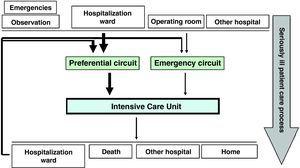
Pasienten flyt av intensivavdelingen.
De ovennevnte ideen får betydning i forbindelse med vår bevissthet om at forsinkelser i behandlingen, eller levering av utilstrekkelig omsorg i sykehusinnleggelse menigheten, uavhengig av årsak, ofte resultere i ikke-forventede akutt innleggelser til NORGE, og innebærer lengre sykehusopphold og enda større dødelighet,1–spesielt i sykdommer anses som «time-dependent», der forsinkelser i oppstart av behandling kan føre til en markant økning i pasientens sykdom–dødelighet. Dette forholdet har blitt dokumentert i litteraturen for en stund.,2 Ja, det har blitt anslått at opptil 50% av alle innlagte pasienter ikke får tilstrekkelig behandling før deres opptak til NORGE, og som på den annen side en full 40% av innleggelser til ICU kunne unngås.3 Videre, pasienter innlagt på INTENSIVAVDELING fra en vanlig sykehusavdeling kan lide større dødelighet enn de som er direkte innlagt på INTENSIVAVDELING fra Krise Området.4,5 Imidlertid, tidlig identifisering av disse pasienter i faresonen er ikke alltid lett i en vanlig sykehusavdeling., Dette er på grunn av en rekke årsaker, inkludert en mulig mangel på tilstrekkelige menneskelige eller materielle ressurser, manglende organisering av funksjonsområdet, utilstrekkelig opplæring av ansatte, mangel på tilsyn av den virksomheten som utføres, undervurdering av den kliniske tilstanden til pasienten, sen identifisering av alarmer tegn og symptomer, en forsinkelse i diagnostikk eller behandling avgjørelsen prosessen, eller forsinkelser i ber om nødvendig klinisk rådgivning., I alle fall, og som et eksempel, nesten 80% av alle pasienter som lider cardiorespiratory arrest i sykehus manifest physiopathological endringer i den forrige 6–24 timer i døgnet, i form av uoppdaget eller ubemerket endringer i blodtrykk, hjerte-eller pustefrekvens, oksygenering, diurese eller nivå av bevissthet.,6-9
Intensivists, takket være deres profesjonelle capacitation og daglig klinisk virksomhet, er utvilsomt sykehuset fagfolk med den beste opplæring, ikke bare for tidlig identifisering av alvorlig sykdom med en integrert visjon av pasienten, men også for å etablere terapeutisk prioriteringer og å ta raske kliniske beslutninger., I de senere år, har dette ført til utvikling av medical care team med ulike integrere medlemmer og ulike særtrekk i ulike sentre og land–selv om det nesten alltid avhengig av en intensivist, og med samme hensikt i tankene: tidlig identifisering av risiko pasienter utenfor NORGE.10-12 faktisk, i de Forente Stater disse lagene utgjør en del av de «fem millioner liv» program av Institute for Healthcare Improvement, som en av de evidensbaserte intervensjoner utformet for å bedre pasientens prognose og redusere antallet unødvendige dødsfall.,13 Selv om de individuelle resultatene kan variere,14-16 fordelene som tilbys av slike lag ser klare–særlig når det gjelder reduksjon i risikoen for cardiorespiratory arrest (RR: 0.66; 95%CI: 0.54–0.80)17–og de har allerede blitt innarbeidet til klinisk guider på hjerte-og lungeredning.18 Men, og det er forklart i del av forskjeller i sammensetningen av disse medisinske team, deres ulike inngrep metoder eller annen evaluert mål, fordelene avledet i form av redusert dødelighet fortsatt å være tilstrekkelig definert (RR: 0.96; 95%CI: 0.84–1.09).,17,19,20
Med disse forutsetningene, er vår Enhet har utviklet et styringssystem i Intensiv Pleie Medisin, som er basert på sikkerhet for den alvorlig syke pasienten under hele sykehusoppholdet prosessen, og som vi refererer til som en Utvidet Intensive Care Service (EICS) (Fig. 2). Spesielt, har vi etablert to godt differensiert strategiske linjer, i henhold til stedet for innleggelse av pasienten: «Tidlig påvisning av alvorlig syk pasient utenfor NORGE» og «Pasientens sikkerhet i NORGE»., Den første av disse strategiske linjer viser til identifisering av pasienter med risiko utenfor NORGE, basert på identifisering, diagnostisk retning og tidlig behandling av alvorlig syk pasient, i samarbeid med andre kliniske spesialiteter og uavhengig av den faktiske sted eller sykehusinnleggelse er involvert., Dermed, enten når pasienten møter en rekke veldefinerte kriterier for alvorlighetsgrad og føre tilsyn med lege eller sykepleier varsler EICS team, eller når EICS team i løpet av sitt daglige programmerte aktiviteter som direkte identifiserer en pasient i fare, den nødvendige grad av medisinsk behandling er vurdert, og beslutninger som er tatt om den beste plasseringen for en slik omsorg–alltid i samråd med å føre tilsyn med lege., Slik aktivitet fokuserer på pasienter som fortsatt er i Krise og Observasjon Området, pasienter innlagt på en vanlig sykehusinnleggelse menigheten, og pasienter innlagt til slike menigheter etter utskrivelse fra INTENSIVAVDELING, men som er vurdert til å være høy risiko (postsurgical tilfeller med samtidig medisinske lidelser, pasienter med utviklende organ svikt, pasienter fortsatt er sterkt avhengig av pleie-og omsorg, tidlig utslipp tvunget av helsepersonell nødvendigheter, etc.). Et verktøy til hjelp i den nødvendige oppfølging av en konkret pasient, og som dessuten fungerer som kvalitetskontroll, er den såkalte Sabadell-indeksen.,21 Dette instrumentet, som nylig er godkjent i en spansk nasjonal multisenter-studie,22 er en subjektiv skala som karakterer pasientens prognose ved utskrivelse fra INTENSIVAVDELING i form av overlevelse av sykehuset episode (Tabell 1).
– >
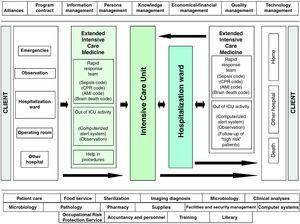
Helse-prosessen av alvorlig syk pasient i Sykehus Universitario del Henares (Coslada, Madrid, Spania).
– >
The Sabadell index.
| Category | Description |
| 0 | Good prognosis |
| 1 | Poor long-term prognosis (>6–12 months)., Gjenopptagelse til ICU |
| 2 | Dårlig kortsiktig prognose ( |
| 3 | Død forventet i gjeldende sykehusopphold |
systemet er basert på aktive søk og oppfølging av pasienten i fare–uavhengig av om ingen adgang til NORGE har vært nødvendig, eller om pasienten har allerede blitt utskrevet fra ICU–og på utvikling av Systemer for Tidlig Varsling (EWS) slik at den lege å føre tilsyn med pasienten og til å bestemme tidlig aktivering av EICS.,
Intervensjon referert til den første strategiske linje kommentert ovenfor («Aktivitet utenfor NORGE») er grunnleggende på tre grunnleggende punkter: utarbeidelse av et sykehus, laboratorie test alert system; daglig evaluering av pasienter i visse sykehusinnleggelse områder, og følge opp de pasientene anses å være høy risiko og som allerede har blitt utskrevet fra NORGE., Spesielt, en elektronisk database oppdateres daglig først i morgen, registrere laboratorium test data anses å være determinanten for vår intervensjon, og som har blitt samlet inn fra den forrige dag opp til den morgenen. Når en viss grenseverdi er overskredet (troponin jeg>0.3 µg/l, pH
7.,30, PCO2>50 mmHg, blodplate count100,000/µl, laktat>3mmol/l), den spesifikke informasjonen er identifisert, inkludert prøvetaking tid og verdien for parameteren, med korrelasjon til identiteten til pasienten (fullt navn og sak historie nummer). Så, på en daglig og påfølgende basis, en av de intensivists sjekker hver av de pasientene som ble varslet gjennom elektroniske sak historie (Selene®), og bestemmer seg for om intervensjon er nødvendig eller ikke., Hvis intervensjon viser seg nødvendig, intensivist kontakter lege med ansvar for pasienten, og både i fellesskap evaluere den kliniske situasjonen til å bestemme kurs for å bli tatt. Mulighetene er derfor omfatter hjelp i behandling, justering eller diagnostisk tilnærming, med nær pasienten følges opp i løpet av de påfølgende timer; tidlig opptak til ICU, tilsyn overføring og opptak på Enheten, eller deltakelse i beslutningen om å begrense livet støtte management tiltak., Uavhengig av antall pasienter varslet via det elektroniske systemet, og hvor disse pasientene er plassert, daglig evaluering er også laget med samme formål av de pasienter innlagt på Akutt og Observasjon Området, i samråd med å føre tilsyn med lege. På en lignende måte, daglig klinisk vurdering er laget av de pasientene som allerede har blitt utskrevet fra NORGE og som er vurdert til å være høy risiko., Disse fagene, med Sabadell index score på 1 eller 2, er de som har vært i Enheten for en lengre periode (>10 dager), fortsatt krever for mye pleie-og omsorg, har blitt utladet med en tracheotomy, eller–for eksempel–har vært innlagt på sykehus i en kirurgisk menigheten og ved utskrivelse er fortsatt mottar behandling for smittsomme komplikasjoner., På slutten av morgen, under den kliniske økten av Enheten, aktiviteter som utføres er kommentert, meddeler av den kliniske situasjonen evaluert pasienter, forventede resultater, og om opptak til Intensiv Pleie som ble besluttet.
Om slikt opptak, og bestemmes av type sykdom hovedsakelig jobbet med i vår Enhet og av behovet for å sikre tidligere intervensjon med sikte på å forbedre pasientens prognose, har vi definert sykdom prosesser som er av prioritet bekymring., En bestemt tverrfaglig intervensjon planen har blitt implementert, og i noen tilfeller en Tidlig Warning System (EWS) med visse kliniske laboratoriet test alvorlighetsgraden kriterier, for å optimalisere klinisk omsorg. Et eksempel er gitt av intervensjon plan i tilfelle av akutt koronar syndrom («Iskemisk hjertesykdom-koden»), som ble presentert og godkjent av det Medisinske Ledelsen av senteret., Likeledes, en plan som har blitt utviklet under henvisning til i-sykehus legevakt og hjerte-og lungeredning («HLR-koden»), som etablerer, opprettholder og informerer om kommunikasjon system som garanterer umiddelbar aktivering av intervensjon-protokollen i tilfelle noen sykehus og medisinsk beredskap.
«Sepsis-koden» i sin tur har som mål å sikre tidlig identifisering av septiske pasienter, i samsvar med retningslinjene for å Overleve Sepsis Campaign.,26,27 Følgende relevante informativ økter, fordeling av støtte grafisk materiell og spredning av guiden, kommunikasjons system i respons til første tegn på varselet har blitt etablert for både tidlig behandling og aktivering av EICS., Til slutt, er det neste steget, som fremdeles er under utvikling, vil være innføring av en intervensjon protokoll for identifisering av pasienter med alvorlig hjerneskade og tidlig rapportering av slike saker EICS og til organtransplantasjon koordinator for senteret, for å tilrettelegge for posterior avgjørelse å ta («Hjernen død-koden»)–som anbefales av den spanske Nasjonale Transplantasjon Organisasjon.,28
pasientsikkerhet i ICU
for å kunne garantere sikker omsorg av pasienter innlagt på INTENSIVAVDELING, en bestemt funksjonell gruppe er opprettet, som representerer hver av de innblandet fagområder. I generelle vilkår, dens viktigste oppgaver er å formidle og fremme et godt miljø med henvisning til pasientens sikkerhet, dokumentere og analysere kritiske hendelser, informere om korrigerende tiltak, og føre tilsyn med oppfølging og etterlevelse av vedtatte tiltak. Registeret av hendelser består av flere innsamling av data systemer.,e hånd vi har en bestemt ark som er frivillig plassert i samme messe for posterior analyse, og som er tilgjengelig til alle tider, og på den annen side har vi data sjekkliste som svarer til opplysninger som samles inn daglig flere ganger i løpet av dagen: i anledning endring i pleie-skift i morgen og om natten, og i den kliniske kontroller utført midt på dagen–med deltakelse av alle ansatte i Enheten er knyttet til pasienten, kommenterer den planlagte behandlingen, og reflekterer kliniske data på skjermen (laboratorietester, radiologiske undersøkelser, etc.,), så vel som den aktuelle behandlingen blir gitt.
Spesiell oppmerksomhet fokuserer på årvåkenhet av nosokomiale infeksjoner spesifikt og direkte relatert til kjente risikofaktorer og/eller knyttet til økt sykelighet–dødelighet blant kritiske pasienter: mekanisk ventilasjon-forbundet lungebetennelse, uretrale kateter-relaterte urin-infeksjoner, primær bacteremias og bacteremias i slekt å katetre og videregående bakterier., I denne sammenheng skal vi følge de tilsvarende nasjonale og internasjonale anbefalinger og retningslinjer, med bruk av felles metodikk for ENVIN-HELICS studie,29 som gir oss mulighet til å sammenligne og presentere resultater i både lokale og nasjonale innstillingen., En bestemt detalj for å bli tatt hensyn til her er den vanlige bruker i vår Enhet av selektiv fordøyelsesenzymer dekontaminering (SDD), basert på en kontinuerlig floral årvåkenhet system, med forebyggende isolasjon av de pasientene som presenterer sykehus opphold på over 5 dager før opptak til NORGE, med de siste behov for helsetjenester, eller med etterkommerne av kolonisering av noen multiresistant mikroorganismen.
Konklusjon
Den tilnærming som er vedtatt av denne organisatoriske modellen av aktiviteter på intensivavdelingen har flere betydninger., En første og enkel bekymring er å aktivt sørge for behandling av pasienter innlagt på INTENSIVAVDELING på riktig måte på en effektiv, effektiv og trygg måte. Dette er lett generalizable, som krever endringer logisk knyttet til individuelle egenskaper ved hvert senter og Enhet. Det er også nødvendig, og til en viss grad eller en annen, og i en mer eller mindre systematisert måte, har alltid vært til stede i vår faglige aktivitet.
En annen og ikke alltid lett generalizable bekymring er endringen i den tradisjonelle funksjonell modell av ICU på både organisatoriske og konseptuelle nivåer., I effekt, pasienten er ikke lenger sett på som bare den enkelte adgang til anlegget, men nå videre omfatter også de individer som har kliniske tilstand kan forverres, uavhengig av hvor de er innlagt på sykehus, fordi tidlige kliniske omsorg i slike tilfeller kan dra nytte av den skjulte, pasient-kurset. Fordel i dette tilfellet er ikke begrenset til pasienten, siden endre pasienten kontantstrøm fra emergency kretsen til fortrinnsrett vare krets som gjør det mulig å minske byrden ved tidligere tilsyn kun av fagfolk på vakt., Mer presis kunnskap om den kliniske situasjonen for disse evaluert pasienter derfor gjør for bedre forvaltning av eksisterende ressurser. Til slutt i vår erfaring, arbeide tettere til resten av kliniske spesialiteter har bidratt til å forbedre kunnskap om vårt daglige arbeid som intensivists, gi større faglig anerkjennelse og, uten tvil, en større institusjonell innflytelse på den delen av vår Enhet i sykehuset.
interessekonflikt
forfatterne har ingen interessekonflikt å erklære.
Legg igjen en kommentar