US Pharm. 2020;45(5):15-19.
ABSTRACT: Treatment-resistant depression (TRD) is een groeiend onderwerp van discussie onder onderzoekers en medische professionals. Variërende resistentieniveaus bij patiënten met TRD vormen moeilijkheden bij het bepalen van een effectieve behandeling voor individuele patiënten. Momenteel zijn slechts een paar behandelingsopties goedgekeurd met een indicatie voor TRD; daarom omvatten de huidige behandelingsaanbevelingen geherstructureerde orale therapieregimes, psychotherapie en andere opties., Het alternatief van continue switching en / of het combineren van antidepressiva vereist uitgebreide patiëntenvoorlichting en advies over de juiste toediening en mogelijke bijwerkingen. Het gebruik van richtlijnen en de individuele respons van de patiënt zijn belangrijke factoren bij het vinden van een optimale behandelingsbenadering en het effectief beheren van TRD.
depressie kan op elk moment van het leven optreden als gevolg van verschillende causatieve factoren, ongeacht individuele kenmerken zoals leeftijd, achtergrond en geslacht., Hoewel er geen definitieve oorzaken zijn, zijn de patiënten met een eerstegraads familielid die een diagnose van belangrijke depressieve wanorde (MDD) heeft twee tot drie keer waarschijnlijker om ook worden gediagnosticeerd.1 MDD is een veel voorkomende psychische aandoening die de kwaliteit van leven van een persoon verandert, met ernstige symptomen die gedachten, gevoelens en interesse in gebruikelijke activiteiten, zoals eten of werken nadelig beïnvloeden. Een klinische diagnose van depressie vereist dat de symptomen dagelijks aanhouden gedurende ten minste 2 weken., Er zijn verschillende categorieën van depressie, waaronder persisterende, postpartum, psychotische, seizoensgebonden en resistente depressie.2 Er wordt geschat dat bijna 25% van de mensen een ontoereikende reactie op depressie therapie zal hebben, wat betekent dat ze behandeling-resistent zijn.3
diagnose
om te helpen bij het onderscheiden en diagnosticeren van verschillende soorten depressie, ontwikkelden psychiaters de Hamilton Rating Scale for Depression (HAM-D). HAM-D is een 21-item symptoombeoordeling die wordt gebruikt om de ernst en het subtype van de depressie van de patiënt te bepalen., Een op grote schaal groeiend subtype is treatment-resistant depression (TRD).Hoewel een unanieme definitie niet is bereikt, karakteriseren de huidige richtlijnen en onderzoeken TRD als een ontoereikende respons op twee of meer antidepressiva uit afzonderlijke klassen binnen 4 tot 6 weken nadat de streefdosis is bereikt.5
de oorzaken van TRD variëren, en individuele biologische kenmerken zijn waarschijnlijk betrokken. Deze kenmerken, vergezeld van de heterogeniteit van depressie zelf, resulteren in TRD.,6 onderzoekers bestuderen welke factoren tot een ontoereikende reactie op bepaalde antidepressiva leiden, maar tot op heden worden individuele patiëntkenmerken, symptomen, cursus en gecombineerde comorbiditeiten beschouwd als sleutelfactoren in TRD-ontwikkeling.5 risicofactoren die tot TRD kunnen leiden en mogelijk de werkzaamheid van TRD-behandeling kunnen veranderen, omvatten de ernst van de depressie van de patiënt en de aanwezigheid van comorbide medische aandoeningen zoals diabetes, kanker, chronische pijn en coronaire hartziekte.,Zowel TRD als behandeling-responsieve depressie impliceren dezelfde brede waaier van symptomen, maar de onderscheidende kenmerken bij patiënten die de ene vorm versus de andere ervaren moeten nog worden opgehelderd.
Behandelingsoverzicht
behandeling voor depressie is niet one-size-fits-all.6 Recent onderzoek heeft veel suggesties voor het beheer van de symptomen van TRD, maar de meeste bevindingen zijn voornamelijk empirisch, en aanbieders moeten een rationele benadering van het initiëren van behandelingsmethoden te nemen.,8 SACO, een ezelsbruggetje ontwikkeld om te helpen bij de selectie van behandelingsopties, stemt overeen met de huidige richtlijnen’ aanbevelingen van het schakelen van therapieën, augmentatie, combinatie van antidepressieve klassen, en optimalisatie als geschikte benaderingen voor het beheer van TRD.9 andere opties omvatten het gebruiken van genetisch testen om te bepalen of genomic variaties de capaciteit van een patiënt zal beà nvloeden om een bepaald medicijn te tolereren en het gebruiken van medicijnen met off-label antidepressiva indicaties., De complexiteit van de behandeling voor TRD weerspiegelt de diverse aard van de aandoening, en de provider moet voorzichtig zijn om een nauwkeurige diagnose te stellen voor de behandeling.8 Studies hebben niet aangetoond dat één behandelingsbenadering superieur is aan een andere, en de behandeling moet worden gebaseerd op de ziektetoestand van de individuele patiënt. Vanwege dit, TRD behandeling zal waarschijnlijk een uitgebreide trial-and-error proces., Naast het monitoren van de werkzaamheid, is het noodzakelijk dat de leverancier de therapietrouw controleert voordat hij van oordeel is dat een behandelingsbenadering ontoereikend is; dit is omdat nonadherentie ook een potentiële link met resistentie kan zijn.
Nonadherentie tijdens de behandeling voor TRD kan te wijten zijn aan een verscheidenheid aan factoren, waarvan de meest prominente kosten en bijwerkingen zijn. Medische kosten zijn bijna 70% hoger voor patiënten met TRD dan voor patiënten zonder, als gevolg van gemiste werkdagen als gevolg van depressieve episoden, arts-of ziekenhuisbezoeken, en medicatiekosten.,
wanneer de behandeling wordt gestart, is het redelijk om een patiënt te starten met de laagst beschikbare dosis om de respons van de patiënt te bepalen en vervolgens, indien nodig, (elke 2-4 weken) te titreren tot het gebruikelijke doseringsbereik (tabel 1).1,7,12-15 als de respons van een patiënt op de initiële conventionele dosering minimaal is, is het aangewezen de dosis te verhogen en opnieuw te beoordelen alvorens over te schakelen of te verhogen (tabel 2).16,17 daarentegen, als de patiënt geen reactie heeft op de eerste therapie, kan het overschakelen naar een alternatief middel of klasse, zoals voorgesteld in de richtlijnen, nuttig zijn.,1
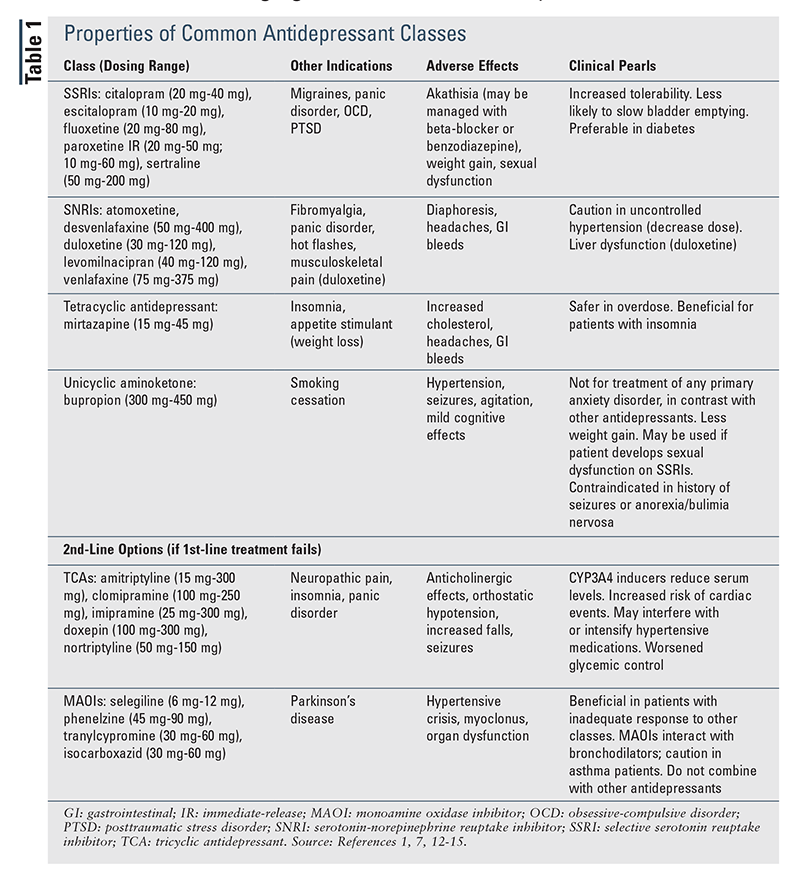
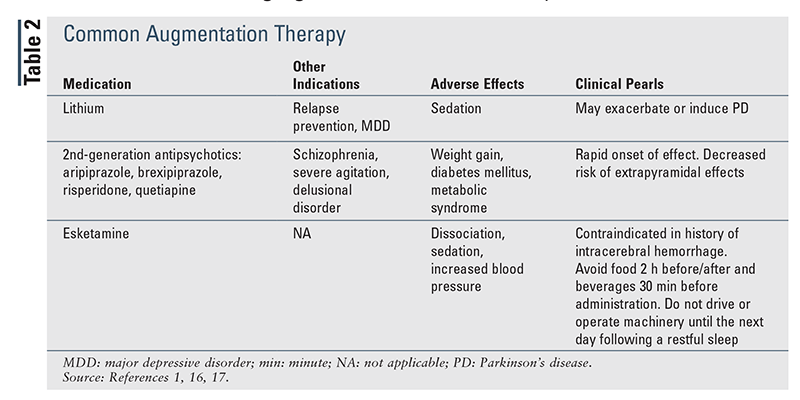
Richtlijngerichte behandelingsbenaderingen
bepalen van de optimale behandeling voor patiënten met TRD omvat voortdurende discussie over vele behandelingsmethoden. De proeven van verschillende medicijnen kunnen worden vereist om het gewenste behandelingsresultaat voor de individuele patiënt te bereiken., Veel richtlijnen hebben een verscheidenheid aan methoden om de behandeling regime van een patiënt te optimaliseren, met inbegrip van de 2010 American Psychiatric Association (APA) richtlijnen, de 2016 Canadese richtlijnen, het Ministerie van Veterans Affairs en Ministerie van Defensie (VA/DoD) richtlijnen, en De 2017-2018 Florida Best Practice richtlijnen. Gezien de brede waaier van beschikbare behandelingsbenaderingen, zullen de patiënten het meest van een geïndividualiseerde benadering profiteren, aangezien het niveau van weerstand voor elke patiënt verschillend is.,
APA Guidelines (2010): de APA-richtlijnen van 2010 omvatten de verschillende behandelingsstrategieën die in de SACO-benadering zijn beschreven en leveren ook significant bewijs met betrekking tot de voordelen van het overschakelen op alternatieve medicatieklassen (tabel 3).1 de richtlijnen adviseren het gebruik van psychotherapie (cognitieve gedragstherapie , interpersoonlijke psychotherapie ) of monotherapie met een gemeenschappelijk antidepressivum voor eerstelijnstherapie. De respons op de behandeling dient in eerste instantie, na 4 tot 8 weken en gedurende de behandeling te worden gecontroleerd., Als een patiënt ernstige of levensbedreigende symptomen ervaart bij de huidige therapie, dient te worden overwogen elektroconvulsieve therapie (ECT), dosisverlaging, verhoging van de behandeling, behandeling van individuele bijwerkingen of een alternatieve medicatie (tricyclische antidepressiva, monoamine-oxidaseremmer , lithium , schildkliertherapie, 2e generatie antipsychotica).
Canadese richtlijnen (2016): de Canadese richtlijnen (figuur 1) geven suggesties voor alternatieve geneesmiddelen op basis van hun ranking voor lijn van behandeling.,5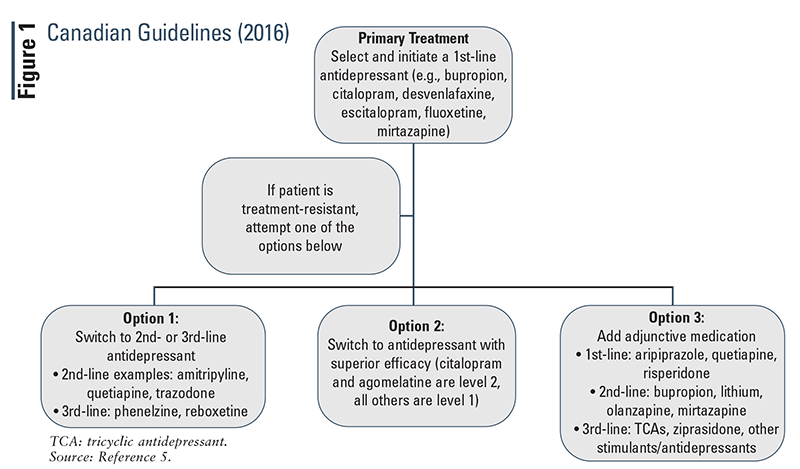
2016 VA/DoD richtlijnen: de Va / DoD richtlijnen bevelen psychotherapie (CBT, IPT, probleemoplossende therapie) en geschikte monotherapie aan als initiële behandeling bij patiënten met MDD. Indien de patiënt onvoldoende reageert op de initiële behandeling, wordt olanzapine Plus fluoxetine voorgesteld. Olanzapine monotherapie is niet geïndiceerd voor TRD-behandeling; het mag alleen in combinatie worden gebruikt. Dit was de enige beoordeelde richtlijn die de combinatie olanzapine-Plus-fluoxetine als een levensvatbare optie voor patiënten met TRD aangaf., Als na twee farmacotherapiestudies een onvoldoende respons aanhoudt, is het aangewezen om de patiënt over te schakelen op een MAO-remmer of een TCA. Na de start of na elke dosiswijziging moeten de patiënten ten minste maandelijks gecontroleerd worden tot aan remissie.15
Florida Best Practice psychotherapeutische medicatie Guidelines for Adults (2017-2018): deze richtlijn gebruikt niveaus om verschillende behandelingsstadia te onderscheiden (figuur 2). Als een patiënt op het ene niveau onvoldoende reageert, ga dan naar het volgende. De diagnose moet worden geëvalueerd na een ontoereikende respons op de niveaus 1 en 2.,18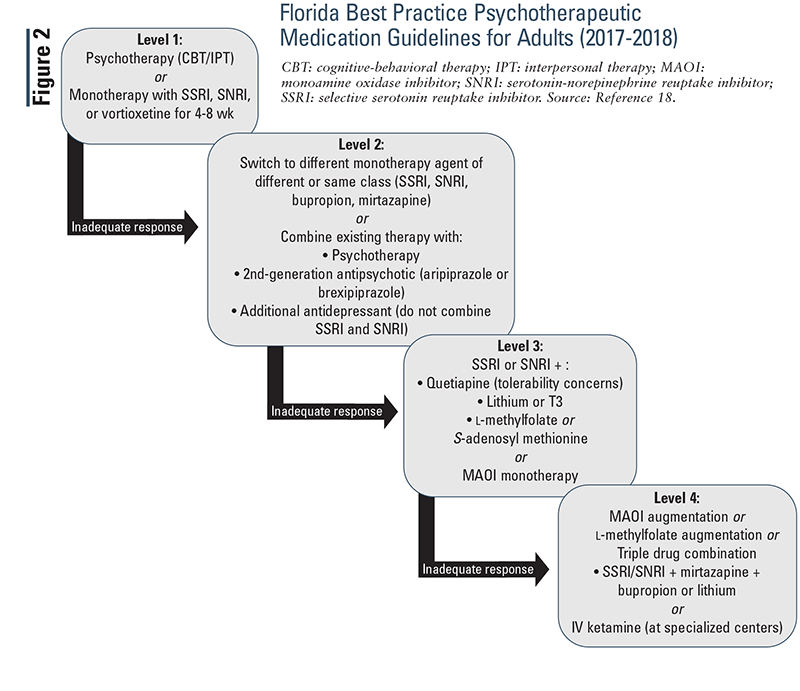
alternatieve benaderingen
aanvullende behandelingsopties vermeld in de richtlijnen zijn ect en vagus zenuwstimulatie (VNS). Alle richtlijnen adviseren dat ECT voor gebruik wordt gereserveerd nadat een patiënt een ontoereikende reactie (of intolerantie) op verscheidene proeven van kalmerende klassen heeft. De APA stelt ECT voor als eerstelijnsoptie voor patiënten die er de voorkeur aan geven of patiënten met psychotische symptomen of een positieve reactie op psychotherapie in het verleden. VNS wordt voorgesteld als een laatste regel optie, en het wordt afgeraden in de VA/DoD richtlijnen., Transcraniële magnetische stimulatie, de enige door de FDA goedgekeurde somatische therapie, wordt voorgesteld in alle richtlijnen (behalve de Canadese richtlijnen) als een haalbare behandelingsoptie voor TRD als farmacotherapiestudies mislukken.1,5,15
FDA-goedgekeurde geneesmiddelen
Esketamine (Spravato), een ketamine-isomeer, is de nieuwste FDA-goedgekeurde behandelingsoptie voor TRD en is geïndiceerd in combinatie met een oraal antidepressivum. De intranasale formulering laat het toe om de mondelinge-biobeschikbaarheid kwesties te omzeilen die met ketamine worden gezien en laat het toe om de hersenen sneller te bereiken, resulterend in een sneller begin van kalmerende gevolgen.,Symbyax (olanzapine-fluoxetine) is de enige andere FDA-goedgekeurde (2009) farmacotherapie optie voor TRD.
de rol van apotheker
apothekers spelen een cruciale rol bij de behandeling van TRD. Ze kunnen helpen met medicijnselectie en de juiste dosering, en ze kunnen ook helpen bij het identificeren van mogelijke geneesmiddelinteracties die alternatieve medicijnen kunnen rechtvaardigen.Nonadherence als gevolg van gebrek aan motivatie of overmatige bijwerkingen is een groot probleem met TRD behandeling.,9 apothekers kunnen helpen zorgen voor therapietrouw door patiënten te adviseren bij aanvang van de actie, mogelijke bijwerkingen en het belang van therapietrouw. Het is van essentieel belang dat de apotheker de voorschrijvende arts alle noodzakelijke informatie doorgeeft, zodat de patiënt optimale behandelingsvoordelen kan krijgen.
conclusie
het vinden van een effectief behandelingsregime voor een patiënt met TRD is grotendeels trial-and-error. Er is geen superioriteit onder de verschillende behandelingsbenaderingen, met inbegrip van dosisverlaging, optimalisatie, switching, en augmentatie, die meer geïndividualiseerde regimes toestaan., Patiënten moeten nauwlettend worden gevolgd en transparantie met betrekking tot eventuele problemen moet worden aangemoedigd. De behandeling is succesvol wanneer de provider, de patiënt, en de apotheker samenhangend werken om het doel van symptoombeheer te bereiken.
1. Gelenberg AJ, Freeman MP, Markowitz JC, et al. Praktijkrichtlijn voor de behandeling van patiënten met depressieve stoornis. 3rd ed. Washington, DC: American Psychiatric Association; 2010.
2. Nationaal Instituut voor geestelijke gezondheid. Depressie. www.nimh.nih.gov/health/topics/depression/index.shtml. geopend op 10 januari 2020.
3. Fava M, Davidson KG., Definitie en epidemiologie van behandelingsresistente depressie. Psychiatr Clin N Am. 1996;19:179-200.
4. Rohan KJ, Rough JN, Evans M, et al. Een protocol voor de Hamilton Rating Scale voor depressie: item scoring regels, rater training, en uitkomst nauwkeurigheid met gegevens over de toepassing ervan in een klinische studie. J Beïnvloeden Disord. 2016;200:111-118.
5. Kennedy SH, Lam RW, McIntyre RS, et al. Canadian Network for Mood and Anxiety Treatments (CANMAT) 2016 klinische richtlijnen voor de behandeling van volwassenen met depressieve stoornis: sectie 3. Farmacologische behandelingen. Kan J Psychiatrie., 2016;61:540-560.
6. Akil H, Gordon J, Hen R, et al. Treatment resistant depression: een multi-scale, systeembiologie benadering. Neurosci Biobehav Rev.2018;84:272-288.
7. Trevino K, McClintock SM, McDonald Fischer N, et al. Defining treatment-resistant depression: een uitgebreid overzicht van de literatuur. Ann Clin Psychiatrie. 2014;26:222-232.
8. Pandarakalam JP. Uitdagingen van behandelingsresistente depressie. Psychiatr Danub. 2018;30:273-284.
9. Ionescu DF, Rosenbaum JF, Alpert JE. Farmacologische benaderingen van de uitdaging van behandelingsresistente depressie. Dialogen Clin Neurosci., 2015;17:111-126.
10. Mrazek DA, Hornberger JC, Altar CA, Degtiar I. a review of the clinical, economic, and societal burden of treatment-resistant depression: 1996-2013. Psychiatr Serv. 2014;65:977-987.
11. Pilon D, Joshi K, Sheehan JJ, et al. Burden of treatment-resistant depression in Medicare: a retrospective claims database analysis. PLoS ÉÉN. 2019; 14: e0223255.
12. Dezsi L, Vecsei L. Monoamine oxidase B remmers bij de ziekte van Parkinson. CNS Neuro Disord Drug doelen. 2017;16:425-439.
13. Fekadu A, Wooderson S, Donaldson C, et al., Een multidimensionaal hulpmiddel om behandelingsresistentie bij depressie te kwantificeren: de Maudsley staging method. J Clin Psychiatrie. 2009;70:177-184.
14. Reid R, Abramson BL, Blake J, et al. Het managen van de menopauze. J Verloskundige Gynaecol Kan. 2014;36:830-833.
15. Management of Major Depressive Disorder Working Group. VA / DoD klinische praktijk richtlijn voor de behandeling van depressieve stoornis. Versie 3.0; 2016. www.healthquality.va.gov/guidelines/MH/mdd/VADoDMDDCPGFINAL82916.pdf. Geraadpleegd op 20 januari 2020.
16. Chokhawala K, Stevens L. antipsychotische medicijnen. In: StatPearls., Treasure Island, FL: StatPearls Publishing; 2020.
17. Spravato (esketamine) bijsluiter. Titusville, NJ: Janssen Pharmaceuticals, Inc; februari 2020.
18. McIntyre RS, Suppes T, Tandon R, Ostacher M. Florida Best Practice psychotherapeutische medicatie richtlijnen voor volwassenen met ernstige depressieve stoornis. J Clin Psychiatrie. 2017;78:703-713.
19. Daly EJ, Singh JB, Fedgchin M, et al. Werkzaamheid en veiligheid van intranasale esketamine adjuvant aan orale antidepressiva therapie in behandeling-resistente depressie: een gerandomiseerde klinische studie. Jama Psychiatrie. 2018;75:139-148.
20., Bobo WV, Shelton RC. Werkzaamheid, veiligheid en verdraagbaarheid van Symbyax voor de behandeling in de acute fase van behandelingsresistente depressie. Expert Rev Neurother. 2010;10:651-670.
de inhoud in dit artikel dient uitsluitend ter informatie. De inhoud is niet bedoeld als vervanging voor professioneel advies. Het vertrouwen op de informatie in dit artikel is uitsluitend op eigen risico.
Geef een reactie