oorspronkelijke Editors
Top bijdragers-Rick Roussel, Doug Kelley, Andrew Marek, Kim Jackson en Jason Hernandez
definitie/beschrijving
het schoudercomplex, dat bestaat uit het sleutelbeen, het schouderblad en heeft de stabiliteit opgeofferd voor mobiliteit,waardoor het kwetsbaar en vatbaar is voor letsel, dysfunctie en instabiliteit. De meest voorkomende indicatie voor een artroplastiek is pijn die niet goed heeft gereageerd op conservatieve behandeling of een ernstige fractuur., Afhankelijk van het mechanisme van disfunctie of letsel kan een schouder arthroplastie een gedeeltelijke of volledige vervanging zijn.
Epidemiologie / etiologie
in 1894 werd voor het eerst een schouderartroplastie geregistreerd door de Franse chirurg Jean Pean. Het oorspronkelijke implantaat bestond uit een platina-en rubberimplantaat voor het glenohumerale gewricht. Charles Neer wordt gecrediteerd met de vooruitgang van de moderne Total shoulder arthroplasty( TSA), het ontwikkelen van meer moderne prothesen voor chirurgische ingrepen te beginnen in de jaren 1950., er worden jaarlijks ongeveer 23.000 schoudervervangende operaties uitgevoerd, vergeleken met 400.000 knieprothesen en 343.000 heupprothesen. Dit is grotendeels te wijten aan de relatieve complexiteit van de anatomie en biomechanica van het schoudergewricht. Wegens de ingewikkeldheid van het gebied, zijn er veelvoudige variaties in protheses en chirurgische procedures die afhankelijk van de weefsels worden uitgevoerd die betrokken zijn. Sinds Neer ‘ s eerste ontwerp in 1951, zijn meer dan 70 verschillende schoudersystemen ontworpen voor schouder reconstructie arthroplastie., De vroegste schoudervervangingsprocedures waren beperkt tot de behandeling van proximale humerale fracturen, maar de huidige implicaties voor schouder artroplastiek omvatten: primaire osteoartritis, posttraumatische artritis, inflammatoire artritis, osteonecrose van het hoofd en de nek van de humerus, pseudoparese veroorzaakt door deficiëntie van de rotatormanchet en eerdere mislukte schouderartroplastiek. Inzicht in de verschillende prothetische opties en indicaties voor elke stoornis is belangrijk voor alle beoefenaars in de gezondheidszorg continuüm., Algoritmen zijn ontwikkeld om ervoor te zorgen dat elke patiënt wordt afgestemd op de juiste procedure en uitgerust met de juiste prothese optie. Hieronder zijn voorbeelden van Wiater en Fabing detaillering van de methode voor het selecteren van de juiste procedure.
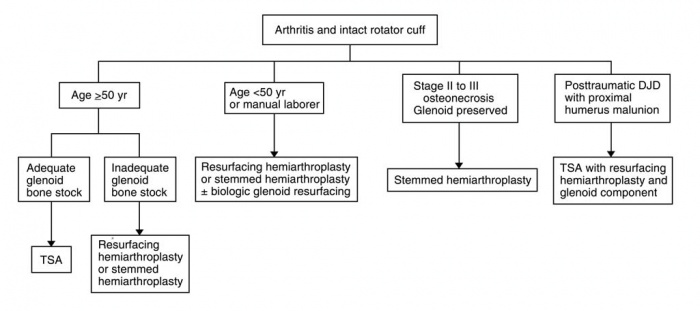
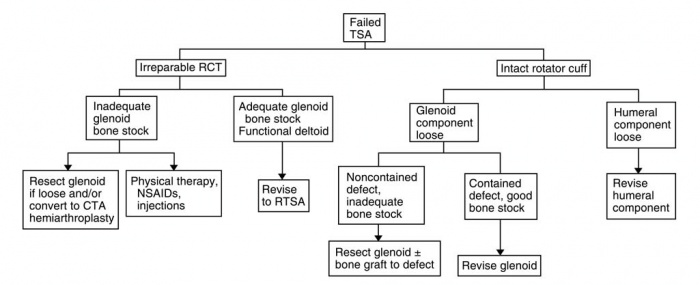
medische behandeling
Er zijn 3 hoofdcategorieën van schouderreconstructiechirurgie: Hemiarthroplastie, Total shoulder arthroplastie (TSA) en omgekeerde totale schouder artroplastiek (rtsa).,
Hemiarthroplastie
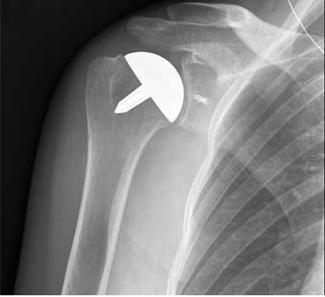
Hemiarthroplastie houdt in dat het humerale gewrichtsoppervlak wordt vervangen door een gestampte humerale component gekoppeld aan een prothese humerale hoofdcomponent. Hemiarthroplastie is geïndiceerd wanneer ofwel het opperarmbeen alleen betrokken is, of de glenoïde niet geschikt is om een prothese te ondersteunen. Indicaties omvatten: artritische aandoeningen waarbij zowel het opperarmbeen als osteonecrose betrokken zijn zonder betrokkenheid van glenoïden, maar de meest voorkomende indicatie voor deze procedure zijn ernstige fracturen van het proximale opperarmbeen., Een optionele techniek is een resurfacing hemiarthroplasty die geen steelgedeelte nodig heeft die in de lange schacht van het opperarmbeen wordt ingebracht, eerder wordt het opperarmhoofd gewoon weer opgedoken met een prothesecomponent. Deze procedure is effectief gebleken bij het beheren van artritische aandoeningen van de schouder en is gunstig voor jonge, Atletische patiënten met zorgen over het losmaken van prothese componenten.,
Total shoulder arthroplasty
Total shoulder arthroplasty, of TSA, is een procedure die wordt gebruikt om het zieke of beschadigde kogelgewricht van de schouder te vervangen door een prothese gemaakt van polyethyleen en metalen componenten. In TSA, de huidige componenten van de glenoïde zijn ofwel een gekoppeld of Kiel hoog-molecuulgewicht polyethyleen gecementeerde component. Deze worden gefixeerd door het toestaan van benige ingroei door de pourous uiteinden van de component. Voor sommige schouders met inferieure botkwaliteit wordt metalen steun gebruikt om de duurzaamheid en fixatie van de polyethyleencomponent te verhogen., Controverse bestaat nog steeds over de stress-effecten metalen steun kan mogelijk veroorzaken op het gewricht.
De humerale component bestaat uit de humerale kop van het kunstmatige metaal, bevestigd aan een metafysische stam, die ofwel volledig gecementeerd is, proximaal gecementeerd, van pers-fit in de humerale schacht. Harris et al. Vond geen verschil in het vergelijken van micromotie tussen volledig en proximaal gecementeerde technieken.,
indicaties voor TSA zijn: osteoartritis, inflammatoire artritis, osteonecrose waarbij de glenoïde betrokken is, en posttraumatische degeneratieve gewrichtsaandoening. De patiënt moet ook een intact rotator manchet complex hebben, anders zouden andere prothese technieken betrokken zijn. Een prospectieve studie door Barrett et al. gevonden dat 47 of 50 patiënten behandeld met TSA hadden significante afname van pijn en toename van het bewegingsbereik in vergelijking met prechirurgische metingen. Een studie uit 2004 van Collins et al., vergeleken met conventionele TSA met Hemiarthroplastiek en hoewel beide groepen een significante afname van de pijn vertoonden uit metingen voorafgaand aan de behandeling, vertoonde de TSA-groep meer toename van ROM.
Er zijn verschillende variaties in de TSA-procedure. Resurfacing totale schouder arthroplastie omvat het vervangen van het beschadigde bot oppervlak van de humerus hoofd en vereist geen gestamde component ingebracht in de lange as van het opperarmbeen. Omdat er geen gestampte humerale component, wordt deze techniek steeds een populaire optie., Levy en Copeland vergeleken cementloze resurfacing TSA ‘ s met standaard gestampte prothesen en vonden vergelijkbare resultaten. Een alternatief voor het actieve individu is TSA met biologische Glenoïde Resurfacing. Deze procedure omvat een TSA humerale component in combinatie met glenoïde resurfacing met behulp van een vorm van biologisch weefsel (fascia lata, voorste schouder capsule, achillespees, menisci) en studies hebben vergelijkbare resultaten aangetoond met conventionele TSA., uit een vergelijking van gepubliceerde studies blijkt dat er enige onenigheid bestaat over de vraag of TSA een betere behandeling is dan hemiarthroplastiek bij patiënten met primaire osteoartritis. Een meta-analyse door Radnay et al. vond significant grotere pijnverlichting, voorwaartse verhoging, winst in voorwaartse verhoging, winst in uitwendige rotatie, en tevredenheid van de patiënt met TSA in vergelijking met hemiarthroplasty bij een totaal van 1.952 patiënten.,
Reverse Total Shoulder Arthroplasty (rTSA)
een reverse total shoulder arthroplasty (rtsa) is een soortgelijke procedure waarbij de prothese van het gewricht wordt omgekeerd om bepaalde complexe schouderproblemen te behandelen. rTSA omvat een stam-humerale component met een polyethyleen humerosocket ter vervanging van de humerale kop, en een zeer gepolijste metalen bal bekend als een glenosfeer ter vervanging van de socket, of glenoid. Men kan denken aan dit als de” bal en socket ” componenten worden geschakeld., Dit zorgt voor een betere fixatie van de prothesedelen en verhoogde stabiliteit van het gewricht. Een rTSA is momenteel geïndiceerd voor patiënten die lijden aan artrose of samengestelde fracturen van het opperarmbeen, in combinatie met een tekort aan het rotator cuff complex. Matsen et al. stelt ook dat een rTSA moet worden overwogen voor patiënten bij wie schouderproblemen niet kunnen worden behandeld met een conventionele TSA. Verschillende functies maken de rTSA meer compatibel voor bepaalde patiëntenpopulaties., De diepe concaviteit van de humerale articulaire component, evenals de eenvoud van de glenoïde component, zorgen voor een betere fixatie van de prothese en minder problemen met het loskomen van de component. Compensatie voor rotator cuff disfunctie wordt gemaakt met de rTSA die meestal wordt verlaten onbeheerd in conventionele TSA. Er zijn verschillende lange termijn studies gedaan over de procedure met positieve resultaten. Vroege studies vonden zowel hoge complicatie en revisiepercentages, respectievelijk 50% en 60%, maar een retrospectieve studie van 2007 door Wall et al. vond een complicatie van slechts 19%., De auteurs van deze studie suggereren ook dat rTSA kan worden gebruikt voor een grotere populatie patiënten die een schoudervervanging krijgen, niet alleen patiënten met artropathie met een rotatormanchet. Vroeg bewijs suggereert dat RTSA een haalbare optie is voor bepaalde patiëntenpopulaties met meer onderzoek nodig in vergelijking met TSA en Hemiarthroplastiek.

complicaties
- loskomen van componenten – symptomatische losraken van de glenoïde en humerale component vertegenwoordigen een derde van de complicaties van TSA.,
- Glenoïde losmaken-het meeste losmaken wordt verondersteld een gevolg te zijn van aseptisch losmaken van het cement, terwijl nieuwe innovaties van implantaten zoals press-fit, plasma gespoten en weefsel-ingroei implantaten veelbelovende alternatieven zijn die stabieler zouden kunnen zijn dan traditionele gecementeerde implantaten.
- het losmaken van de humerus – hoewel het losmaken van de Glenoïde verantwoordelijk is voor de meeste complicaties bij het losmaken van de humerus, zijn radiolucente lijnen van 2 mm of meer waargenomen in de humeruscomponent en de meeste gevallen zijn bij niet-gecementeerde implantaten.,
- glenohumerale instabiliteit-tweede belangrijke oorzaak van complicaties bij TSA
- anterieure instabiliteit – vaak geassocieerd met malrotatie van de humerale component, disfunctie van de voorste deltoideus, of verstoring van de gehecht subscapularis pees. Meestal is dit het gevolg van slechte operatieve techniek, slechte weefselkwaliteit, ongepaste fysiotherapie of het gebruik van oversized componenten.,
- superieure instabiliteit-progressieve superieure migratie kan worden veroorzaakt door een mislukte reparatie van de rotatormanchet, of een volledige scheur in het inbrengen van de rotatormanchet, maar in een studie van 29 TSA ‘ s die een proximale humerale migratie hadden, hadden slechts zeven een scheur in de rotatormanchet. Dit suggereert dat de oorzaak eerder een spieronbalans is met een sterke deltoïdeus en een zwakke, slecht gerehabiliteerde rotatormanchet. Deze bevinding helpt om het belang van het versterken van de rotator manchet bij een post TSA patiënt te benadrukken.,
- posterieure instabiliteit-overmatige retroversie van de glenoïde component of de humerale component kan instabiliteit in de posterieure richting veroorzaken. Asymmetrische slijtage van de achterste glenoïde wijst op langdurige OA en kan leiden tot overmatige retroversie van de glenoïde component.
- inferieure instabiliteit-vaak geassocieerd met TSA voor proximale humerale fractuur, kan inferieure instabiliteit ook worden gezien bij patiënten die TSA hebben gehad voor de behandeling van prosthetische revisie, chronische fractuur, eerdere osteosynthese, of ongecompliceerde RA of OA., Herstel van de opperarmlengte en de juiste spanning van de deltoïdeus zal de instabiliteit veranderen.
- scheuren in de rotatormanchet-derde meest voorkomende complicatie van TSA. Zowel operatieve als niet-operatieve behandelingen zijn gebruikt, hoewel de voordelen van operatieve behandeling onduidelijk zijn.
- fracturen-Periprosthetische, intraoperatieve en postoperatieve fracturen kunnen postoperatieve revalidatie vertragen.,
- infectie-een zeldzame maar potentieel verwoestende complicatie, de meeste gevallen worden geassocieerd met risicofactoren zoals diabetes mellitus, RA, systemische lupus erythematosus en eerdere operaties op de schouder.
- neurale schade-Neuropraxieën komen het meest voor en kunnen worden behandeld met niet-operatieve behandeling, die vaak goede resultaten oplevert.
- prosthetische complicaties-soms kunnen complicaties van het implantaat optreden, zoals dissociatie van de polyethyleen glenoïde insert van de metalen achterkant of breuk van de kiel insert.,
- Deltoïd dysfunctie-eerdere procedures verwijderden de deltoïdeus van zijn oorsprong. De meer gangbare deltopectorale aanpak van vandaag verstoort de hechting van de deltoïdeus niet, wat resulteert in minder atrofie en denervatiecomplicaties.
postoperatieve presentatie/voorzorgsmaatregelen
conventionele totale Schouderartroplastie
patiënten zullen gedurende de eerste week overdag en gedurende de eerste maand ‘ s nachts in een schouderimmobilisator worden behandeld, volgens een deltopectorale intervalbenadering. Vier weken na de operatie, zullen de patiënten in een schouderdoek., Bij bepaalde benaderingen waarbij de deltaspier uit zijn gehechtheid wordt verwijderd, zullen de voorzorgsmaatregelen variëren afhankelijk van welk deel van de deltaspier werd gesneden en de algemene kwaliteit van het zachte weefsel.
Omgekeerde totale schouder artroplastie
in de eerste dagen na rtsa flexie / verhoging in het scapuliervlak kan passief worden gedaan tot 900, maar pure abductie is gecontra-indiceerd omdat het stress op de voorste structuren van de schouder plaatst. Interne rotatie wordt ook niet aanbevolen gedurende de eerste 6 weken postoperatief om dislocatie te voorkomen., Net als de traditionele TSA, zal de rtsa patiënt in een ontvoering sling/immobilisator voor 3-4 weken na de operatie. In zowel traditionele als omgekeerde TSA, postoperatieve voorzorgsmaatregelen en de progressie van de therapie zal worden gedicteerd door de chirurg, afhankelijk van de kwaliteit van het bot en weke weefsel, evenals eventuele overwegingen als gevolg van complicaties rond de operatie.
Fysiotherapie
algemeen herstel van de totale schouder arthroplastie kan 1 tot 2 jaar duren. Tot op heden is er beperkt bewijs detaillering postoperatieve revalidatieprogramma ‘ s., Die die beschikbaar zijn bestaan meestal uit een progressie van passief naar actief bereik van beweging, later op het opnemen van progressieve rekken en versterking.
de progressie van de patiënt door de fasen van revalidatie moet voortdurend worden aangepast op basis van hun onderliggende pathologie en klinische presentatie. Vele protocollen zullen met termijnen tussen fasen voorstellen die slechts als richtlijn voor de patiënt zouden moeten worden gebruikt., De fysiotherapeut moet voortdurend samen met de verwijzende chirurg werken aan de ontwikkeling van het specifieke revalidatieprotocol van elke patiënt, met de nadruk op het voldoen aan bepaalde beperkingen en functionele criteria alvorens door te gaan naar de volgende fase. Patiëntenvoorlichting voor en na de operatie is van vitaal belang omdat patiënten moeten weten dat ze verschillende niveaus van postoperatieve functie kunnen verwachten, afhankelijk van vele factoren, zoals het type chirurgisch implantaat, de status van de resterende rotatormanchet en de botvoorraad van de glenoïde en het opperhoofd.,
talrijke uitkomstmaten kunnen worden gebruikt om de patiënt tijdens de revalidatie te beoordelen. Enkele van de meest gebruikte maatregelen zijn de constante Score, eenvoudige Schoudertest en bewegingsbereiken. Deze kunnen worden gebruikt om de status van de patiënt te beoordelen en hen door verschillende fasen van revalidatie te bevorderen. Het volgende is een overzicht van Wilcox et al. een 4 fase programma voor postoperatieve revalidatie na totale schouder artroplastie.
klik op de miniatuur om het Wilcox protocol te bekijken.,![]()
![]()
![]()
![]()
Reverse shoulder arthroplasty is een techniek die aan populariteit wint en die een iets ander postoperatief revalidatieprotocol met zijn eigen voorzorgsmaatregelen vereist. Boudreau et al. benadrukt 3 belangrijke concepten om in gedachten te houden bij het ontwikkelen van een postoperatief rehabilitatieprotocol: gezamenlijke bescherming, deltaspierfunctie, en het vaststellen van passende functionele en ROM-verwachtingen., Bij de rTSA is er een groter risico op instabiliteit, daarom moet de patiënt het plaatsen van de chirurgische arm in interne rotatie en adductie met extensie gedurende ten minste de eerste 12 weken vermijden. De deltoïdeus zal de belangrijkste beweger worden in schouderhoogte en zijn kracht en rekrutering is van cruciaal belang voor het uiteindelijke functioneren van de betrokken extremiteit. Tot slot, functionele terugkeer en ROM zal variëren van geval tot geval afhankelijk van talrijke pre / post chirurgische variabelen en de verwachting van het niveau van functionele terugkeer moet worden besproken met elke patiënt. Boudreau et al., biedt een uitgebreid protocol samen met hun artikel dat toegankelijk is via het Journal of Orthopedic and Sports Physical Therapy.
verwachte resultaten
veel factoren hebben een impact op de resultaten van de postchirurgische patiënt; ze omvatten preoperatieve gezondheidstoestand, preoperatieve schouderfunctie, leeftijd, geslacht en sociale omgeving. Een lange levensduur van de prothese, sterkte, ROM, door de patiënt gerapporteerde onderzoeken en patiëntrapporten van pijn in vergelijking met preoperatieve maatregelen worden vaak gebruikt als uitkomstmaten wanneer studies worden uitgevoerd., Sommige studies gebruiken de Simple Shoulder Test (SST) om de voortgang van de patiënt te volgen. Aangezien er geen algemeen aanvaarde functionele uitkomstmaat voor TSA is, is het moeilijk om de resultaten van de verschillende studies te vergelijken. De etiologische oorzaak voor TSA lijkt de grootste indicator te zijn voor het voorspellen van succespercentages postoperatief.
- osteoartritis: TSA is de meest succesvolle optie voor pijnverlichting en herstel van functie bij patiënten met artrose bij wie conservatieve behandeling faalde., Het heeft ook de grootste slagingspercentages met de meeste reeksen die 90% -95% van patiënten rapporteren om uiteindelijk pijnvrij na chirurgie te zijn. De meeste van deze patiënten moeten verwachten een aanvaardbaar functioneel ROM te bereiken, gedefinieerd als 140° voorwaartse flexie.
- reumatoïde artritis: hoewel patiënten met RA mogelijk ingewikkelder chirurgische ingrepen hebben, kunnen patiënten met gevorderde RA veel baat hebben bij TSA., Een studie door Stewart en Kelly concludeerde dat TSA betrouwbare langdurige pijnverlichting met ROM en functionele verbeteringen, hoewel de resultaten voornamelijk gericht waren op chirurgische resultaten zoals het loskomen van componenten. Een vergelijkbare toename van ROM is niet te verwachten bij RA-patiënten in vergelijking met OA en revalidatie moet zich richten op het uitvoeren van functionele activiteiten onder 90°, omdat ze mogelijk geen volledige overheadbeweging bereiken.,
- rotatormanchet artropathie: ROM en functionele resultaten van patiënten met manchetscheurartropathie na TSA zijn ook doorgaans minder dan patiënten die TSA ondergaan voor osteoartritis. De meeste van deze patiënten bereiken geen voorwaartse flexie groter dan 90°. Over het algemeen wordt pijnverlichting nog steeds bereikt, maar met een hoge mate van loskomen van componenten. In verschillende studies werd aanbevolen dat deze patiënten beter geschikt zouden zijn voor een omgekeerde totale schouderartroplastie met verlies van de functie van de rotatormanchet.,
- proximale humerale fracturen: vanwege de variabiliteit in humerale fracturen, is het moeilijk om functionele uitgangsmaten vast te stellen voor deze subgroep van patiënten. Verschillende studies hebben de voorwaartse flexie gevonden om tussen 92° en 102° postoperatief te zijn, met een significante vermindering van pijn. Het is belangrijk om ook rekening te houden met het onderliggende fractuurtype, omdat dit het volgende verloop van revalidatie kan dicteren.,
Key Research
Cochrane Review: Surgery for shoulder artrose (2010)
Cochrane Review: Surgical interventions for the reumatoid shoulder (2010)
middelen
American Academy of Orthopedic Surgeons
Medline Plus – Shoulder Replacement
klinische Bottom Line
totale schouder artroplastie is een haalbare optie geworden voor patiënten met gevorderde schouderdisfunctie als gevolg van een verscheidenheid aan verschillende etiologieën., Deze procedure, samen met de nieuwere reverse total shoulder arthroplasty, kan helpen verlichten pijn en verhogen functie bij patiënten wanneer geïndiceerd. Postchirurgische revalidatie voor deze patiënten is de sleutel tot het behalen van succesvolle resultaten. Er zijn momenteel beperkte aanwijzingen en richtlijnen met betrekking tot postchirurgische revalidatie, daarom moet elke patiënt van geval tot geval worden beoordeeld in nauwe samenwerking met de andere zorgverleners van de patiënt.
Geef een reactie