Tło
insulina jest hormonem regulującym ilość glukozy (cukru) we krwi i jest niezbędna do prawidłowego funkcjonowania organizmu. Insulina jest wytwarzana przez komórki trzustki, zwane wysepkami Langerhansa. Komórki te w sposób ciągły uwalniają niewielką ilość insuliny do organizmu, ale uwalniają impulsy hormonu w odpowiedzi na wzrost poziomu glukozy we krwi.,
niektóre komórki w organizmie zmieniają spożywany pokarm w energię, czyli glukozę we krwi, którą komórki mogą wykorzystać. Za każdym razem, gdy człowiek je, wzrasta poziom glukozy we krwi. Podwyższony poziom glukozy we krwi wyzwala komórki na wysepkach Langerhansa w celu uwolnienia niezbędnej ilości insuliny. Insulina umożliwia transport glukozy we krwi z krwi do komórek. Komórki mają zewnętrzną ścianę, zwaną błoną, która kontroluje to, co wchodzi i wychodzi z komórki. Naukowcy nie wiedzą jeszcze dokładnie, jak działa insulina, ale wiedzą, że insulina wiąże się z receptorami na błonie komórkowej., Aktywuje to zestaw cząsteczek transportowych, dzięki czemu glukoza i białka mogą dostać się do komórki. Komórki mogą następnie wykorzystywać glukozę jako energię do wykonywania swoich funkcji. Po przetransportowaniu do komórki poziom glukozy we krwi wraca do normy w ciągu kilku godzin.
bez insuliny poziom glukozy we krwi gromadzi się we krwi, a komórki są głodne swojego źródła energii. Niektóre z objawów, które mogą wystąpić to zmęczenie, ciągłe infekcje, niewyraźne widzenie oczu, drętwienie, mrowienie w rękach lub nogach, zwiększone pragnienie i spowolnione gojenie siniaków lub skaleczeń., Komórki zaczną wykorzystywać tłuszcz, źródło energii przechowywane w nagłych wypadkach. Gdy dzieje się tak przez zbyt długi czas, organizm wytwarza ketony, chemikalia wytwarzane przez wątrobę. Ketony mogą trować i zabijać komórki, jeśli gromadzą się w organizmie przez dłuższy czas. Może to prowadzić do poważnej choroby i śpiączki.
osoby, które nie wytwarzają niezbędnej ilości insuliny mają cukrzycę. Istnieją dwa ogólne rodzaje cukrzycy. Najpoważniejszym typem, znanym jako cukrzyca typu I lub cukrzyca typu młodzieńczego, jest sytuacja, w której organizm nie wytwarza insuliny., Cukrzycy typu I zazwyczaj wstrzykują sobie różne rodzaje insuliny trzy do czterech razy dziennie. Dawka jest pobierana na podstawie odczytu glukozy we krwi osoby, pobranego z licznika glukozy. Cukrzycy typu II wytwarzają trochę insuliny, ale to albo za mało, albo ich komórki nie reagują normalnie na insulinę. Zwykle występuje u osób otyłych lub w średnim wieku i starszych. Cukrzycy typu II niekoniecznie muszą przyjmować insulinę, ale mogą wstrzykiwać insulinę raz lub dwa razy na dobę.,
istnieją cztery główne rodzaje insuliny wytwarzane na podstawie tego, jak szybko insulina zaczyna działać, kiedy osiąga szczyt i jak długo trwa w organizmie. Według Amerykańskiego Stowarzyszenia Diabetes, szybko działająca insulina dociera do krwi w ciągu 15 minut, szczyty w 30-90 minut i może trwać pięć godzin. Krótkodziałająca insulina dociera do krwi w ciągu 30 minut, osiąga wartość szczytową około dwóch do czterech godzin później i pozostaje we krwi przez cztery do ośmiu godzin., Insulina o pośrednim działaniu dociera do krwi po dwóch do sześciu godzinach po wstrzyknięciu, osiąga wartość szczytową po czterech do 14 godzin później i może utrzymywać się we krwi przez 14-20 godzin. I długo działająca insulina trwa od sześciu do 14 godzin, aby rozpocząć pracę, ma mały szczyt wkrótce po i pozostaje we krwi przez 20-24 godziny. Diabetycy mają różne odpowiedzi i potrzeby na insulinę, więc nie ma jednego typu, który działa najlepiej dla wszystkich. Niektóre insuliny są sprzedawane z dwoma rodzajami zmieszanymi razem w jednej butelce.,
Historia
Jeśli organizm nie wytwarza żadnej lub wystarczającej ilości insuliny, ludzie muszą przyjmować jej produkowaną wersję. Głównym zastosowaniem produkcji insuliny jest dla diabetyków, którzy nie wytwarzają wystarczającej ilości lub insuliny naturalnie.
zanim naukowcy odkryli, jak produkować insulinę, osoby cierpiące na cukrzycę typu I nie miały szans na zdrowe życie. Następnie w 1921 roku kanadyjscy naukowcy Frederick G. Banting i Charles H. Best z powodzeniem oczyścili insulinę z trzustki psa. Z biegiem lat naukowcy poczynili ciągłe ulepszenia w produkcji insuliny., W 1936 roku naukowcy odkryli sposób wytwarzania insuliny o wolniejszym uwalnianiu we krwi. Dodali białko znajdujące się w plemnikach ryb, protaminę, którą organizm rozkłada powoli. Jedno wstrzyknięcie trwało 36 godzin. Kolejny przełom nastąpił w 1950 roku, kiedy naukowcy wyprodukowali rodzaj insuliny, która działała nieco szybciej i nie pozostaje w krwiobiegu tak długo. W latach 70. naukowcy zaczęli próbować produkować insulinę, która bardziej naśladowała działanie naturalnej insuliny w organizmie: uwalniając niewielką ilość insuliny przez cały dzień z gwałtownymi skokami występującymi podczas posiłków.,
Insulina została wyekstrahowana z trzustki bydła i świń i oczyszczona. Struktura chemiczna insuliny u tych zwierząt różni się tylko nieznacznie od insuliny ludzkiej, dlatego tak dobrze funkcjonuje w organizmie człowieka. (Chociaż niektórzy ludzie mieli negatywny układ odpornościowy lub reakcje alergiczne.), A na początku lat 80. Biotechnologia zrewolucjonizowała syntezę insuliny. Naukowcy zdekodowali już strukturę chemiczną insuliny w połowie lat 50., Wkrótce określili dokładną lokalizację genu insuliny na szczycie chromosomu 11. W 1977 roku zespół badawczy połączył Gen insuliny szczura w bakterię, która następnie produkowała insulinę.

w 1891 roku Frederick Banting urodził się w Alliston w Ontario. W 1916 ukończył studia medyczne na University of Toronto medical school. Po zakończeniu I wojny światowej Banting zainteresował się cukrzycą i studiował tę chorobę na University of Western Ontario.,
w 1919 roku Moses Barron, badacz z University of Minnesota, wykazał zablokowanie przewodu łączącego dwie główne części trzustki spowodowane skurczem drugiego typu komórki, acinar. Banting wierzył, że łącząc przewód trzustkowy w celu zniszczenia komórek acynarnych, może zachować hormon i wyodrębnić go z komórek wysp. Banting zaproponował to szefowi Wydziału Fizjologii Uniwersytetu w Toronto, Johnowi Macleodowi., Macleod odrzucił propozycję Bantinga, ale dostarczył przestrzeń laboratoryjną, 10 psów i studenta medycyny, Charlesa Besta
rozpoczynającego w maju 1921 r., Bantinga i Besta związali przewody trzustkowe u psów, aby komórki acinarne zaniknęły, a następnie usunęli trzustkę, aby wyodrębnić płyn z komórek wysepek. W międzyczasie usunęli trzustki z innych psów, aby spowodować cukrzycę, a następnie wstrzyknął płyn komórkowy wysepki. W styczniu 1922 roku 14-letni Leonard Thompson został pierwszym człowiekiem, który z powodzeniem leczył cukrzycę za pomocą insuliny.
Best otrzymał dyplom lekarza w 1925 roku., Banting nalegał, aby Best również został uznany i prawie odrzucił Nagrodę Nobla, ponieważ Best nie został uwzględniony. Best został kierownikiem wydziału Fizjologii Uniwersytetu w Toronto w 1929 roku i dyrektorem Wydziału Banting i Best w dziedzinie badań medycznych po śmierci Bantinga w 1941 roku.
w latach 80. naukowcy wykorzystali inżynierię genetyczną do produkcji insuliny ludzkiej. W 1982 roku Eli Lilly Corporation wyprodukowała insulinę ludzką, która stała się pierwszym zatwierdzonym genetycznie produktem farmaceutycznym., Bez potrzeby polegania na zwierzętach, naukowcy mogą produkować genetycznie zmodyfikowaną insulinę w nieograniczonych ilościach. Nie zawiera również żadnych zanieczyszczeń zwierzęcych. Stosowanie insuliny ludzkiej wyeliminowało również wszelkie obawy związane z przeniesieniem ewentualnych chorób zwierzęcych do insuliny. Podczas gdy firmy nadal sprzedają niewielką ilość insuliny wytwarzanej ze zwierząt-głównie świń-począwszy od lat 80., użytkownicy insuliny coraz częściej przechodzili do postaci insuliny ludzkiej stworzonej przez technologię rekombinacji DNA., Według Eli Lilly Corporation w 2001 r. 95% użytkowników insuliny w większości części świata przyjmuje jakąś formę insuliny ludzkiej. Niektóre firmy całkowicie zaprzestały produkcji insuliny zwierzęcej. Firmy koncentrują się na syntezie insuliny ludzkiej i analogów insuliny, modyfikacji cząsteczki insuliny w jakiś sposób.
surowce
insulina ludzka jest uprawiana w laboratorium wewnątrz zwykłych bakterii. Escherichia coli jest zdecydowanie najczęściej stosowanym rodzajem bakterii, ale stosuje się również drożdże.
, Producenci dostają to za pomocą sekwencjonowania aminokwasów, która syntetyzuje DNA. Producenci znają dokładną kolejność aminokwasów insuliny (cząsteczek na bazie azotu, które tworzą białka). Istnieje 20 typowych aminokwasów. Producenci wprowadzają aminokwasy insuliny, a maszyna sekwencjonująca łączy aminokwasy ze sobą. Również niezbędne do syntezy insuliny są duże zbiorniki do uprawy bakterii, a składniki odżywcze są potrzebne do wzrostu bakterii., Do oddzielenia i oczyszczenia DNA niezbędne jest kilka instrumentów, takich jak Wirówka, wraz z różnymi narzędziami do chromatografii i krystalografii rentgenowskiej.
proces wytwarzania
synteza insuliny ludzkiej jest wieloetapowym procesem biochemicznym, który zależy od podstawowych technik rekombinacji DNA i zrozumienia genu insuliny. DNA zawiera instrukcje, jak działa organizm, a jeden mały segment DNA, Gen insuliny, koduje insulinę białkową. Producenci manipulują biologicznym prekursorem insuliny tak, że rośnie ona wewnątrz prostych bakterii., Podczas gdy każdy z producentów ma swoje własne odmiany, istnieją dwie podstawowe metody wytwarzania insuliny ludzkiej.
praca z insuliną ludzką
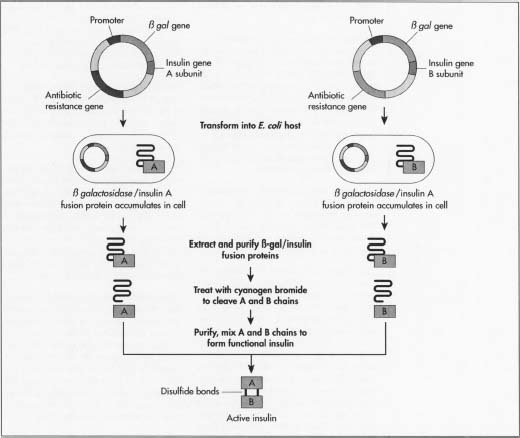
- 1 Gen insuliny jest białkiem składającym się z dwóch oddzielnych łańcuchów aminokwasów, A ponad łańcuchem B, które są połączone wiązaniami. Aminokwasy są podstawowymi jednostkami budującymi wszystkie białka. Łańcuch insuliny A składa się z 21 aminokwasów, a łańcuch B ma 30.
- 2 zanim insulina staje się aktywnym białkiem insulinowym, insulina jest najpierw wytwarzana w postaci preproinsuliny., Jest to jeden pojedynczy długi łańcuch białkowy z łańcuchami A i B jeszcze nie oddzielonymi, sekcja pośrodku łącząca łańcuchy ze sobą i Sekwencja sygnału na jednym końcu informująca białko, kiedy rozpocząć wydzielanie poza komórką. Po preproinsulinie łańcuch przekształca się w proinsulinę, nadal pojedynczy łańcuch, ale bez sekwencji sygnałowej. Następnie pojawia się aktywna insulina białkowa, białko bez sekcji łączącej łańcuchy A I B. Na każdym etapie białko potrzebuje określonych enzymów (białek, które prowadzą reakcje chemiczne) do wytworzenia kolejnej formy insuliny.,
rozpoczynając od A i B
- 3 jedną z metod wytwarzania insuliny jest oddzielenie dwóch łańcuchów insulinowych. Pozwoli to uniknąć wytwarzania poszczególnych enzymów potrzebnych. Producenci potrzebują dwóch mini-genów: jednego, który produkuje łańcuch A i jednego dla łańcucha B. Ponieważ znana jest dokładna sekwencja DNA każdego łańcucha, syntetyzują one DNA każdego mini-genu w maszynie sekwencjonującej aminokwasy.
- 4 te dwie cząsteczki DNA są następnie wprowadzane do plazmidów, małych okrągłych kawałków DNA, które są łatwiej pobierane przez DNA gospodarza.,
- 5 producenci najpierw wstawiają plazmidy do nieszkodliwego typu bakterii E. coli. Wstawiają go obok genu lacZ. LacZ koduje 8-galaktozydazę, Gen szeroko stosowany w procedurach rekombinacji DNA, ponieważ łatwo go znaleźć i wyciąć, umożliwiając łatwe usunięcie insuliny, aby nie zgubić się w DNA bakterii. Obok tego genu znajduje się aminokwas metionina, który rozpoczyna tworzenie białka.
- 6 rekombinowane, nowo utworzone plazmidy są mieszane z komórkami bakteryjnymi. Plazmidy dostają się do bakterii w procesie zwanym transfekcją., Producenci mogą dodawać do komórek ligazę DNA, enzym, który działa jak klej, aby pomóc plazmidowi przyklejać się do DNA bakterii.
- 7 bakterie syntetyzujące insulinę przechodzą następnie proces fermentacji. Są uprawiane w optymalnych temperaturach w dużych zbiornikach w zakładach produkcyjnych. Miliony bakterii replikują się co około 20 minut przez mitozę komórkową, a każda z nich wyraża Gen insuliny.
- 8 po namnożeniu komórki są wyjmowane ze zbiorników i rozbijane w celu wyodrębnienia DNA., Jednym z powszechnych sposobów jest dodanie mieszaniny lizozomu, który trawi zewnętrzną warstwę ściany komórkowej, a następnie dodanie mieszaniny detergentu, która oddziela błonę ściany komórkowej tłuszczowej. DNA bakterii jest następnie poddawane działaniu bromku cyjanogenu, odczynnika, który rozdziela łańcuchy białkowe na pozostałości metioniny. To oddziela łańcuchy insulinowe od reszty DNA.
- 9 dwa łańcuchy są następnie mieszane ze sobą i połączone wiązaniami dwusiarczkowymi w reakcji redukcji-ponownego utlenienia. Dodaje się środek utleniający (materiał, który powoduje utlenianie lub przeniesienie elektronu)., Partia jest następnie umieszczana w wirówce, mechanicznym urządzeniu, które szybko obraca się, aby oddzielić składniki komórek według wielkości i gęstości.
- 10 mieszanina DNA jest następnie oczyszczana tak, aby pozostały tylko łańcuchy insulinowe. Producenci mogą oczyszczać mieszaninę przez kilka chromatografii lub separacji, technik, które wykorzystują różnice w ładunku cząsteczki, wielkości i powinowactwa do wody. Stosowane procedury obejmują kolumnę wymiany jonowej, wysokosprawną chromatografię cieczową w fazie odwrotnej oraz kolumnę chromatografii żelowej., Producenci mogą testować partie insuliny, aby upewnić się, że żadne z białek bakterii E. coli nie jest mieszane z insuliną. Używają białka markera, które pozwala im wykryć DNA E. coli. Następnie mogą stwierdzić, że proces oczyszczania usuwa bakterie E. coli.
proces proinsuliny
- 11 począwszy od 1986 roku producenci zaczęli stosować inną metodę syntezy insuliny ludzkiej. Zaczęli od bezpośredniego prekursora genu insuliny, proinsuliny., Wiele etapów jest takich samych jak podczas produkcji insuliny z łańcuchami a i B, z wyjątkiem tej metody maszyna aminokwasowa syntetyzuje Gen proinsuliny.
- 12 Sekwencja kodująca proinsulinę jest wprowadzana do niepatogennych bakterii E. coli. Bakterie przechodzą proces fermentacji, gdzie rozmnaża się i produkuje proinsulinę. Następnie Sekwencja łącząca między łańcuchami A i B jest splatana enzymem, a otrzymana insulina jest oczyszczana.,
- 13 pod koniec procesu produkcyjnego do insuliny dodaje się składniki, aby zapobiec bakteriom i pomóc utrzymać równowagę neutralną między kwasami i zasadami. Składniki są również dodawane do insuliny o pośrednim i długo działającym działaniu w celu wytworzenia pożądanego rodzaju insuliny. Jest to tradycyjna metoda wytwarzania dłużej działającej insuliny. Producenci dodają do oczyszczonej insuliny składniki, które przedłużają ich działanie, takie jak tlenek cynku. Dodatki te opóźniają wchłanianie w organizmie. Dodatki różnią się między różnymi markami tego samego rodzaju insuliny.,
insulina Analogowa
w połowie lat 90.naukowcy zaczęli ulepszać sposób, w jaki insulina ludzka działa w organizmie, zmieniając sekwencję aminokwasów i tworząc analog, substancję chemiczną, która naśladuje inną substancję na tyle dobrze, że oszukuje komórkę. Analogowa insulina mniej grudkuje się i łatwiej ulega rozproszeniu we krwi, dzięki czemu insulina zaczyna działać w organizmie kilka minut po wstrzyknięciu. Istnieje kilka różnych insulin analogowych. Insulina humulinowa nie wykazuje silnych wiązań z innymi insulinami i dlatego szybko się wchłania., Inny analog insuliny, zwany Glargine, zmienia strukturę chemiczną białka, aby miało ono stosunkowo stałe uwalnianie w ciągu 24 godzin bez wyraźnych szczytów.
zamiast syntetyzować dokładną sekwencję DNA insuliny, producenci syntetyzują Gen insuliny, w którym sekwencja jest nieznacznie zmieniona. Zmiana ta powoduje otrzymany
białka odpychają się nawzajem, co powoduje mniejsze zlepianie., Stosując tę zmienioną sekwencję DNA, proces wytwarzania jest podobny do opisanego procesu rekombinacji DNA.
Kontrola jakości
Po zsyntetyzowaniu insuliny ludzkiej struktura i czystość partii insuliny są testowane za pomocą kilku różnych metod. Wysokosprawna chromatografia cieczowa służy do określania, czy w insulinie znajdują się jakiekolwiek zanieczyszczenia. Inne techniki separacji, takie jak krystalografia rentgenowska, filtracja żelu i sekwencjonowanie aminokwasów, są również wykonywane. Producenci testują również opakowanie fiolki, aby upewnić się, że jest prawidłowo uszczelnione.,
produkcja insuliny ludzkiej musi być zgodna z procedurami National Institutes of Health w przypadku operacji na dużą skalę. United States Food and Drug Administration musi zatwierdzić całą wyprodukowaną insulinę.
przyszłość
przyszłość insuliny ma wiele możliwości. Ponieważ insulina została po raz pierwszy zsyntetyzowana, diabetycy musieli regularnie wstrzykiwać płynną insulinę strzykawką bezpośrednio do krwiobiegu. Pozwala to insulinie natychmiast przedostać się do krwi. Przez wiele lat był to jedyny znany sposób przenoszenia nienaruszonego białka insuliny do organizmu., W 1990 roku, naukowcy zaczęli robić postępy w syntezie różnych urządzeń i form insuliny, że diabetycy mogą używać w alternatywnym systemie dostarczania leków.
producenci produkują obecnie kilka stosunkowo nowych urządzeń do dostarczania leków. Pisaki insulinowe wyglądają jak Pisak. Wkład trzyma insulinę, a końcówka jest igłą. Użytkownik ustawia dawkę, wbija igłę w skórę i naciska przycisk, aby wstrzyknąć insulinę. We wstrzykiwaczach nie ma potrzeby używania fiolki z insuliną. Wstrzykiwacze wymagają jednak wkładania oddzielnych końcówek przed każdym wstrzyknięciem., Inną Wadą jest to, że wstrzykiwacz nie pozwala użytkownikom mieszać rodzajów insuliny i nie wszystkie rodzaje insuliny są dostępne.
dla osób, które nie lubią igieł alternatywą dla wstrzykiwacza jest wstrzykiwacz jet-injector. Wyglądając podobnie do długopisów, wtryskiwacze strumieniowe wykorzystują ciśnienie, aby napędzać niewielki strumień insuliny przez skórę. Urządzenia te nie są tak szeroko stosowane jak pióro i mogą powodować siniaki w punkcie wejściowym.
pompa insulinowa umożliwia kontrolowane uwalnianie w organizmie. Jest to skomputeryzowana pompa, wielkości pagera, którą diabetycy mogą nosić na pasku lub w kieszeni., Pompa ma małą elastyczną rurkę, która jest wkładana tuż pod powierzchnię skóry cukrzycy. Cukrzyk ustawia pompę, aby dostarczać stałą, odmierzoną dawkę insuliny przez cały dzień, zwiększając ilość tuż przed jedzeniem. To naśladuje normalne uwalnianie insuliny przez organizm. Producenci produkują pompy insulinowe od lat 80., ale postępy w późnych latach 90. i na początku XXI wieku sprawiły, że są one coraz łatwiejsze w użyciu i bardziej popularne. Naukowcy badają możliwość wszczepiania pomp insulinowych., Diabetycy sterowaliby tymi urządzeniami za pomocą zewnętrznego pilota.
Spożycie insuliny przez pigułki jest jedną z możliwości. Wyzwaniem z jadalną insuliną jest to, że wysokie kwaśne środowisko żołądka niszczy białko, zanim będzie mogło przenieść się do krwi. Naukowcy pracują nad pokryciem insuliny plastikiem szerokości kilku ludzkich włosów. Pokrowce chroniłyby leki przed kwasem żołądkowym.,
w 2001 roku przeprowadzono obiecujące testy na wziewnych urządzeniach insulinowych, a producenci mogą rozpocząć produkcję tych produktów w ciągu najbliższych kilku lat. Ponieważ insulina jest stosunkowo dużym białkiem, nie przenika do płuc. Badacze insuliny wziewnej pracują nad stworzeniem cząstek insuliny, które są wystarczająco małe, aby dotrzeć do głębokiego płuc. Cząstki mogą następnie przejść do krwiobiegu. Naukowcy testują kilka urządzeń do inhalacji, podobnie jak inhalator do astmy.
inna forma urządzenia aerozolowego poddawana testom będzie podawać insulinę do wewnętrznego policzka., Znany jako policzek (policzek) insuliny, diabetycy będzie rozpylać insulinę na wewnętrznej stronie ich policzka. Następnie jest wchłaniany przez wewnętrzną ścianę policzka.
plastry z insuliną są kolejnym systemem dostarczania leków w fazie rozwoju. Plastry uwalniają insulinę w sposób ciągły do krwiobiegu. Użytkownicy wyciągaliby zakładkę na plastrze, aby uwolnić więcej insuliny przed posiłkami. Wyzwaniem jest znalezienie sposobu, aby insulina przechodziła przez skórę. Ultradźwięki to jedna z metod, które badacze badają. Te fale dźwiękowe o niskiej częstotliwości mogą zmienić przepuszczalność skóry i umożliwić przejście insuliny.,
Naukowcy pracują nad stworzeniem komórek, które produkują insulinę w laboratorium. Myślą jest, że lekarze mogą kiedyś zastąpić niedziałające komórki trzustki komórkami produkującymi insulinę. Kolejną nadzieją dla diabetyków jest terapia genowa. Naukowcy pracują nad skorygowaniem mutacji genu insuliny, aby cukrzycy mogli produkować insulinę na własną rękę.
M. Rae Nelson
Dodaj komentarz