osteochondroma jest chrząstki pokryte wykrzywienie kości (egzostosis), który powstaje z powierzchni kości. Osteochondromy, które są najczęstszymi guzami kości u dzieci, mogą być pojedyncze lub wielokrotne i mogą powstać samoistnie lub w wyniku wcześniejszego urazu kostnego. Osteochondroma może wpływać na każdą kość preformowaną w chrząstce., Osteochondromy stanowią 20-50% łagodnych guzów kości i 9% wszystkich guzów kości. Większość z nich jest bezobjawowa i często diagnozowana przypadkowo na zdjęciach radiologicznych uzyskanych z innych powodów.
dziedziczna wiele egzostozy (HME), znana również jako osteochondromatoza, jest obecnością wielu osteochondromów. Pacjenci z HME mogą mieć od 2 osteochondromów do setek z nich. Większość samotnych osteochondromów odkrywa się przypadkowo u dzieci i młodzieży. Bezbolesny obrzęk szkieletu lub powoli rosnąca masa jest zwykłym trybem prezentacji., HME prowadzi do nieprawidłowości, takich jak wyczuwalne masy kostne i skrócenie kończyn w pierwszej lub drugiej dekadzie życia.
najczęstszym miejscem pochodzenia osteochondromu jest metafaza w miejscach kostnych ścięgien i więzadeł. Osteochondromy zwykle od punktu przywiązania w kierunku trzonu. Metafizyka uszkodzonej kości kanalikowej może być poszerzona. Najczęściej dotyczy to długich kości rurowych. W kościach długich osteochondromy zazwyczaj znajdują się w metafizyce., Miejsca predylekcji obejmują dystalną metafizę kości udowej, proksymalną metafizę kości ramiennej, piszczel i strzałkową.
małe kości rąk i stóp są dotknięte u około 10% pacjentów. Innominatowa kość jest zaangażowana U 5% pacjentów. Kręgosłup jest rzadziej zaangażowany (2%), ale może prowadzić do ucisku rdzenia. Łopatka jest dotknięta u 1% pacjentów.
Osteochondromy powstają rzadziej z kości płaskich niż z kości długich. Kręgosłup, miednica, żebra i łopatki są Kości najczęściej dotknięte., Osteochondroma subungual jest rzadka, ale jest szczególnie podatna na bolesne bursa (nie widoczne na zwykłych radiogramach) i złamania. Opisano osteochondromę kości sezamowej halluxu, ale jest to niezwykle rzadkie. Osteochondromy wynikające z miednicy są zwykle duże i są zazwyczaj związane z masą tkanek miękkich, które mogą rosnąć na zewnątrz lub do wewnątrz, wypierając sąsiednie struktury.
(patrz zdjęcia poniżej.)
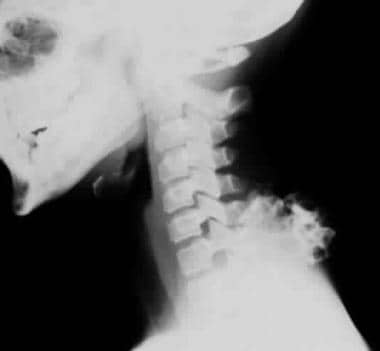 zwykły obraz radiologiczny kręgosłupa szyjnego pokazuje samotną osteochondromę tylnych elementów C6.,
zwykły obraz radiologiczny kręgosłupa szyjnego pokazuje samotną osteochondromę tylnych elementów C6.,  zdjęcia radiologiczne obu rąk 36-letniego mężczyzny pokazują liczne osteochondromy obejmujące promienie prawej dystalnej strzałkowej, śródręcza i paliczków. Zwróć uwagę na dużą osteochondromę obejmującą paliczek końcowy prawego palca wskazującego.
zdjęcia radiologiczne obu rąk 36-letniego mężczyzny pokazują liczne osteochondromy obejmujące promienie prawej dystalnej strzałkowej, śródręcza i paliczków. Zwróć uwagę na dużą osteochondromę obejmującą paliczek końcowy prawego palca wskazującego. prawdziwa częstość występowania samotnych osteochondromów nie jest znana, ponieważ wiele zmian bezobjawowych pozostaje nierozpoznanych. Zgłaszano spontaniczną regresję pojedynczych zmian chorobowych., Większość osteochondromów występuje jako pojedyncze zmiany niehereditarne; 15% występuje jako zmiany wielokrotne związane z dziedzicznymi wieloma osteochondromami (HME).
dziedziczna wiele egzostoz, znana również jako osteochondromatoza, jest dziedzicznym, autosomalnym dominującym zaburzeniem, w którym liczne osteochondromy są widoczne w całym szkielecie. John Hunter jako pierwszy skomentował HME i opisał pacjenta z tym schorzeniem w swoich wykładach na temat zasad chirurgii (1786). Pierwszy opis rodziny z HME został opublikowany przez Boyera w 1814 roku., W 1825 roku opisano drugą rodzinę z HME.
HME jest związane z typem utraty funkcji mutacji w genach supresorowych nowotworu exostosin-1 i -2 (EXT1 i EXT2), które są odpowiedzialne za syntezę proteoglikanów siarczanu heparanu (hspg), powodując niedobór HSPG i dalszy rozwój wielu osteochondromów.
Większość osteochondromów, pojedynczych lub wielokrotnych, powstaje z kości rurkowych i jest metafizyczna., Dysplazja mnoga epiphyseal dysplasia i dysplazja epiphysealis hemimelica (DEH), znana również jako choroba Trevora, są autosomalnie dominującymi stanami, w których chondromy powstają w wyniku nasady i powodują problemy ze stawami.
powikłania osteochondromów obejmują złamania, deformacje kostne, urazy neurologiczne i naczyniowe, powstawanie Bursy i przemianę złośliwą. Postępy dodały do zrozumienia molekularnych i genetycznych podstaw HME(patrz zdjęcia poniżej).
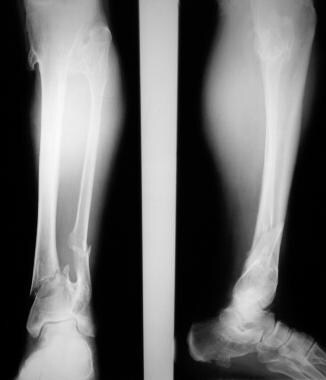 Osteochondromatoza mnoga., Złamania dolnej kości piszczelowej i strzałkowej jako powikłanie dziedzicznych wielu egzostoz. Zwróć uwagę na osteochondromy obejmujące kość piętową oraz górną i dolną część kości piszczelowej i strzałkowej.
Osteochondromatoza mnoga., Złamania dolnej kości piszczelowej i strzałkowej jako powikłanie dziedzicznych wielu egzostoz. Zwróć uwagę na osteochondromy obejmujące kość piętową oraz górną i dolną część kości piszczelowej i strzałkowej. 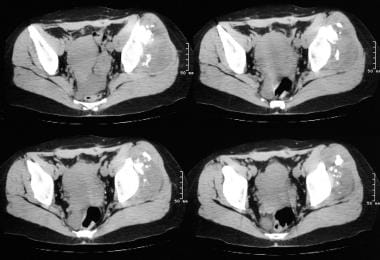 Osteochondromatoza mnoga. Niesymetryczna, osiowa tomografia komputerowa (CT) skanowanie przez miednicę. Zwróć uwagę na fragmentację osteochondromy i znaczną masę tkanek miękkich. Histologia wyciętego materiału wykazała chondrosarcoma niskiego stopnia.,
Osteochondromatoza mnoga. Niesymetryczna, osiowa tomografia komputerowa (CT) skanowanie przez miednicę. Zwróć uwagę na fragmentację osteochondromy i znaczną masę tkanek miękkich. Histologia wyciętego materiału wykazała chondrosarcoma niskiego stopnia., 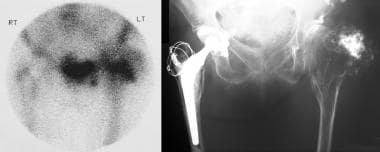 Osteochondroma z degeneracją złośliwą. Zwykły obraz radiologiczny miednicy u 68-letniej kobiety, która miała bolesny guzek nad lewym krętarzem większym. Zwróć uwagę na sklerotyczną egzostozę powstałą z lewego większego krętarza. Scyntygram difosfonianu technetu-99m (99mTc) (po lewej) wykazuje intensywną aktywność w rejonie lewego większego krętarza. W chirurgii (po prawej), zmiana została zdiagnozowana jako chondrosarcoma niskiej klasy nałożony na osteochondroma.,
Osteochondroma z degeneracją złośliwą. Zwykły obraz radiologiczny miednicy u 68-letniej kobiety, która miała bolesny guzek nad lewym krętarzem większym. Zwróć uwagę na sklerotyczną egzostozę powstałą z lewego większego krętarza. Scyntygram difosfonianu technetu-99m (99mTc) (po lewej) wykazuje intensywną aktywność w rejonie lewego większego krętarza. W chirurgii (po prawej), zmiana została zdiagnozowana jako chondrosarcoma niskiej klasy nałożony na osteochondroma., chociaż mniej niż 5% pojedynczych osteochondromów pochodzi z kręgosłupa, częstość występowania osteochondromów kręgosłupa u pacjentów z HME została zgłoszona w ponad 50% przypadków. Zmiany kręgosłupa mają upodobanie do tylnych elementów kręgosłupa szyjnego lub piersiowego. Podczas gdy większość objawowych egzostoz kręgosłupa rozwija się powoli, pogorszenie neurologiczne może być szybkie.
Bari i wsp.opisują kompresję grzbietową kręgosłupa wtórną do egzostozy dooponowej w związku z dziedziczną wieloma egzostozami. U pacjenta stwierdzono ucisk rdzenia grzbietowego., Dekompresji przeprowadzono, a skargi mielopatii zostały poprawione.
preferowane badanie
zwykła radiografia pozostaje badaniem z wyboru w ocenie osteochondromów i może być jedynym wymaganym badaniem obrazowym. Radiologiczne wygląd osteochondromów są zwykle charakterystyczne.
El-Fiky i wsp.ocenili radiograficzne cechy przednio-tylnego biodra 36 (18 pacjentów w wieku 2-28 lat) z HME i stwierdzili, że osteochondromy znajdowały się najczęściej w kości udowej, a następnie biodrowej., Spośród 18 pacjentów, 15 było bezobjawowych, a 3 miało objawy bólowe. Żadna ze zmian nie była złośliwa. Coxa valga występowała u 32 bioder, nieprawidłowy odsetek migracji Reimera u 26, nieprawidłowy ostry kąt octabular U 17, nieprawidłowy kąt krawędzi Środkowej u 12, nieprawidłowy kąt wału szyjki kości udowej u 32, a zmiany zwyrodnieniowe u 6. Autorzy zwrócili uwagę, że podwichnięte biodra powinny zostać poddane wczesnej operacji, zwłaszcza u dzieci i u dorosłych z objawami.,
tomografia komputerowa (CT) skanowanie jest szczególnie przydatne w ocenie osteochondromów w miednicy, barku lub kręgosłupa. Dzięki skanowaniu ct spiralnemu i wielosekcyjnemu, doskonałe rekonstrukcje można formatować w różnych płaszczyznach bez narażania pacjenta na dalsze obciążenie promieniowaniem.
w badaniu 12 pacjentów ze zmianami osteokartilagenowymi, którzy przeszli badanie PET-CT z fluorodeoksyglukozą (FDG), Purandare i inni odkryli, że FDG PET-CT całego ciała był pomocny w identyfikacji nowotworowych przekształceń osteochondromów., U 7 pacjentów stwierdzono umiarkowany do wysokiego wychwyt FDG, u których histopatologicznie stwierdzono przemianę sarkomatową do chondrosarcoma II stopnia, a u 1 pacjenta z chondrosarcoma dedifferentiated zaobserwowano bardzo intensywny wychwyt FDG; wychwyt FDG niskiego stopnia wystąpił u 4 pacjentów z rozpoznaniem łagodnych zmian osteokartilaginous. Ponadto wychwyt FDG obserwowano w bezobjawowym osteochondromie, z chondrosarcoma II stopnia zidentyfikowanym w histopatologii.,
ultrasonografia może być stosowana w ocenie czepka chrzęstnego i powikłań związanych z osteochondromami, takich jak zakrzepica tętnicza lub żylna, powstawanie tętniaków i pseudoaneurysm oraz zapalenie kaletki.
rezonans magnetyczny (MRI) jest przydatny do oceny ciągłości kości macierzystej z kością korową i rdzeniastą w osteochondromie. Chrząstka w czapce ma wysokie natężenie sygnału na T2-ważone, spin-echo MRI skanów., Ta cecha pozwala na pomiar nasadki, co jest ważnym czynnikiem w transformacji nowotworowej. MRI dostarcza również informacji na temat stanu zapalnego w reaktywnym powstawaniu kalsy, zespołach uderzeniowych i kompresji tętniczej i żylnej. Badanie to jest metodą wyboru do oceny kompresji rdzenia kręgowego, korzeni nerwowych i nerwów obwodowych.
arteriografia pozostaje standardem opisującym niedrożność naczyń, a także powstawanie tętniaków i pseudoaneurysm. Jest istotną częścią interwencji naczyniowej., Powikłania naczyniowe mogą wystąpić w wyniku osteochondromów, szczególnie gdy uszkodzenie kości występuje wokół kolana. W tej sytuacji arteriografia jest uważana za niezbędną w planowaniu leczenia chirurgicznego. Skuteczna Diagnostyka obrazowa jest kluczem do wczesnego operacyjnego usuwania mięsaków. Angiografia została również wykorzystana do oceny transformacji nowotworowej; angiogramy mogą przedstawiać neowaskularność i prawdziwy zakres choroby. Fałszywie ujemne angiogramy są możliwe w prawdziwych tętniaków i fałszywych, ponieważ skrzeplina laminowana może leżeć wzdłuż ściany i częściowo wypełnić tętniaka., W takich przypadkach ultrasonogram może okazać się nieoceniony.
ograniczenia technik
żadna z opisanych technik obrazowania nie jest wiarygodna w odróżnianiu łagodnego osteochondromu od transformacji sarkomatalnej.
chociaż zwykłe zdjęcia rentgenowskie są doskonałym sposobem przedstawiania patologii kostnej, nie dostarczają wiarygodnych informacji o sąsiednich kompromisach tkanek miękkich (takich jak zaangażowanie ścięgna, naczyniowe lub neurologiczne) lub o zapaleniu Bursy., Zwykłe zdjęcia radiologiczne mogą również nie być wystarczające do przedstawienia obrazów osteochondromów obejmujących złożone kości, takie jak kręgosłup.
ultrasonografia może dostarczyć informacji na czepku chrząstki, ale nie na kości podstawowej w osteochondromie. Ponadto ultrasonografia pozostaje zależna od operatora.
w przypadku tomografii komputerowej obciążenie promieniowaniem u młodych może być wadą, szczególnie gdy konieczne może być wykonanie kilku badań w badaniu dziedzicznej wielonaczyniowej egzostozy (HME) lub transformacji sarkomatowej.,
angiografia jest inwazyjna, a ze względu na jodowany materiał kontrastowy stosowany w tej procedurze, istnieje ryzyko anafilaksji i toksyczności nerek.
rezonans magnetyczny jest drogi, ma ograniczoną dostępność i nie może być wykonywany u pacjenta z klaustrofobią oraz u pacjentów z niektórymi rodzajami zastawek serca, klipsów chirurgicznych lub innych ciał obcych ferromagnetycznych.
skanowanie radionuklidów ma wysoką czułość, ale niską swoistość. Jest również drogi i ma ograniczoną dostępność., Radionuklidy nie są wiarygodne w rozróżnianiu łagodnego osteochondroma i chondrosarcoma.
Dodaj komentarz