uzasadnienie
Opieka kliniczna nad hospitalizowanym ciężko chorym pacjentem musi być zapewniona przez Zakład Opieki Zdrowotnej przez cały okres rozwoju klinicznego danej osoby, od przyjęcia do szpitala do wypisu do domu., Gdy prezentujący się stan kliniczny jest wystarczająco poważny, taka opieka rozpoczyna się w obszarze zagrożenia, a natychmiast po tym kontynuuje w Oddziale Intensywnej Opieki Medycznej (OIOM). Po poprawie klinicznej pacjent jest przenoszony na konwencjonalny oddział szpitalny, gdzie pozostaje do wypisu ze szpitala, pod warunkiem, że przebieg kliniczny jest korzystny. Jeśli jednak stan kliniczny pogorszy się podczas pobytu na oddziale, pacjent może być zmuszony do readmitted do OIOM., Jednak w innych przypadkach stan kliniczny pacjenta nie jest wystarczająco poważny, aby uzasadnić bezpośrednie przyjęcie na OIOM, a po mniej lub bardziej krótkim okresie początkowej stabilizacji klinicznej, pacjent jest przenoszony na konwencjonalny oddział szpitalny. Tutaj ponownie, jeśli stan kliniczny następnie pogarsza, dopuszczenie do OIOM (w tym przypadku po raz pierwszy) może okazać się konieczne.
Co jednak by się stało, gdybyśmy mogli zidentyfikować pacjentów z grupy ryzyka, zanim dojdzie do krytycznego pogorszenia sytuacji, gdy podmiot nadal znajduje się w strefie awaryjnej lub na konwencjonalnym oddziale szpitalnym?, Niewątpliwie przewidująca Opieka kliniczna u tych pacjentów z grupy ryzyka może mieć pozytywny wpływ na przebieg kliniczny i rokowanie choroby. W efekcie, jeśli stwierdzony stan kliniczny był wystarczająco poważny, konieczne przyjęcie na OIOM można było podjąć wcześniej – unikając w ten sposób niepotrzebnych opóźnień w leczeniu., Co więcej, a być może nawet ważniejsze, gdyby stan kliniczny pacjenta uzasadniał reorientację diagnostyczną lub intensyfikację działań terapeutycznych, możliwe byłoby osiągnięcie poprawy klinicznej pozwalającej uniknąć przyjęcia na OIOM–z dodatkową zaletą lepszego zarządzania dostępnymi zasobami opieki zdrowotnej. W ten sposób opieka nad ciężko chorym pacjentem, choć skoncentrowana na OIOM, może być rozszerzona poza ten ostatni, reprezentując ciągły proces przez cały pobyt pacjenta w szpitalu.,
innymi słowy, gdybyśmy mieli zdefiniować przepływ pacjentów na OIOM-ie, zobaczylibyśmy, że wstęp do tego ostatniego jest zaprogramowany lub oparty na nagłych wypadkach. Zaprogramowane przyjęcia na OIOM zazwyczaj odpowiadają pacjentom wysokiego ryzyka pooperacyjnego, podczas gdy przypadki nagłe mogą pochodzić z obszaru awaryjnego i obserwacyjnego, z konwencjonalnego oddziału hospitalizacji lub z innego ośrodka szpitalnego. Z kolei praktycznie wszyscy pacjenci przyjęci na OIOM są następnie przenoszeni na oddział hospitalizacji (rys. 1)., Przepływ pacjenta może się różnić w skali od jednego ośrodka do drugiego, chociaż globalizacja procesu opieki nad ciężko chorym pacjentem może pozwolić nam na próbę modyfikacji przepływu samego w sobie. W szczególności, jeśli kładziemy nacisk na działania mające na celu zapewnienie wczesnego wykrywania ciężko chorych przypadków, możemy przekształcić awaryjny i ewentualnie późny napływ pacjentów, z udziałem personelu medycznego na służbie, w zaprogramowane i wczesne zarządzanie, z lepszą dystrybucją wśród członków personelu jednostki., Wszystko to z kolei byłoby ważne w Ustawieniach zarówno obszaru awaryjnego i obserwacyjnego, jak i różnych konwencjonalnych oddziałów hospitalizacji.
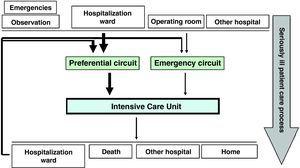
przepływ pacjentów na Oddziale Intensywnej Terapii.
powyższa idea zyskuje na znaczeniu dzięki naszej świadomości, że opóźnienia w leczeniu lub zapewnienie nieodpowiedniej opieki na oddziale hospitalizacji, niezależnie od przyczyny, często skutkują nieprzewidzianymi przyjęciami na OIOM i oznaczają dłuższy pobyt w szpitalu i jeszcze większą śmiertelność, 1-szczególnie w chorobach uznawanych za „zależne od czasu”, gdzie opóźnienia w rozpoczęcie leczenia może prowadzić do znacznego wzrostu zachorowalności–śmiertelności pacjenta. Okoliczność ta została udokumentowana w literaturze od dłuższego czasu.,2 rzeczywiście, szacuje się, że do 50% wszystkich hospitalizowanych pacjentów nie otrzymuje odpowiedniego leczenia przed przyjęciem na OIOM, a z drugiej strony można uniknąć pełnego 40% przyjęć na OIOM.3 ponadto pacjenci przyjmowani na OIOM z konwencjonalnego oddziału szpitalnego mogą cierpieć większą śmiertelność niż pacjenci przyjmowani bezpośrednio na OIOM z obszaru awaryjnego.Jednak wczesna identyfikacja tych pacjentów z grupy ryzyka nie zawsze jest łatwa na konwencjonalnym oddziale szpitalnym., Wynika to z wielu powodów, w tym z możliwego braku wystarczających zasobów ludzkich lub materialnych, nieodpowiedniej organizacji obszaru funkcjonalnego, niewystarczającego szkolenia personelu, braku nadzoru nad wykonywanymi działaniami, niedoszacowania stanu klinicznego pacjenta, późnej identyfikacji objawów alarmowych, opóźnienia w procesie podejmowania decyzji w diagnostyce lub leczeniu lub opóźnień w żądaniu niezbędnego poradnictwa klinicznego., W każdym razie, i jako przykład, prawie 80% wszystkich pacjentów cierpiących na zatrzymanie krążeniowo-oddechowe w szpitalu manifestują zmiany fizjopatologiczne w poprzednim 6-24h, w postaci niewykrytych lub niezauważonych zmian ciśnienia krwi, serca lub oddechu, dotlenienia, diurezy lub poziomu świadomości.,6-9
Intensiwiści, dzięki swojej zdolności zawodowej i codziennej aktywności klinicznej, są bez wątpienia specjalistami szpitala z najlepszym szkoleniem nie tylko do wczesnej identyfikacji poważnej choroby z integralną wizją pacjenta, ale także do ustalania priorytetów terapeutycznych i podejmowania szybkich decyzji klinicznych., W ostatnich latach doprowadziło to do rozwoju zespołów opieki medycznej z różnymi integrującymi się członkami i różnymi szczególnymi cechami w różnych ośrodkach i krajach-choć prawie zawsze zależnymi od intensivist i z tym samym celem: wczesną identyfikacją pacjentów zagrożonych poza OIOM.10-12 w rzeczywistości w Stanach Zjednoczonych zespoły te stanowią część programu” pięć milionów żyć ” Instytutu poprawy opieki zdrowotnej, jako jedna z interwencji opartych na dowodach mających na celu poprawę rokowania pacjentów i zmniejszenie liczby niepotrzebnych zgonów.,Chociaż poszczególne wyniki różnią się,14-16 korzyści, jakie dają takie zespoły, wydają się oczywiste–szczególnie w odniesieniu do zmniejszenia ryzyka zatrzymania krążeniowo–oddechowego (RR: 0,66; 95% CI: 0,54–0,80)17-i zostały one już włączone do przewodników klinicznych dotyczących resuscytacji krążeniowo-oddechowej.Jednakże, wyjaśniając po części różnice w składzie tych zespołów medycznych, ich różne metody interwencji lub różne oceniane cele, korzyści wynikające z zmniejszenia śmiertelności nadal wymagają odpowiedniego określenia(RR: 0,96; 95% CI: 0,84–1,09).,17,19,20
dzięki tym pomieszczeniom nasza jednostka opracowała system zarządzania w medycynie Intensywnej Terapii, oparty na bezpieczeństwie ciężko chorego pacjenta podczas całego procesu hospitalizacji, który określamy jako rozszerzoną usługę intensywnej opieki (EICS) (rys. 2). W szczególności ustaliliśmy dwie dobrze zróżnicowane linie strategiczne, w zależności od miejsca hospitalizacji pacjenta: „wczesne wykrywanie ciężko chorego pacjenta poza OIOM” i „bezpieczeństwo pacjenta na OIOM”., Pierwsza z tych strategicznych linii odnosi się do identyfikacji pacjentów zagrożonych poza OIOM, w oparciu o identyfikację, orientację diagnostyczną i wczesne leczenie ciężko chorego pacjenta, we współpracy z innymi specjalnościami klinicznymi i niezależnie od rzeczywistego miejsca lub hospitalizacji., Tak więc, gdy pacjent spełnia szereg ściśle określonych kryteriów dotkliwości i lekarz nadzorujący lub pielęgniarka powiadamia zespół EICS, lub gdy zespół EICS w trakcie codziennych programowanych czynności bezpośrednio identyfikuje pacjenta zagrożonego, Wymagany poziom opieki medycznej jest oceniany i podejmowane są decyzje dotyczące najlepszego miejsca takiej opieki-zawsze w porozumieniu z lekarzem nadzorującym., Taka działalność koncentruje się na pacjentach nadal w obszarze awaryjnym i obserwacji, pacjenci przyjmowani na konwencjonalnym oddziale hospitalizacji, a pacjenci przyjmowani na takich oddziałach po wypisie z OIOM, ale którzy są uważani za narażonych na wysokie ryzyko(przypadki pooperacyjne z współistniejącymi zaburzeniami medycznymi, pacjenci z rozwijającą się niewydolnością narządów, pacjenci nadal silnie zależni od opieki pielęgniarskiej, wczesne wyładowania wymuszone przez potrzeby zdrowotne itp.). Narzędziem pomocnym w wymaganej obserwacji konkretnego pacjenta, a także służącym kontroli jakości, jest tzw. indeks Sabadella.,21 ten instrument, ostatnio zatwierdzony w hiszpańskim krajowym badaniu wieloośrodkowym, 22 jest subiektywną skalą oceniającą rokowanie pacjenta przy wypisie z OIOM pod względem przeżywalności epizodu szpitalnego(Tabela 1).
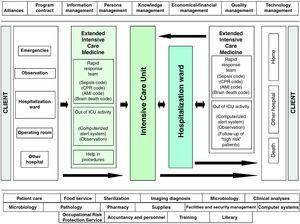
proces opieki zdrowotnej ciężko chorego pacjenta w Hospital Universitario del Henares (Coslada, Madryt–Hiszpania).
The Sabadell index.
| Category | Description |
| 0 | Good prognosis |
| 1 | Poor long-term prognosis (>6–12 months)., Readmisja na OIOM |
| 2 | słaba prognoza krótkoterminowa ( |
| 3 | oczekiwana śmierć przy obecnym przyjęciu do szpitala |
system opiera się na aktywnym poszukiwaniu i obserwacji pacjenta zagrożonego-niezależnie od tego, czy nie było wymagane przyjęcie na OIOM, czy pacjent został już wypisany z OIOM–oraz na rozwoju systemów wczesnego ostrzegania (EWS) pozwalających lekarzowi nadzorującemu pacjenta na podjęcie decyzji o wczesnej aktywacji EIC.,
interwencja, o której mowa w pierwszej linii strategicznej opisanej powyżej („aktywność poza OIOM”), ma zasadnicze znaczenie dla trzech podstawowych punktów: opracowania szpitalnego systemu ostrzegania o testach laboratoryjnych; codziennej oceny pacjentów w niektórych obszarach hospitalizacji; oraz obserwacji pacjentów uznanych za pacjentów wysokiego ryzyka, którzy zostali już wypisani z OIOM., W szczególności, elektroniczna baza danych jest codziennie aktualizowana z samego rana, rejestrując dane z badań laboratoryjnych uznane za decydujące dla naszej interwencji i które zostały zebrane od poprzedniego dnia aż do tego samego ranka. Po przekroczeniu określonej wartości progowej (troponina i>0, 3 µg/l, pH
7.,30, PCO2>50 mmHg, liczba płytek krwi100 000/µl,mleczan>3mmol / l), identyfikuje się szczegółowe informacje, w tym czas pobierania próbek i wartość parametru, z korelacją z tożsamością pacjenta (imię i nazwisko oraz numer historii przypadku). Następnie, codziennie i kolejno, jeden z intensivists sprawdza każdego pacjenta zaalarmowanego za pomocą elektronicznej historii przypadków (Selene®) i decyduje, czy interwencja jest konieczna, czy nie., Jeśli interwencja okaże się konieczna, intensivist kontaktuje się z lekarzem prowadzącym pacjenta i wspólnie oceniają sytuację kliniczną, aby zdecydować, jaki kurs należy podjąć. Możliwości obejmują zatem pomoc w dostosowaniu leczenia lub w podejściu diagnostycznym, z bliską obserwacją pacjenta w kolejnych godzinach; wczesne przyjęcie na OIOM, nadzór nad transferem i przyjęciem na oddział; lub udział w decyzji o ograniczeniu środków zarządzania podtrzymywaniem życia., Niezależnie od liczby pacjentów zaalarmowanych za pośrednictwem systemu elektronicznego i miejsca ich lokalizacji, codzienna ocena jest również dokonywana w tym samym celu, w jakim pacjenci przyjmowani są na obszar pogotowia i obserwacji, w porozumieniu z lekarzem nadzorującym. W podobny sposób dokonuje się codziennej oceny klinicznej pacjentów, którzy zostali już wypisani z OIOM i którzy są uznawani za pacjentów wysokiego ryzyka., Te osoby, z indeksem Sabadella wynoszącym 1 lub 2, to osoby, które przebywały na oddziale przez długi czas (>10 dni), nadal wymagają zbyt dużej opieki pielęgniarskiej, zostały wypisane z tracheotomią lub–na przykład-zostały hospitalizowane na oddziale chirurgicznym, a przy wypisie nadal są leczone z powodu powikłań zakaźnych., Pod koniec dnia rano, podczas sesji klinicznej Oddziału, prowadzone działania są komentowane, informując o sytuacji klinicznej ocenianych pacjentów, oczekiwanych wynikach oraz o decyzji o przyjęciu na intensywną terapię.
w odniesieniu do takiego przyjęcia, a także ze względu na rodzaj choroby, z którą mamy do czynienia głównie w naszym oddziale oraz konieczność zapewnienia wcześniejszej interwencji w celu poprawy rokowania pacjenta, określiliśmy pewne procesy chorobowe jako priorytetowe., Wdrożono specjalny multidyscyplinarny plan interwencji, a w niektórych przypadkach system wczesnego ostrzegania (EWS) z pewnymi kryteriami ciężkości badań kliniczno-laboratoryjnych, w celu optymalizacji opieki klinicznej. Przykładem jest plan interwencji w przypadku ostrego zespołu wieńcowego („Ischemic heart disease code”), który został przedstawiony i zatwierdzony przez Zarząd Medyczny Centrum., Opracowano również plan dotyczący szpitalnej opieki doraźnej i resuscytacji krążeniowo-oddechowej („CPR code”), który ustanawia, utrzymuje i informuje o systemie komunikacyjnym gwarantującym natychmiastową aktywację protokołu interwencji w przypadku szpitalnego pogotowia ratunkowego.
„Kodeks sepsy” z kolei ma na celu zapewnienie wczesnej identyfikacji pacjentów z sepsą, zgodnie z wytycznymi kampanii przetrwania sepsy.,26,27 po odpowiednich sesjach informacyjnych, dystrybucji wspierających materiałów graficznych i dyfuzji przewodnika, system komunikacji w odpowiedzi na początkowe oznaki alarmu został ustanowiony zarówno dla wczesnego leczenia, jak i aktywacji EIC., Kolejnym krokiem, który jest wciąż w fazie rozwoju, będzie wprowadzenie protokołu interwencji w celu identyfikacji pacjentów z poważnymi uszkodzeniami mózgu oraz wczesne zgłaszanie takich przypadków do EIC i koordynatora ds. przeszczepów organów centrum, w celu ułatwienia podejmowania decyzji w tył („Kodeks śmierci mózgu”) – zgodnie z zaleceniem Hiszpańskiej Narodowej Organizacji Transplantacyjnej.,28
bezpieczeństwo pacjentów na OIOM
aby zagwarantować bezpieczną opiekę nad pacjentami przyjętymi na OIOM, utworzono specjalną grupę funkcjonalną, reprezentującą każdy z zaangażowanych obszarów zawodowych. Ogólnie rzecz biorąc, jej główne zadania to zapewnienie i promowanie odpowiedniego środowiska odnoszącego się do bezpieczeństwa pacjentów, dokumentowanie i analizowanie krytycznych incydentów, informowanie o podjętych środkach naprawczych oraz nadzorowanie działań następczych i przestrzegania przyjętych środków. Rejestr incydentów obejmuje kilka systemów gromadzenia danych.,z drugiej strony dysponujemy listą kontrolną danych odpowiadającą informacjom gromadzonym codziennie w kilku punktach w ciągu dnia: przy okazji zmiany dyżuru pielęgniarskiego rano i w nocy oraz podczas kontroli klinicznej przeprowadzonej w południe–z udziałem całego personelu oddziału związanego z pacjentem, komentującego planowane leczenie i odzwierciedlającego dane kliniczne na ekranie (badania laboratoryjne, badania radiologiczne itp.).,), a także obecnie prowadzone leczenie.
szczególna uwaga skupia się na czujności zakażeń szpitalnych specyficznie i bezpośrednio związanych ze znanymi czynnikami ryzyka i / lub związanych ze zwiększoną zachorowalnością–śmiertelnością wśród pacjentów krytycznych: zapalenie płuc związane z wentylacją mechaniczną, zakażenia dróg moczowych związane z cewnikiem cewkowym, bakterie pierwotne i bakteriemii związane z cewnikami oraz bakteriemie wtórne., W tym kontekście kierujemy się odpowiednimi krajowymi i międzynarodowymi zaleceniami i wytycznymi, wykorzystując wspólną metodologię badania ENVIN-HELICA29,która pozwala nam porównywać i prezentować wyniki zarówno w środowisku lokalnym, jak i krajowym., Specyficznym szczegółem, który należy wziąć pod uwagę, jest powszechne zastosowanie w naszej jednostce selektywnej dekontaminacji trawiennej (SDD), opartej na ciągłym systemie obserwacji roślin kwiatowych, z zapobiegawczą izolacją pacjentów, którzy przebywają w szpitalu ponad 5 dni przed przyjęciem na OIOM, z niedawnymi potrzebami opieki zdrowotnej lub z poprzedzającymi kolonizacją przez niektóre mikroorganizmy wielodostępne.
wnioski
podejście przyjęte przez ten model organizacyjny działań Oddziału Intensywnej Terapii ma kilka konotacji., Pierwszą i prostą troską jest aktywne zapewnienie opieki nad pacjentami przyjętymi na OIOM w sposób efektywny, skuteczny i bezpieczny. Jest to łatwe do uogólnienia, wymagające modyfikacji logicznie związanych z indywidualnymi cechami każdego ośrodka i jednostki. Jest to również konieczne i w takim czy innym stopniu, w mniej lub bardziej usystematyzowany sposób, zawsze było obecne w naszej działalności zawodowej.
drugim i nie zawsze łatwym do uogólnienia problemem jest zmiana tradycyjnego modelu funkcjonalnego OIOM zarówno na poziomie organizacyjnym, jak i koncepcyjnym., W efekcie pacjent nie jest już postrzegany jako tylko osoba przyjęta do jednostki, ale teraz ponadto obejmuje również osoby, których stan kliniczny może się pogorszyć, niezależnie od tego, gdzie są hospitalizowani, ponieważ wczesna Opieka kliniczna w takich przypadkach może przynieść korzyści Ukryty kurs pacjenta. Korzyść w tym przypadku nie ogranicza się do pacjenta, ponieważ zmiana przepływu pacjenta z obwodu awaryjnego do preferencyjnego obwodu opieki pozwala zmniejszyć obciążenie dla pierwszego-nadzorowane tylko przez pracowników służby., Dokładniejsza wiedza o sytuacji klinicznej badanych pacjentów pozwala zatem na lepsze zarządzanie istniejącymi zasobami. Wreszcie z naszego doświadczenia wynika, że praca bliższa pozostałym specjalnościom klinicznym służyła pogłębieniu wiedzy na temat naszej codziennej pracy jako intensivists, zapewniając większe uznanie zawodowe i, niewątpliwie, większy wpływ instytucjonalny ze strony naszej jednostki w szpitalu.
konflikt interesów
autorzy nie mogą deklarować konfliktu interesów.
Dodaj komentarz