(Editor Original – Rachael Lowe, Jennifer Uytterhaegen David Bayard, Neil De Heyder, Jack Cortvriend, Nicolas Casier, como parte da Vrije Universiteit Brussel Prática Baseada em Evidências Projeto
os principais Contribuidores – Rachael Lowe, Laura Ritchie, Van Horebeek Erika, Scott Cornish e Kim Jackson
Definição/Descrição
Um artroscópica meniscectomy é um procedimento para remover alguns ou todos de uma menisco da tibio-femural da articulação do joelho utilizando artroscópica (fechadura) a cirurgia., O procedimento pode ser uma meniscectomia completa onde o menisco e a borda meniscal é removido ou parcial onde apenas uma parte do menisco é removido. Isto pode variar de um pequeno corte de uma borda desgastada para qualquer coisa que não seja remover a jante. Este é um procedimento minimamente invasivo, muitas vezes realizado como ambulatório em uma clínica de um dia e é realizado quando uma lágrima meniscal é muito grande para ser corrigido por uma reparação cirúrgica do menisco., Quando a terapia não operativa fornece algum grau de alívio dos sintomas a longo prazo, estes benefícios podem tornar-se cada vez mais ineficazes à medida que o menisco afetado degenera ao longo do tempo. Nesses casos, a meniscectomia artroscópica parcial pode ser mais eficaz na melhoria da qualidade de vida do paciente.os menisci do joelho são estruturas fibrocartilaginosas em forma de crescente que adicionam à congruência da articulação tibio-femoral, enquanto também dispersam fricção e peso corporal., Existe uma diferença entre o menisco medial e o lateral:
- o menisco medial é maior e tem uma forma Tipo C. Ele se mistura com o ligamento colateral medial
- o menisco lateral menor tem uma forma O. Isto é mais móvel do que o menisco medial e mistura com o músculo popliteus.,
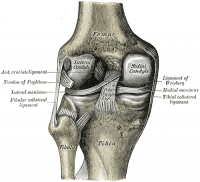
Posterior View of Knee |
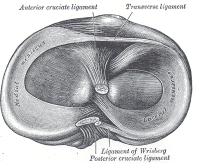
Menisci from Above |
Epidemiology/ Etiology
Majewski reports that injuries to the menisci are the second most common injury to the knee, with an incidence of 12% to 14% and a prevalence of 61 cases per 100,000 persons ., Futebol e rugby, seguidos de esqui, são os esportes com um risco aumentado de lesões meniscais agudas. Entre as lesões que afetam o joelho, ele sugere que a maioria envolve o ligamento cruzado anterior (LCA), o menisco médio e lateral. Ele também observou que 85% dos pacientes com lesões meniscais e ACL requerem tratamento artroscópico .,para lágrimas meniscais degenerativas, há fortes evidências de que a idade (superior a 60 anos), o sexo (masculino), o rebaixamento e a agachamento relacionados ao trabalho e a subida constante de escadas superiores a 30 voos são fatores de risco para lágrimas meniscais. Havia também fortes evidências de que sentar por mais de 2 horas por dia pode reduzir o risco de lágrimas meniscais degenerativas . Barbara et al sugerem que esperar mais de 12 meses entre lesão ACL e cirurgia reconstrutiva é um fator de risco para o desenvolvimento de uma lágrima do menisco medial .,
Apresentação Clínica
- linha Conjunta de ternura e derrame
- Reclamações de ‘clicar’, ‘fecho’ e ‘dar forma’ são comuns
- Funcionalmente instável joelho
- Sintomas são freqüentemente mais intensa por flexionando-se e carregando o joelho, com atividades como agachamento e ajoelhando-se a ser mal tolerado por causa da rigidez e da dor
Diagnóstico Diferencial
linha Conjunta ternura pode apresentar um falso positivo como outros diagnósticos”, pode ser; osteoartrite, osteochondral defeitos, ligamento colateral ferimentos ou fraturas., Pode também ocorrer efusão quando existem problemas com os ligamentos cruciformes, ossos ou cartilagem articular. patologias como condromalacia patellae, fracturas e Síndrome de Sinding Larsen Johansson podem partilhar os mesmos sintomas de aumento da dor na flexão do joelho, carregando o joelho, agachando-se e ajoelhando-se.
uma sensação de dar lugar não é exclusivo para danos meniscais, mas também em pacientes uma lesão anterior do ligamento cruzado. O sentimento de instabilidade e bloqueio também é comum com osteochondritis dessecans.,a sensibilidade da linha articular tem sido relatada como o melhor teste comum para lesão meniscal o teste de McMurray é positivo se um toque audível ou um estalo é ouvido na linha articular enquanto flexiona e roda o joelho do paciente. o teste de Appley é realizado com o paciente propenso, em seguida, hiper-flexionando o joelho e girando o planalto tibial nos côndilos femorais.o teste de Steinman é realizado em um paciente supino, trazendo o joelho para a flexão e rotação.o teste da Gee é realizado com a posição do doente., Um resultado positivo é um clique audível e palpável ouvido / sentido sobre a área do rasgo do menisco. Os pés do paciente são virados para fora para detectar uma lágrima no menisco medial, e virados para dentro para detectar uma lágrima no menisco lateral.prova de Tessália. IRM: tem um papel crucial em doentes com lesões combinadas e na avaliação das superfícies meniscais., Achados anormais são classificados de I a IV:
Classe I: Discreta central degeneração – intra-lesão meniscal de aumento de sinal sem conexão com a superfície articular
Categoria II: Grande central de degeneração – uma maior intra-meniscal área de maior intensidade de sinal, novamente sem ligação à superfície articular. Pode ser horizontal ou linear em orientação
grau III: laceração Meniscal – aumento da intensidade do sinal intra-meniscal com ruptura do contorno da superfície articular., A presença de lágrimas na área vermelha versus as áreas brancas do menisco é crucial, uma vez que o prognóstico positivo a longo prazo para a reparação de lágrimas é apenas bom dentro das áreas vermelhas vascularizadas.,niscal Ferramenta de Avaliação (WOMET)
a Gestão Médica
Indicação para cirurgia
Esta decisão é baseada em vários fatores, tais como idade, co-morbidades, a conformidade, a lágrima de características (localização do rasgo, idade e padrão de lágrima) e se a lágrima é estável ou instável., Onde o rasgão é considerado uma cirurgia instável é necessário. as lágrimas degenerativas ou não degenerativas assintomáticas ou estáveis são tratadas não cirurgicamente. mas tratada cirurgicamente em casos sintomáticos. Tem então que ser determinado se uma reparação meniscal ou uma meniscectomia é apropriada. Onde nenhum dos tratamentos cirúrgicos normais são meniscectomia total apropriada é a opção., Os factores considerados são:
- a avaliação clínica lesões relacionadas com
- o tipo exacto, a localização e a extensão da laceração meniscal
Se for realizada uma reparação meniscal com a reconstrução concomitante da LCA, a taxa de sucesso foi elevada em vários estudos Tenuta JJ e outros., também descobriu que a largura da jante é um fator importante, uma vez que nenhuma reparação com uma largura superior a 4 mm curado
pequenas lágrimas meniscais degenerativas são frequentemente tratadas de forma conservadora com descanso, AINEs, reduzindo a carga suportando a articulação através da modificação da Atividade e tratando com a terapia física. Quando uma abordagem não cirúrgica é feita é essencial que um bom nível de força é alcançado e mantido na perna afetada e atividades que exigem pivotantes ou mudanças repentinas de direção são evitadas., Se o rasgão é grande, em uma região vascularizada baixa ou se a gestão conservadora não consegue aliviar a dor associada e disfunção articular, então a cirurgia é o próximo passo . duas pequenas incisões são feitas na região anterior do joelho abaixo da patela. Uma câmera é inserida através de uma das incisões para que o cirurgião possa ver o interior da articulação do joelho em um monitor. A outra incisão é usada para colocar uma ferramenta na articulação que irá cortar e remover a peça rasgada da cartilagem., Enquanto a câmera está dentro da articulação, o cirurgião usa esta oportunidade para examinar o resto do joelho para se certificar de que é saudável de outra forma. a estimulação eléctrica Neuromuscular (NMES) provoca a contracção muscular através da aplicação de corrente transcutânea aos ramos terminais do motoneuron. Em indivíduos com osteoartrite do joelho, NMES pode aumentar a força dos quadriceps e melhorar o desempenho funcional, e tem sido encontrado para ser tão eficaz como a terapia do exercício. NMES também tem um efeito benéfico na massa muscular., Outros benefícios da terapêutica são a redução da atrofia muscular pós-operatória com exercício de pré-reabilitação (LOE 3B)
fatores de risco pré-operatório
meniscectomia é um procedimento seguro mesmo em pacientes mais velhos. No entanto, independentemente da idade, os doentes com uma maior Co-morbilidade e os que têm antecedentes de tabagismo apresentam um risco acrescido de acontecimentos adversos e/ou readmissão após o procedimento., (LOE 4)
pós-operatório
após o protocolo de reabilitação de meniscectomia pode ser agressivo, porque as estruturas anatómicas das articulações do joelho não devem ser excessivamente protegidas durante a fase de cicatrização. O tratamento reabilitativo consiste em terapia de ultra-som, massagem de fricção, mobilização articular, aumento de bezerros, steps-ups, exercício extensor e ciclismo. (LOE 5) o tratamento debaixo de água não pode começar até que as feridas estejam devidamente fechadas, a fim de evitar um risco aumentado de infecção.,na primeira semana após a cirurgia, o tratamento de reabilitação consiste num Carregamento progressivo de muletas. Os objetivos iniciais após a cirurgia são: controle da dor e inchaço, a faixa máxima de movimento do joelho (ROM) e um suporte de peso completo andando. Não há limitação de carga, com o Suporte de peso sendo tolerado pelo paciente.
nas 3 semanas seguintes, o objectivo é normalizar a marcha e aumentar a ROM do joelho, liderada pela tolerância do doente. Intensos exercícios de fortalecimento muscular, proprioceptivo e equilíbrio são realizados por volta da terceira semana.,
O Regresso ao desporto / actividades só é recomendado quando a força muscular dos quadriceps é de pelo menos 80% do membro contralateral. O desporto de nível competitivo não é, no entanto, recomendado até que a força muscular no membro afectado seja de pelo menos 90%.,a reabilitação pode ser dividida em 3 fases
• Fase 1: A fase aguda (1-10 dias Pós-op)
os objectivos são diminuir a inflamação, restaurar a gama de movimentos e a reeducação neuromuscular dos quadriceps. Os exercícios recomendados na primeira fase são: quadricep de arco longo, quadricep de arco curto, caracóis de tendão (exercícios em cadeia aberta), ciclismo e prensas de pernas (exercícios em cadeia fechada).,
• Fase 2: a fase subaguda (10 dias-4 semanas após a operação)
os objectivos são restaurar a força muscular e a resistência, restabelecer a ROM total e livre de dor, um regresso gradual às actividades funcionais e minimizar os desvios normais da marcha. Exercícios mais concêntricos / excêntricos para o quadril e o joelho devem ser adicionados aos exercícios de cadeia aberta da fase 1. Os exercícios de cadeia fechada na fase 2 poderiam ser resistidos à Extensão terminal do joelho, squats parciais (não completos), progressões para cima/para baixo, aumento do dedo do pé, treinamento funcional e de agilidade.,
• Fase 3: a fase de actividade avançada (4-7 semanas pós-op)
os objectivos da fase final são aumentar a força muscular e a resistência, manter a ROM completa e um regresso ao desporto ou actividades funcionais completas. Esta fase é baseada na progressão para uma postura dinâmica de perna única, Pliometria, corrida e treinamento específico esportivo.
Rehabilitation Overview
- controle a dor, inchaço e inflamação usando: crioterapia, analgésico, AINEs. (LOE 4) à medida que a reabilitação progride, o uso continuado das modalidades pode ser necessário para controlar a dor residual e o inchaço., (LOE 1A)
- restaurar a amplitude de movimento usando exercícios dentro dos limites especificados pelo cirurgião (LOE 4) Se uma reparação meniscal foi realizada, flexão extrema e rotação deve ser limitada até que a ferida no menisco tenha sarado (8 a 12 semanas).restaurar a função muscular usando exercícios de reforço direccionados para os quadriceps, tendão, Anca. Exemplos: (LOE 4, LOE 3A) reforço em torno do joelho é crucial, mas também é necessário restabelecer a estabilidade proximal e a força se o Suporte de peso foi restringido pré ou pós-operatório.,a flexibilidade também deve ser incluída no programa de readaptação da coordenação neuromuscular e reeducação proprioceptiva.,t desconforto
- o Passivo e o ativo ROM exercícios começam imediatamente pós-operatório, em combinação com exercícios de fortalecimento do quadríceps
- Voltar para avd’s, geralmente em 4-6 semanas, desde completo ROM foi restaurado
- os Atletas podem voltar para atividades esportivas, quando o normal músculo quadríceps força recuperou-se e ativo ROM é total e livre de dor
- EMG-B (eletromiografia-biofeedback) é um tratamento eficaz na melhoria da força muscular do quadríceps após artroscópica meniscectomy cirurgia (LOE 3A)
a Evidência Chave
Raine Sivhonen et al.,, um protocolo para um ensaio aleatorizado, controlado por cirurgia com placebo sobre a eficácia da meniscectomia parcial artroscópica em doentes com lesões meniscais degenerativas com um novo desenho do estudo “RCT dentro de uma coorte”.”, CMAJ, 2014 Oct 7; 186(14): 1057-1064.
Resources
Brindle T, Nyland J, Johnson DL. The meniscus: review of basic principles with application to surgery and rehabilitation. Comboio J Athl. 2001;36(2):160-169. Dias, Josilainne Marcelino, et al., “The effectiveness of postoperative physical therapy treatment in patients who have subjected artroscopic partial meniscectomy: systematic review with meta-analysis.”journal of orthopaedic & sports physical therapy 43.8 (2013): 560-576. (LOE 1A)
van De Graaf, Victor A., et al. “Arthroscopic partial meniscectomy or conservative treatment for nonobstructive meniscal tears: a systematic review and meta-analysis of randomized controlled trials.”Arthroscopy 32.9 (2016): 1855-1865., (LOE 1A)
conclusão Clínica
reabilitação é restaurar a função do doente com base nas necessidades individuais., É importante considerar:
- tipo de procedimento cirúrgico
- o pós-cirúrgico protocolo determinado pelo cirurgião
- que menisco foi reparado
- tipo de meniscal lágrima
- pré-operatório de joelho estado (incluindo o tempo entre a lesão e a cirurgia)
- diminuição da amplitude de movimento ou força
- a idade do paciente
- a presença de conviver joelho patologia (particularmente frouxidão ligamentar ou degeneração da cartilagem articular)
- o funcional do paciente e/ou atlético expectativas e motivações
- 1.0 1.1 1.,2 1.3 McKeon B, Bono J, Richmond J, editors. Artroscopia do joelho. London: Springer, 2009. 2. 0 2.1 2.2 2.3 Atkinson HDE, Laver JM, Sharp E. Fisioterapia e reabilitação após cirurgia do joelho aos tecidos moles. Trauma Ortopédico. 2010;24(2):129-138. Logerstedt DS, et al. Dor no joelho e deficiências de mobilidade: lesões meniscais e articulares nas cartilagens. Orthop Sports Phys Ther. 2010;40(9):597 Baker BE, Peckham AC, Pupparo F, Sanborn JC. Revisão da lesão meniscal e esportes associados. Hede a, Jensen DB, Blyme P, Sonne-Holm S., Epidemiologia de lesões meniscais no joelho. 1.215 operações abertas em Copenhaga 1982-1984. Acta Orthop Scand. 1990. Majewski M, Habelt S, Klaus Steinbruck. Epidemiologia de lesões atléticas no joelho: um estudo de 10 anos. Joelho. 2006;13(3):184–188.
- Martel-Pelletier J, Pelletier JP, Abrão F, Raynauld JP, Cicuttini F, Jones G, Meniscal lágrima como um osteoartrite fator de risco em grande medida de não-osteoartríticas coorte: estudo transversal
- Barbara A. M. Snoeker, 1, Eric W. P. Bakker, 1, Cornelia A. T., Kegel, 2, Cees Lucas, 1,Fatores de Risco para lesões meniscais: Uma Revisão Sistemática, Incluindo a Meta-análise, Journal of Orthopaedic & Esportes de fisioterapia, 2013 Volume:43 Assunto:6 de Páginas:352-367,
- Igreja S, Keating J, Reconstrução do ligamento cruzado anterior: o tempo de cirurgia e a incidência de lesões meniscais e mudança degenerativa, J Bone Joint Surg Ir. 2005 Dec; 87 (12): 1639-1642. Meserve BB, Cleland JA, Boucher TR. Uma meta-análise a examinar utilidades de testes clínicos para avaliar lesões meniscais. Clin Rehabil.2008;22:143-161., Konan s, Raian F, Sami F, Haddad, os testes de diagnóstico físico detectam com precisão lágrimas meniscais? O Surg Do Joelho Tem Arthroscopia Traumática. Jul; 17(7): 806-811
- 12.0 12.1 12.2 12.3 12.4 12.5 12.6 12.7 12.8 12.9 Teller P, Konig H, Weber U, Hertel P. MRI atlas of Ortopedia and traumatology of the knee. London: Springer, 2003. tecnologia. Steinman I Sign Test (CR). Disponível a partir de:
- Rtecnologias. Teste de GEE (CR). Disponível a partir de:http://www.youtube.com/watch?v=BVXDEAYPYCg
- Karen K. Briggs, Mininder S. Kocher, William G., Rodkey J, Steadman R, Reliability, validity, and responsivity of the Lysholm knee score and Tegner activity scale for patients with meniscal injury of the knee, J Bone Joint Surg Am. 2006 Apr; 88(4): 698-705
- Sherif A. Ghazaly, Amr A. Abdul Rahman, Ahmed H. Yusry, Mahmoud M. Fathalla, Artroscópica parcial meniscectomy é superior à reabilitação física na gestão de sintomático instável lesões meniscais, Internacional de Ortopedia, 2015, Volume 39, Número 4, Página 769
- Simon C et al. Treatment of meniscal tears: An evidence based approach., World Journal of Orthopedia. Juli 2014. 5 (3): 233-241
- DeHaven Ke. Factores de decisão no tratamento de lesões no menisco. Clinical Orthopedia & Related Research 1990; (252) 49-54
- Jensen NC, Riis J, Robersten K, et al. Reparação artroscópica da ruptura do menisco: um a 6, 3 anos de seguimento. Artroscopia 1994; 10 (2): 211-214 Tenuta JJ, Arciera RA. Avaliação artroscópica das reparações meniscais. Factores que afectam a cicatrização. Am J Sports Med 1994; 22 (6): 797-802 Cannon WD, Jr., Vittori JM., A incidência de cicatrização em reparações meniscais artroscópicas em ligamentos cruzados anteriores-joelhos reconstruídos versus joelhos estáveis. Am J Sports Med 1992; 20 (2) 176-181. Walter RP, Dhadwal AS, Schranz P, Mandalia V. O resultado de reparo meniscal com relação à anterior reconstrução do ligamento cruzado anterior. Knee 21 (6), 1156-1159. 2014 set 23
- Tenuta JJ, Arciera RA. Avaliação artroscópica das reparações meniscais. Factores que afectam a cicatrização. Am J Sports Med 1994; 22 (6): 797-802 MESSNER K, GAO J. The menisci of the knee joint. Características anatómicas e funcionais e uma justificação para o tratamento clínico. Journal of Anatomy. 1998; 193(Pt 2):161-178. Raymond J wall et al.”Effects of preoperative neuromuscular electrical stimulation on quadriceps strength and functional recovery in total knee artroplasty. Um estudo-piloto” BMC:perturbações músculo-esqueléticas 2010 11: 119
- 27.,0 27.1 Frizziero A, Ferrari R, Giannotti E, Ferroni C, Poli P, Masiero S. The meniscus tear: state of the art of rehabilitation protocols related to surgical procedures. Músculos, ligamentos e tendões diário. 2012;2(4):295-301. 28.0 28.1 Thomson LC, Handoll HH, Cunningham A, Shaw PC. Programas e intervenções de fisioterapeuta para reabilitação do ligamento cruzado anterior, ligamento colateral medial e lesões meniscais do joelho em adultos. Cochrane Database Syst Rev. 2002; (2): CD001354. MegaElectronicsLtd., Reabilitação de Biofeedback após reconstrução da ACL (biofeedback emocional). Disponível em:http://www.youtube.com/watch?v=MQYo8B8wKWc
- Kohn D, Aagaard H, Verdonk R, Dienst M, Seil R. acompanhamento pós-operatório e reabilitação após a substituição do meniscus. Scand J Med Sci Sports. 1999;9(3):177-80.fckLR
Konan S, Raian F, Haddad FS. Os testes de diagnóstico físico detectam lágrimas meniscais com precisão?, Knee Surg Sports Traumatol Arthosco, Knee Surg Sports Traumatol Arthrosc., 2009 Jul; 17 (7):806-11
Deixe uma resposta