
subscrever
Clique aqui para gerenciar alertas de E-mail
De Volta ao Healio
Back to Healio
relativamente frequentemente estaremos avaliando um IOL na clínica e seremos atingidos por algum grau de opacificação da lente ou da cápsula. Mais comumente, o que estamos vendo é opacificação capsular posterior, um problema pós-operatório que todos os optometristas estão familiarizados.
dito isto, opacificação capsular posterior (PCO) está longe de ser a única coisa a comprometer a óptica do aparelho IOL-capsular, e é realmente uma das únicas fontes facilmente tratáveis de Compromisso aqui., Infelizmente, a maioria destas outras fontes de óptica reduzida não são familiares para a prática ODs e pode ser ignorado, confundido com PCO ou apenas apresentar uma fonte de confusão.
história de PCO
Em Primeiro Lugar, como uma introdução, vamos falar sobre PCO. Na gênese da cirurgia moderna da catarata como a cápsula foi reciclada pela primeira vez para apoiar o IOL ao invés de apenas ser removida, o PCO – que é uma migração e proliferação de epitélio residual da lente equatorial não removido no momento da cirurgia da catarata – foi considerado uma consequência quase universal, inevitável da operação., Não foi até a introdução de um dos primeiros IOLs modernos, o acrysof MA60BM (Alcon) de borda quadrada, que as taxas de PCO visivelmente caiu. Eventualmente, esta queda foi corretamente atribuída a um benefício não intencional das lentes novo design de borda quadrada. Esta borda quadrada ” bit ” mais firmemente na cápsula da lente e, portanto, apresentou uma barreira física mais robusta para a migração epitelial da lente e subsequente desenvolvimento PCO do que os projetos de borda redonda da geração anterior.,
deste ponto em diante, todos os Ióis modernos amplamente utilizados foram projetados com uma borda quadrada para capturar este benefício (à custa provável de aumento de disfotopsias). Embora as taxas de PCO sejam mais baixas com Ióis modernos do que eram anteriormente, continua a ser a complicação tardia mais comum da cirurgia de catarata com até 50% dos pacientes necessitando de uma Capsulotomia YAG em 5 anos pós-operatório (Boulton et al.).
Uma variante interessante sobre este tema de PCO que se desenvolve tarde após a cirurgia são casos em que aparentemente aparece no dia após a cirurgia., Como é possível que estejamos recebendo migração epitelial de lente e proliferação logo após a cirurgia? A resposta, é claro, é que não estamos vendo PCO no sentido tradicional, ao contrário, estamos olhando para catarata residual que está preso na cápsula. Durante a cirurgia, depois que o material da lente é removido da cápsula, certas Cataratas – posterior subcapsular e posterior polar em particular – podem deixar para trás uma placa residual na cápsula posterior. Neste ponto, o cirurgião será confrontado com a opção de tentar polir esta opacidade residual da cápsula., embora seja simples dizer, “o cirurgião vai polir a cápsula”, o processo real é mais de um ato de equilibração de alto fio. Se o cirurgião for bem sucedido no polimento, a óptica do aparelho IOL-cápsula é intocável. No entanto, se eles polonês de forma muito agressiva (de um limite, que é exclusivo para cada cápsula), eles podem ruptura da cápsula posterior e, em seguida, são confrontados com todas as dores de cabeça que ir junto com isso (aumento do risco de cystoid edema macular, descolamentos de retina, infecção, vitreal migração e diminuição da estabilidade a longo prazo do IOL)., Tal como o PCO de início tardio mais típico, o PCO pós-operatório precoce é facilmente tratado com um laser YAG, que sabemos ser um procedimento muito seguro e eficaz, em contraste com o polimento agressivo intra-operatório de uma cápsula de lente. Em geral, é aconselhável esperar alguns meses para permitir que a cápsula e o IOL para fibrose. Então, em muitos casos, o cirurgião vai polir essas placas residuais em um grau, mas se a placa não é susceptível de remoção com pressão suave, o cirurgião às vezes ficará satisfeito em deixar isso para ser Seguro YAG’DED ao longo da estrada., mais uma vez, isto é fácil para nós, como oftalmologistas, mas é mais difícil para o doente não instruído aceitar quando lhe é dito um dia ou uma semana após a cirurgia que vai precisar de um laser YAG para remover a catarata residual. Para evitar este desapontamento, é sempre sensato enfatizar aos pacientes com cataratas subcapsulares posteriores significativas ou Cataratas polares posteriores que eles estão em maior risco de precisar de um laser YAG alguns meses após a cirurgia. Descobrimos que a decepção deste passo é quase sempre evitável com educação pré-operatória apropriada.,
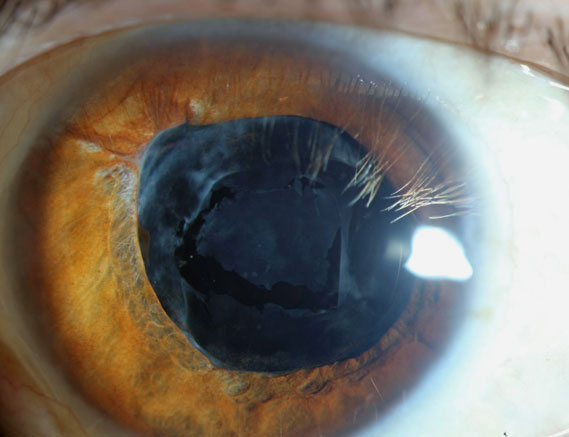
estrias capsulares
embora o PCO seja muito comum após a cirurgia moderna às Cataratas, é provável que seja apenas a segunda irregularidade mais comum do aparelho da cápsula IOL. A questão mais comum aqui é provavelmente o que é chamado de estrias capsulares ou linhas de tensão capsulares, que são simplesmente linhas afiadas que correm através da cápsula posterior., Um grupo estima que, no exame pós-operatório de 1 mês, entre 30% e 60% dos pacientes têm estrias capsulares, com as mais comumente usadas ferramentas modernas, o AMO Tecnis e Alcon Acrisof (Nagata et al.).
a origem destas rugas é interessante se por nenhuma outra razão do que ilustra uma causa mecânica muito intuitiva e efeito da cirurgia da catarata. A direção destas rugas é sempre aproximadamente paralela à direção do háptico do IOL., Os hápticos esticam a cápsula na direcção em que correm, ou seja, os hápticos orientados verticalmente esticam a cápsula verticalmente. No entanto, não há contra-tensão no meridiano oposto, de modo que cápsulas redundantes se encaixam ao longo do Meridiano alongado. No caso de nossos haptics verticalmente orientados, isso resulta em cápsulas redundantes que se encaixam nestas linhas verticais. felizmente, na maioria dos casos, os doentes são assintomáticos destas perturbações., Mas assim que eles dizem, “cada fonte de luz tem linhas que passam por ela nesta direção”, e eles levantam o braço para mostrar a orientação dessas luzes, você sabe que o paciente tem estrias capsulares e você também sabe que as estrias serão orientadas perpendicularmente à sua percepção da luz. A razão para este sintoma específico é que estas estrias causarão ocasionalmente um fenômeno Maddox-Rod, isto é, um splaying perpendicular da luz em relação às estrias. Em muitos casos este sintoma desaparece ao longo dos primeiros meses, mas nos casos em que persiste, uma Capsulotomia YAG é uma solução fácil.,síndrome de distensão Capsular de saco
uma anormalidade pós-operatória menos comum da cápsula posterior que ocorre mais tipicamente no início do pós-operatório (embora casos de início tardio também sejam possíveis) e às vezes negligenciada na clínica é chamada síndrome de distensão capsular de saco (CBDS) ou síndrome de bloco capsular. Esta entidade é um termo de guarda-chuva para qualquer caso em que o fluido – seja viscoelástico cirúrgico ou aquoso – se torna isolado no espaço entre a cápsula posterior e a óptica posterior do IOL., Embora a composição precisa do eventual fluido seja variável, pensa-se que o viscoelástico retido neste espaço é o evento de semeadura.
é muito comum ver algum líquido neste espaço no dia após a cirurgia da catarata. No entanto, durante a primeira semana, em quase todos os casos a cápsula contrai em torno do IOL, e o espaço colapsa. Nos casos em que este fluido está estagnado, e o espaço não colapsa, torna-se turvo e nublado e pode imitar a aparência e impacto óptico do PCO típico. A pista aqui no exame é que a espessura deste fluido é muitas vezes a de PCO., Diferenciar essas duas entidades é, em última análise, sem importância além de apenas se esforçar para ser correto em nossa avaliação como o tratamento, YAG capsulotomia posterior, e resposta ao tratamento é o mesmo que com PCO.
uma segunda variante do CBDS ocorre quando o fluido é continuamente introduzido neste espaço sem sair, resultando em uma expansão dramática do espaço. A fonte exata deste fluido não é clara, mas gradientes osmóticos desequilibrados são suspeitos, e o resultado é muitas vezes uma mudança miópica como o IOL é conduzido anteriormente, aumentando seu poder efetivo., Subseqüentemente, uma redução na acuidade não corrigida e ocasionalmente elevada pio ocorrerá como este deslocamento anterior do IOL pode fazer com que a íris a ser empurrada para o ângulo. Mais uma vez, a resposta à Capsulotomia YAG é definitiva, embora estes casos sejam um pouco mais difíceis de diagnosticar, como a cápsula posterior é empurrada para longe no vítreo anterior, dando a ilusão de uma cápsula totalmente clara sobre a avaliação superficial do IOL. No entanto, se você olhar mais adiante para o vítreo anterior com visualização direta (i.e.,, não usando uma lente de condensação) a cápsula posterior inclinada será encontrada, e o diagnóstico é claro.
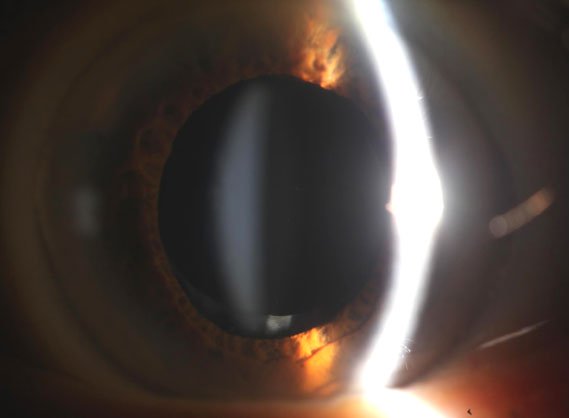
fimose Capsular
fimose Capsular é outra irregularidade comum na cápsula do cristalino, mas é um termo que, infelizmente, não é familiar para muitos ODs. A fimose Capsular é provavelmente causada por um mecanismo semelhante ao PCO, ou seja, migração e proliferação de células epiteliais residuais do cristalino, que, neste caso, causam contração anular e fibrose da capsulorrexia anterior., Esta condição tende a se desenvolver meses e anos após a extração da catarata e pode ser visto em exame dilatado como muito proeminente sem ser visualmente significativo. Uma vez que a contração ocorre dentro da zona da pupila não contaminada, no entanto, os sintomas visuais se desenvolvem.
O tratamento aqui também é realizado com um YAG, mas a resposta ao laser é bastante diferente do que quando é aplicado à cápsula posterior., A cápsula posterior desenvolve uma espécie de tensão esticada à medida que os fibroses em torno do IOL, e esta tensão causa um recuo direcionado periférico da cápsula para fora do eixo visual quando YAG é aplicado. A cápsula anterior é aberta centralmente e, portanto, não é “on-stretch” desta forma. Assim, enquanto tiros de YAG aplicados radialmente podem fazer com que a área fimótica aumente ligeiramente, as aberturas alcançadas aqui são geralmente mais modestas do que aquelas para PCO., Dito isto, um benefício adicional do YAG anterior para a fimose, apesar de suas limitações, é que ele pode evitar uma maior constrição central da cápsula.além disso, a eficácia reduzida do YAG com fimose anterior é espelhada com todas as outras aplicações capsulares não -osterior do laser no aparelho da cápsula IOL. Depósitos de ” pulverização “que podem ser inflamatórios calcific ou iatrogénicas ou fibróticas” pseudo-cápsulas ” anteriores recorrentes com o laser de YAG é muitas vezes desnecessário, uma vez que estes raramente reduzem a visão., Além disso, nos casos em que o fazem, o YAG é frequentemente apenas parcialmente bem sucedido na sua remoção e é muito mais provável que resulte na corrosão do IOL do que com o PCO. No entanto, apesar de suas limitações, nos casos de depósitos que estão causando uma redução significativa na visão, YAG é muitas vezes o primeiro passo tentada, porque as únicas outras opções são totalmente opções cirúrgicas, mas o paciente deve ser cuidadosamente instruídos sobre o potencial de o tratamento falhar.

embora a maioria das anormalidades capsulares pós-operatórias sejam PCO na natureza, muitas não são, e sua diferenciação é essencial para o aconselhamento adequado do paciente sobre prognóstico, como a resposta ao YAG é variável entre as causas. Para os nossos residentes de optometria, cuja luta para às vezes diferenciar essas entidades provavelmente aproxima a luta que muitos ODs comunitários têm ao examinar o aparelho IOL-capsule, muitas vezes enfatizamos a importância de levar tempo para avaliar todos os componentes deste aparelho como as entidades separadas que são., Os capsulorrhexis anteriores devem ser visualizados, e movendo-se para além disso com um ângulo largo na lâmpada de fenda você vai encontrar a óptica do IOL. Empurrar mais para dentro do olho permite a visualização direta da cápsula posterior; e, claro, para fazer tudo isso, você deve dilatar o olho, então não se esqueça deste simples, mas às vezes negligenciado, passo na avaliação da cápsula IOL., Pensar sobre essas estruturas distintas como camadas (ao invés de tudo uma coisa) e tentar diferenciar a camada com que você está lidando pode ajudar com o diagnóstico correto, a educação do paciente e o encaminhamento apropriado de volta para o centro cirúrgico, e isso faz com que você como a OD referente olhar bem!

Boulton m, Saxby LA. Catarata secundária. In: Yanoff M and Duker JS eds. Ofthalmology, 4th ed. St Louis: Werner; 2014: 348-407.Nagata M, et al. Rugas posteriores da cápsula após a cirurgia da catarata., Presented at: European Society of Cataract and Refractive Surgeons Congress; London; Sept. 13-17, 2014.
Leia mais sobre:
subscrever
Clique aqui para gerenciar alertas de E-mail
De Volta ao Healio
Back to Healio
Deixe uma resposta