Bakgrund
Insulin är ett hormon som reglerar mängden glukos (socker) i blodet och krävs för att kroppen ska fungera normalt. Insulin produceras av celler i bukspottkörteln, som kallas Langerhans öar. Dessa celler släpper kontinuerligt en liten mängd insulin i kroppen, men de släpper ut hormonets ökningar som svar på en ökning av blodsockernivån.,
vissa celler i kroppen förändrar maten som intas i energi, eller blodglukos, som celler kan använda. Varje gång en person äter stiger blodsockret. Förhöjt blodsocker utlöser cellerna i Langerhans öar för att frigöra den nödvändiga mängden insulin. Insulin tillåter att blodglukosen transporteras från blodet till cellerna. Celler har en yttre vägg, kallad ett membran, som styr vad som kommer in och lämnar cellen. Forskare vet ännu inte exakt hur insulin fungerar, men de vet att insulin binder till receptorer på cellens membran., Detta aktiverar en uppsättning transportmolekyler så att glukos och proteiner kan komma in i cellen. Cellerna kan sedan använda glukos som energi för att utföra sina funktioner. Efter att ha transporterats in i cellen återgår blodglukosnivån till normal inom några timmar.
utan insulin bygger blodglukosen upp i blodet och cellerna svälter av sin energikälla. Några av de symtom som kan uppstå är trötthet, konstanta infektioner, suddig ögonsyn, domningar, stickningar i händer eller ben, ökad törst och saktad läkning av blåmärken eller skärningar., Cellerna börjar använda fett, energikällan som lagras för nödsituationer. När detta händer för länge en tid producerar kroppen ketoner, kemikalier som produceras av levern. Ketoner kan förgifta och döda celler om de bygger upp i kroppen under en längre tid. Detta kan leda till allvarlig sjukdom och koma.
personer som inte producerar den nödvändiga mängden insulin har diabetes. Det finns två allmänna typer av diabetes. Den allvarligaste typen, känd som typ i eller juvenil diabetes, är när kroppen inte producerar något insulin., Typ i diabetiker injicerar vanligtvis sig med olika typer av insulin tre till fyra gånger dagligen. Doseringen tas baserat på personens blodglukosavläsning, tagen från en glukosmätare. Typ II diabetiker producerar lite insulin, men det är antingen inte tillräckligt eller deras celler svarar normalt inte på insulin. Detta sker vanligtvis hos överviktiga eller medelålders och äldre människor. Typ II diabetiker behöver inte nödvändigtvis ta insulin, men de kan injicera insulin en eller två gånger om dagen.,
det finns fyra huvudtyper av insulin som tillverkas baserat på hur snart insulinet börjar fungera, när det toppar och hur länge det varar i kroppen. Enligt American Diabetes Association når snabbverkande insulin blodet inom 15 minuter, toppar vid 30-90 minuter och kan vara fem timmar. Kortverkande insulin når blodet inom 30 minuter, det toppar ungefär två till fyra timmar senare och stannar i blodet i fyra till åtta timmar., Mellanverkande insulin når blodet två till sex timmar efter injektion, toppar fyra till 14 timmar senare och kan vara i blodet i 14-20 timmar. Och långverkande insulin tar sex till 14 timmar att börja arbeta, det har en liten topp strax efter och stannar i blodet i 20-24 timmar. Diabetiker har alla olika svar på och behov av insulin så det finns ingen typ som fungerar bäst för alla. Vissa insulin säljs med två av typerna blandade i en flaska.,
Historik
om kroppen inte producerar något eller tillräckligt med insulin måste folk ta en tillverkad version av den. Den huvudsakliga användningen av att producera insulin är för diabetiker som inte gör tillräckligt eller något insulin naturligt.
innan forskare upptäckte hur man producerar insulin, hade människor som led av typ i-diabetes ingen chans till ett hälsosamt liv. Sedan 1921 renade kanadensiska forskare Frederick G. Banting och Charles H. bäst framgångsrikt insulin från en hunds bukspottkörtel. Under åren gjorde forskare kontinuerliga förbättringar i att producera insulin., År 1936 fann forskare ett sätt att göra insulin med en långsammare frisättning i blodet. De tillsatte ett protein som finns i fisksperma, protamin, som kroppen bryts ner långsamt. En injektion varade 36 timmar. Ett annat genombrott kom 1950 när forskare producerade en typ av insulin som agerade något snabbare och förblir inte i blodet så länge. På 1970 – talet började forskare försöka producera ett insulin som mer efterliknade hur kroppens naturliga insulin fungerade: släpper ut en liten mängd insulin hela dagen med överskott som uppstår vid måltiderna.,
forskare fortsatte att förbättra insulin men den grundläggande produktionsmetoden var densamma i årtionden. Insulin extraherades från bukspottkörteln hos nötkreatur och grisar och renades. Den kemiska strukturen hos insulin i dessa djur är bara något annorlunda än humant insulin, varför det fungerar så bra i människokroppen. (Även om vissa människor hade negativt immunförsvar eller allergiska reaktioner.) Sedan i början av 1980-talet revolutionerade biotekniken insulinsyntesen. Forskare hade redan avkodat den kemiska strukturen av insulin i mitten av 1950-talet., De bestämde snart den exakta platsen för insulingenen på toppen av kromosom 11. År 1977 hade ett forskarlag skarvat en råttinsulingen till en bakterie som sedan producerade insulin.

1891 föddes Frederick Banting i Alliston, Ontario. Han tog examen 1916 från University of Toronto medical school. Efter Medical Corps service i första Världskriget, Banting blev intresserade av diabetes och studerade sjukdomen vid University of Western Ontario.,
1919 visade Moses Barron, en forskare vid University of Minnesota, blockering av kanalen som förbinder de två stora delarna av bukspottkörteln orsakade skrumpning av en andra celltyp, acinar. Banting trodde att genom att binda av bukspottkörtelkanalen för att förstöra acinarcellerna kunde han bevara hormonet och extrahera det från öceller. Banting föreslog detta till chef för University of Toronto Fysiologi Institutionen, John Macleod., Macleod avvisade Bants förslag, men levererade laboratorieutrymme, 10 hundar och en medicinsk student, Charles Best
som började i maj 1921, Banting och bäst bundet av bukspottskörtelkanaler hos hundar så att acinarcellerna skulle atrofi och sedan avlägsnade pankreaserna för att extrahera vätska från isletceller. Under tiden tog de bort pankreaser från andra hundar för att orsaka diabetes och injicerade sedan islet cellvätskan. I januari 1922 blev 14-årige Leonard Thompson den första människan som framgångsrikt behandlades för diabetes med insulin.
bäst fick sin medicinska examen 1925., Banting insisterade bäst också krediteras, och nästan avvisade sitt Nobelpris eftersom Best inte ingick. Best blev chef för University of Toronto fysiologi avdelning 1929 och chef för universitetets Banting och bästa Institutionen för medicinsk forskning efter Banting död 1941.
på 1980-talet använde forskare genteknik för att tillverka ett humant insulin. I 1982 producerade Eli Lilly Corporation ett humant insulin som blev den första godkända genetiskt konstruerade läkemedelsprodukten., Utan att behöva vara beroende av djur kan forskare producera genetiskt konstruerat insulin i obegränsade leveranser. Det innehöll inte heller någon av de animaliska föroreningarna. Användning av humaninsulin tog också hänsyn till risken för överföring av eventuella djursjukdomar till insulinet. Medan företag fortfarande säljer en liten mängd insulin som produceras från djur-mestadels svin-från 1980-talet och framåt, flyttade insulinanvändarna alltmer till en form av humant insulin som skapats genom rekombinant DNA-teknik., Enligt Eli Lilly Corporation, 2001 95% av insulinanvändarna i de flesta delar av världen tar någon form av humant insulin. Vissa företag har slutat producera djurinsulin helt. Företagen fokuserar på att syntetisera humaninsulin och insulinanaloger, en modifiering av insulinmolekylen på något sätt.
råmaterial
humant insulin odlas i labbet inuti vanliga bakterier. Escherichia coli är överlägset den mest använda typen av bakterie, men jäst används också.
forskare behöver det humana proteinet som producerar insulin., Tillverkare får detta genom en aminosyrasekvenseringsmaskin som syntetiserar DNA. Tillverkare känner till den exakta ordningen av insulins aminosyror (de kvävebaserade molekylerna som stämmer upp för att kompensera proteiner). Det finns 20 vanliga aminosyror. Tillverkare matar in insulins aminosyror, och sekvenseringsmaskinen förbinder aminosyrorna tillsammans. Också nödvändigt att syntetisera insulin är stora tankar för att odla bakterierna, och näringsämnen behövs för att bakterierna ska växa., Flera instrument är nödvändiga för att separera och rena DNA som en centrifug, tillsammans med olika kromatografi och röntgenkristallografi instrument.
tillverkningsprocessen
syntetisering av humant insulin är en biokemisk process i flera steg som beror på grundläggande rekombinanta DNA-tekniker och en förståelse för insulingenen. DNA bär instruktionerna för hur kroppen fungerar och ett litet segment av DNA, insulingenen, koder för proteininsulinet. Tillverkare manipulerar den biologiska föregångaren till insulin så att den växer inuti enkla bakterier., Medan tillverkare har sina egna variationer finns det två grundläggande metoder för att tillverka humant insulin.
arbeta med humant insulin
- 1 insulingenen är ett protein som består av två separata kedjor av aminosyror, en a ovanför en b-kedja, som hålls tillsammans med bindningar. Aminosyror är de grundläggande enheterna som bygger alla proteiner. Insulin En kedja består av 21 aminosyror och B-kedjan har 30.
- 2 innan insulinet blir aktivt produceras insulin först som preproinsulin., Detta är en enda lång proteinkedja med A-och B-kedjorna ännu inte separerade, en sektion i mitten som förbinder kedjorna tillsammans och en signalsekvens i ena änden som berättar proteinet när man ska börja utsöndra utanför cellen. Efter preproinsulin utvecklas kedjan till proinsulin, fortfarande en enda kedja men utan signalsekvensen. Sedan kommer det aktiva proteininsulinet, proteinet utan sektionen som förbinder A-och B-kedjorna. Vid varje steg behöver proteinet specifika enzymer (proteiner som utför kemiska reaktioner) för att producera nästa form av insulin.,
börjar med A och B
- 3 en metod för att tillverka insulin är att odla de två insulinkedjorna separat. Detta kommer att undvika tillverkning av var och en av de specifika enzymer som behövs. Tillverkare behöver de två mini-generna: en som producerar a-kedjan och en för B-kedjan. Eftersom den exakta DNA-sekvensen i varje kedja är känd syntetiserar de varje mini-gens DNA i en aminosyrasekvenseringsmaskin.
- 4 dessa två DNA-molekyler sätts sedan in i plasmider, små cirkulära bitar av DNA som lättare tas upp av värdens DNA.,
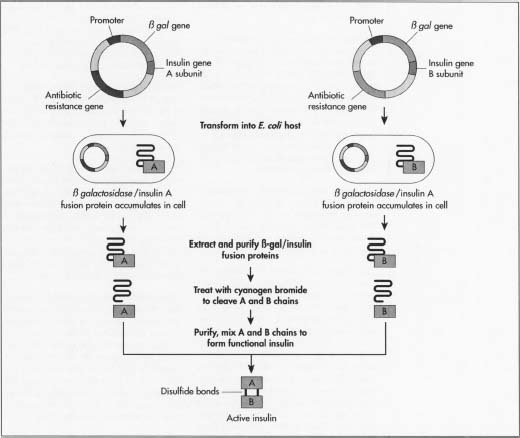
- 5 tillverkare sätter först plasmiderna i en icke-skadlig typ av bakterien E. coli. De sätter in den bredvid lacZ-genen. LacZ kodar för 8-galaktosidas, en gen som ofta används i rekombinant DNA-procedurer eftersom det är lätt att hitta och skära, så att insulinet lätt kan avlägsnas så att det inte går vilse i bakteriens DNA. Bredvid denna gen är aminosyran metionin, som börjar proteinbildningen.
- 6 de rekombinanta, nybildade plasmiderna blandas med bakteriecellerna. Plasmider kommer in i bakterierna i en process som kallas transfektion., Tillverkare kan lägga till cellerna DNA-ligas, ett enzym som fungerar som lim för att hjälpa plasmiden att hålla sig till bakteriens DNA.
- 7 bakterierna som syntetiserar insulinet genomgår sedan en jäsningsprocess. De odlas vid optimala temperaturer i stora tankar i tillverkningsanläggningar. De miljontals bakterierna replikerar ungefär var 20: e minut genom cellmitos, och var och en uttrycker insulingenen.
- 8 efter multiplikation tas cellerna ut ur tankarna och bryts öppna för att extrahera DNA., Ett vanligt sätt detta görs är genom att först tillsätta en blandning av lysozom som smälter det yttre skiktet av cellväggen och sedan tillsätta en tvättmedelsblandning som separerar fettcellmembranet. Bakteriens DNA behandlas sedan med cyanogenbromid, ett reagens som splittrar proteinkedjor vid metioninresterna. Detta skiljer insulinkedjorna från resten av DNA.
- 9 de två kedjorna blandas sedan ihop och sammanfogas av disulfidbindningar genom reduktionsreoxidationsreaktionen. Ett oxidationsmedel (ett material som orsakar oxidation eller överföring av en elektron) tillsätts., Satsen placeras sedan i en centrifug, en mekanisk anordning som snurrar snabbt för att separera cellkomponenter efter storlek och densitet.
- 10 DNA-blandningen renas sedan så att endast insulinkedjorna kvarstår. Tillverkare kan rena blandningen genom flera kromatografi, eller separation, tekniker som utnyttjar skillnader i molekylens laddning, storlek och affinitet till vatten. Förfaranden som används inkluderar en jonbyteskolonn, omvänd fas högpresterande vätskekromatografi och en gelfiltreringskromatografikolonn., Tillverkare kan testa insulin satser för att säkerställa att ingen av bakteriens E. coli proteiner blandas in med insulinet. De använder ett markörprotein som låter dem upptäcka E. coli-DNA. De kan sedan bestämma att reningsprocessen tar bort E. coli-bakterierna.
PROINSULINPROCESS
- 11 från och med 1986 började tillverkarna använda en annan metod för att syntetisera humant insulin. De började med den direkta föregångaren till insulingenen, proinsulin., Många av stegen är desamma som vid framställning av insulin med A-och B-kedjorna, förutom i denna metod syntetiserar aminosyramaskinen proinsulingenenen.
- 12 sekvensen som kodar för proinsulin sätts in i de icke-patogena E. coli-bakterierna. Bakterierna går igenom jäsningsprocessen där den reproducerar och producerar proinsulin. Därefter skarvas förbindelsesekvensen mellan A-och B-kedjorna bort med ett enzym och det resulterande insulinet renas.,
- 13 vid slutet av tillverkningsprocessen tillsätts ingredienser till insulin för att förhindra bakterier och bidra till att upprätthålla en neutral balans mellan syror och baser. Ingredienser tillsätts också till mellanliggande och långverkande insulin för att producera önskad durationstyp av insulin. Detta är den traditionella metoden att producera längre verkande insulin. Tillverkare lägger ingredienser till det renade insulinet som förlänger deras åtgärder, såsom zinkoxid. Dessa tillsatser fördröjer absorptionen i kroppen. Tillsatser varierar mellan olika märken av samma typ av insulin.,
analogt insulin
i mitten av 1990-talet började forskare förbättra hur humant insulin fungerar i kroppen genom att ändra sin aminosyrasekvens och skapa en analog, en kemisk substans som efterliknar ett annat ämne tillräckligt bra för att det lurar cellen. Analoga insulin klumpar sig mindre och sprider sig lättare i blodet, vilket gör att insulinet kan börja arbeta i kroppen minuter efter en injektion. Det finns flera olika analoga insulin. Humulin insulin har inte starka bindningar med annat insulin och absorberas sålunda snabbt., En annan insulinanalog, kallad glargin, ändrar proteinets kemiska struktur för att få den att ha en relativt konstant frisättning över 24 timmar utan uttalade toppar.
i stället för att syntetisera den exakta DNA-sekvensen för insulin syntetiserar tillverkarna en insulingen där sekvensen ändras något. Förändringen orsakar den resulterande
proteiner för att avvärja varandra, vilket orsakar mindre klumpning., Med hjälp av denna förändrade DNA-sekvens liknar tillverkningsprocessen den rekombinanta DNA-processen som beskrivs.
kvalitetskontroll
Efter att ha syntetiserat humant insulin testas insulinets struktur och renhet genom flera olika metoder. Högpresterande vätskekromatografi används för att bestämma om det finns några föroreningar i insulinet. Andra separationstekniker, såsom röntgenkristallografi, gelfiltrering och aminosyrasekvensering, utförs också. Tillverkare testar också flaskans förpackning för att säkerställa att den är förseglad ordentligt.,
tillverkning av humaninsulin måste följa nationella hälsovårdsinstitut för storskalig verksamhet. USA Food and Drug Administration måste godkänna alla tillverkade insulin.
framtiden
framtiden för insulin har många möjligheter. Eftersom insulin först syntetiserades behövde diabetiker regelbundet injicera det flytande insulinet med en spruta direkt i blodet. Detta gör det möjligt för insulinet att komma in i blodet omedelbart. Under många år var det det enda sättet som var känt för att flytta intakt insulin protein i kroppen., På 1990-talet började forskare göra invägar för att syntetisera olika enheter och former av insulin som diabetiker kan använda i ett alternativt läkemedelsleveranssystem.
tillverkare producerar för närvarande flera relativt nya läkemedel. Insulinpennor ser ut som en skrivpenna. En cylinderampull håller insulinet och spetsen är nålen. Användaren ställer in en dos, sätter in nålen i huden och trycker på en knapp för att injicera insulinet. Med injektionspennor finns det inget behov av att använda en injektionsflaska med insulin. Pennorna måste dock sätta i separata spetsar före varje injektion., En annan nackdel är att pennan inte tillåter användare att blanda insulintyper och inte allt insulin finns tillgängligt.
för personer som hatar nålar är en alternativ till pennan jet-injektorn. Liknar pennorna, jet injektorer använder Tryck för att driva en liten ström av insulin genom huden. Dessa enheter används inte lika mycket som pennan, och de kan orsaka blåmärken vid ingångspunkten.
insulinpumpen möjliggör en kontrollerad frisättning i kroppen. Detta är en datoriserad pump, ungefär storleken på en ljudsignal, som diabetiker kan bära på bältet eller i fickan., Pumpen har ett litet flexibelt rör som sätts in strax under ytan av diabetesens hud. Diabetiker sätter pumpen för att leverera en stadig, uppmätt dos insulin hela dagen, vilket ökar mängden strax innan du äter. Detta efterliknar kroppens normala frisättning av insulin. Tillverkare har producerat insulinpumpar sedan 1980-talet men framsteg i slutet av 1990-talet och början av tjugoförsta århundradet har gjort dem allt enklare att använda och mer populära. Forskare undersöker möjligheten till implanterbara insulinpumpar., Diabetiker skulle styra dessa enheter via en extern fjärrkontroll.
forskare undersöker andra alternativ för läkemedelsleverans. Intag av insulin genom piller är en möjlighet. Utmaningen med ätbart insulin är att magsäckens höga sura miljö förstör proteinet innan det kan röra sig in i blodet. Forskare arbetar med att belägga insulin med plast bredden på några mänskliga hår. Täckningarna skulle skydda drogerna från magsyran.,
under 2001 förekommer lovande test på inhalerade insulinanordningar och tillverkare kan börja producera produkterna inom de närmaste åren. Eftersom insulin är ett relativt stort protein tränger det inte in i lungorna. Forskare av inandat insulin arbetar för att skapa insulinpartiklar som är tillräckligt små för att nå den djupa lungan. Partiklarna kan sedan passera in i blodomloppet. Forskare testar flera inhalationsanordningar ungefär som en astmainhalator.
en annan form av aerosolanordning som genomgår test kommer att administrera insulin till den inre kinden., Känd som buckal (kind) insulin, diabetiker kommer att spraya insulinet på insidan av kinden. Det absorberas sedan genom den inre kindväggen.
insulinplåster är ett annat system för läkemedelsleverans under utveckling. Plåster skulle släppa insulin kontinuerligt in i blodomloppet. Användare skulle dra en flik på plåstret för att frigöra mer insulin före måltid. Utmaningen är att hitta ett sätt att få insulin att passera genom huden. Ultraljud är en metod forskare undersöker. Dessa lågfrekventa ljudvågor kan ändra hudens permeabilitet och låta insulin passera.,
annan forskning har potential att avbryta behovet av tillverkare att syntetisera insulin. Forskare arbetar med att skapa cellerna som producerar insulin i laboratoriet. Tanken är att läkare en dag kan ersätta de icke-fungerande bukspottkörtelcellerna med insulinproducerande celler. Ett annat hopp för diabetiker är genterapi. Forskare arbetar med att korrigera insulingenens mutation så att diabetiker skulle kunna producera insulin på egen hand.
M. Rae Nelson
Lämna ett svar