
Abonnieren
Klicken Sie hier, um E-Mail-Benachrichtigungen zu verwalten
Klicken Sie Hier, um zu Verwalten, E-Mail-Benachrichtigungen
Zurück zum Healio
Zurück zu Healio
Relativ häufig beurteilen wir einen IOL in der Klinik und werden von einem gewissen Grad an Trübung der Linse oder der Kapsel getroffen. Am häufigsten sehen wir eine posteriore Kapseltrübung, ein postoperatives Problem, mit dem alle Optiker vertraut sind.
Das heißt, die posteriore Kapseltrübung (PCO) ist bei weitem nicht das einzige, was die Optik des IOL-Kapselapparates beeinträchtigt, und es ist wirklich eine der einzigen leicht behandelbaren Kompromissquellen hier., Leider sind die meisten dieser anderen Quellen reduzierter Optik dem Üben von ODs nicht vertraut und können übersehen, mit PCO verwechselt oder einfach nur eine Quelle der Verwirrung darstellen.
Geschichte von PCO
Lassen Sie uns zunächst als Einführung über PCO sprechen. Bei der Entstehung der modernen Kataraktchirurgie, als die Kapsel zuerst recycelt wurde, um das IOL zu unterstützen, anstatt nur entfernt zu werden, wurde PCO – eine Migration und Proliferation von restlichem Äquatoriallinsenepithel, das zum Zeitpunkt der Kataraktchirurgie nicht entfernt wurde – als fast universelle, unvermeidliche Folge der Operation empfunden., Erst mit der Einführung eines der ersten modernen IOLs, des Squared-Edge Acrysof MA60BM (Alcon), sanken die PCO-Raten merklich. Schließlich wurde dieser Rückgang korrekt auf einen unbeabsichtigten Vorteil des neuen quadratischen Designs der Linsen zurückgeführt. Diese quadratische Kante „biss“ enger in die Linsenkapsel ein und stellte daher eine robustere physikalische Barriere für die Linsenepithelmigration und die anschließende PCO-Entwicklung dar als die Rundkantendesigns der vorherigen Generation.,
Ab diesem Zeitpunkt wurden alle weit verbreiteten modernen IOLs mit einer quadratischen Kante entworfen, um diesen Vorteil zu erfassen (auf wahrscheinliche Kosten erhöhter Dysphotopsien). Obwohl die PCO-Raten bei modernen IOLs niedriger sind als zuvor, bleibt sie bei bis zu 50% der Patienten, die eine YAG-Kapsulotomie nach 5 Jahren postoperativ benötigen, die häufigste Spätkomplikation einer Kataraktoperation (Boulton et al.).
Eine interessante Variante zu diesem Thema der PCO, die sich spät nach der Operation entwickelt, sind Fälle, in denen sie scheinbar am Tag nach der Operation auftritt., Wie kann es möglich sein, dass wir bald nach der Operation eine Linsenepithelmigration bekommen und dies tun? Die Antwort ist natürlich, dass wir PCO nicht im traditionellen Sinne sehen, sondern den Katarakt betrachten, der auf der Kapsel steckt. Während der Operation, nachdem das Linsenmaterial aus der Kapsel entfernt wurde, können bestimmte Katarakte – insbesondere posteriore subkapsuläre und posteriore polare – eine Restplaque auf der hinteren Kapsel hinterlassen. Zu diesem Zeitpunkt hat der Chirurg die Möglichkeit, diese Resttrübung von der Kapsel zu polieren.,
Während es einfach zu sagen ist,“ der Chirurg wird die Kapsel polieren“, ist der eigentliche Prozess eher ein Balanceakt mit hohem Draht. Wenn der Chirurg erfolgreich poliert, ist die Optik des IOL-Kapselapparates makellos. Wenn sie jedoch zu aggressiv reagieren (eine Schwelle, die für jede Kapsel einzigartig ist), können sie die hintere Kapsel reißen und sind dann mit allen damit verbundenen Kopfschmerzen konfrontiert (erhöhtes Risiko für zystoide Makulaödeme, Netzhautablösungen, Infektionen, vitreale Migration und verminderte Langzeitstabilität des IOL)., Wie typischere spät einsetzende PCO kann die frühe Postop-PCO leicht mit einem YAG-Laser behandelt werden, von dem wir wissen, dass sie im Gegensatz zum aggressiven intraoperativen Polieren einer Linsenkapsel ein sehr sicheres und effektives Verfahren darstellt. Im Allgemeinen wird empfohlen, einige Monate zu warten, damit die Kapsel und das IOL Fibrose bilden können. In vielen Fällen poliert der Chirurg diese verbleibenden Plaques bis zu einem gewissen Grad, aber wenn die Plaque nicht mit sanftem Druck entfernt werden kann, ist der Chirurg manchmal zufrieden, dies sicher zu lassen YAG ‚ ed die Straße hinunter.,
Auch dies ist für uns Augenärzte leicht zu verstehen, aber für den ungebildeten Patienten schwieriger zu akzeptieren, wenn ihm ein Tag oder eine Woche nach der Operation mitgeteilt wird, dass er einen YAG-Laser benötigt, um Restkatarakt zu entfernen. Um diese Enttäuschung zu vermeiden, ist es immer ratsam, Patienten mit signifikanten posterioren subkapsulären Katarakten oder posterior-polaren Katarakten zu betonen, dass sie ein erhöhtes Risiko haben, einige Monate nach ihrer Operation einen YAG-Laser zu benötigen. Wir haben festgestellt, dass die Enttäuschung über diesen Schritt bei entsprechender präoperativer Ausbildung fast immer vermeidbar ist.,
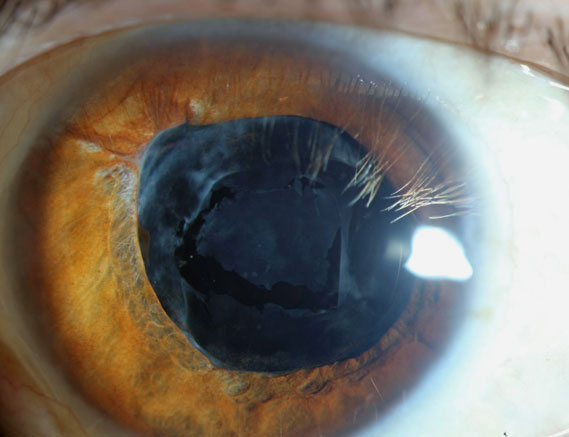
Kapselstriae
Obwohl PCO nach modernen Kataraktoperationen sehr häufig ist, ist es wahrscheinlich nur die zweithäufigste Unregelmäßigkeit des IOL-Kapselapparates. Das häufigste Problem hierbei ist wahrscheinlich das, was als Kapselstriae oder Kapselspannungslinien bezeichnet wird, bei denen es sich einfach um scharfe Linien handelt, die durch die hintere Kapsel verlaufen., Eine Gruppe schätzt, dass bei der 1-monatigen postoperativen Untersuchung zwischen 30% und 60% der Patienten diese Kapselstreifen aufweisen, wobei die am häufigsten verwendeten modernen IOLs, AMO Tecnis und Alcon Acrysof (Nagata et al.).
Die Entstehung dieser Falten ist interessant, wenn sie aus keinem anderen Grund eine sehr intuitive mechanische Ursache und Wirkung einer Kataraktoperation veranschaulichen. Die Richtung dieser Falten ist immer ungefähr parallel zur Richtung der Haptik des IOL., Die Haptika dehnen die Kapsel in die Richtung, in die sie verlaufen.das heißt, vertikal orientierte Haptika dehnen die Kapsel vertikal. Es gibt jedoch keine Gegenspannung im gegenüberliegenden Meridian, so dass sich die Kapsel entlang des gestreckten Meridians bündelt. Bei unserer vertikal ausgerichteten Haptik ergibt sich dadurch redundante Kapsel, die sich in diesen vertikalen Linien bündelt.
Glücklicherweise sind Patienten in den meisten Fällen asymptomatisch für diese Störungen., Aber sobald sie sagen:“ Jede Punktquelle des Lichts hat Linien, die diese Richtung durchlaufen“, und sie heben ihren Arm, um Ihnen die Orientierung dieser Lichter zu zeigen, Sie wissen, dass der Patient eine Kapselstreife hat und Sie wissen auch, dass die Striae senkrecht zu ihrer Lichtwahrnehmung ausgerichtet sind. Der Grund für dieses spezifische Symptom ist, dass diese Striae gelegentlich ein Maddox-Stab-Phänomen verursachen, dh eine senkrechte Lichtspritzung relativ zu den Striae. In vielen Fällen verblasst dieses Symptom in den ersten Monaten, aber in Fällen, in denen es anhält, ist eine YAG-Kapsulotomie eine einfache Lösung.,
Kapselbeuteldehnungssyndrom
Eine weniger häufige postoperative Anomalie der hinteren Kapsel, die am typischsten im frühen postoperativen Verlauf auftritt (obwohl auch sehr spät einsetzende Fälle möglich sind) und in der Klinik manchmal übersehen wird, wird als Kapselbeuteldehnungssyndrom (CBDS) oder Kapselblocksyndrom bezeichnet. Diese Entität ist ein Oberbegriff für jeden Fall, in dem Flüssigkeit – ob chirurgisch viskoelastisch oder wässrig – im Raum zwischen der hinteren Kapsel und der hinteren Optik des IOL sequestriert wird., Obwohl die genaue Zusammensetzung der eventuellen Flüssigkeit variabel ist, wird angenommen, dass das viskoelastische in diesem Raum das Seeding-Ereignis ist.
Es ist sehr üblich, am Tag nach einer Kataraktoperation etwas Flüssigkeit in diesem Raum zu sehen. In der ersten Woche zieht sich die Kapsel jedoch in fast allen Fällen um die IOL zusammen und der Weltraum kollabiert. In Fällen, in denen diese Flüssigkeit stagniert und der Raum nicht zusammenbricht, wird sie trüb und trüb und kann das Aussehen und die optische Wirkung typischer PCO nachahmen. Der Hinweis hier bei der Untersuchung ist, dass die Dicke dieser Flüssigkeit ein Vielfaches der von PCO beträgt., Die Unterscheidung dieser beiden Entitäten ist letztendlich unwichtig, abgesehen davon, dass wir nur danach streben, in unserer Beurteilung korrekt zu sein, da die Behandlung, die YAG posteriore Kapsulotomie und das Ansprechen auf die Behandlung die gleiche ist wie bei PCO.
Eine zweite Variante von CBDS tritt auf, wenn Flüssigkeit kontinuierlich in diesen Raum eingeführt wird, ohne zu verlassen, was zu einer dramatischen Ausdehnung des Raums führt. Die genaue Quelle dieser Flüssigkeit ist nicht klar, aber es werden unausgeglichene osmotische Gradienten vermutet, und das Ergebnis ist oft eine kurzsichtige Verschiebung, da der IOL nach vorne getrieben wird, wodurch seine Wirkleistung erhöht wird., Anschließend tritt eine Verringerung der unkorrigierten Schärfe und gelegentlich ein erhöhter IOP auf, da diese vordere Verschiebung des IOL dazu führen kann, dass die Iris in den Winkel gedrückt wird. Auch hier ist die Reaktion auf die YAG-Kapsulotomie endgültig, obwohl diese Fälle etwas schwieriger zu diagnostizieren sind, da die hintere Kapsel weit in den vorderen Glaskörper getrieben wird, was die Illusion einer völlig klaren Kapsel bei der flüchtigen Bewertung des IOL vermittelt. Wenn Sie jedoch weiter in den vorderen Glaskörper schauen, mit direkter Betrachtung (d.h.,, nicht mit einer kondensierenden Linse) wird die gebeugte hintere Kapsel angetroffen, und die Diagnose ist klar.
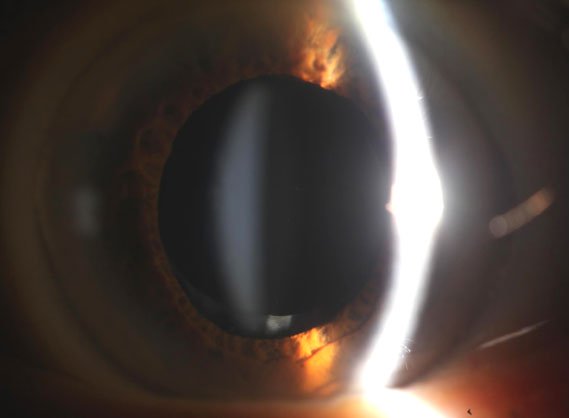
Kapselphimose
Kapselphimose ist eine weitere häufige Unregelmäßigkeit in der Linsenkapsel, aber ein Begriff, der leider vielen ODs unbekannt ist. Die Kapselphimose wird wahrscheinlich durch einen PCO-ähnlichen Mechanismus verursacht, dh durch Migration und Proliferation von verbleibenden Linsenepithelzellen, die in diesem Fall eine ringförmige Kontraktion und Fibrose der vorderen Kapselorrhexis verursachen., Dieser Zustand neigt dazu, Monate und Jahre nach der Kataraktextraktion zu entwickeln und kann bei erweiterten Untersuchungen als sehr auffällig angesehen werden, ohne visuell signifikant zu sein. Sobald die Kontraktion innerhalb der Zone der unverdünnten Pupille auftritt, entwickeln sich jedoch visuelle Symptome.
Die Behandlung wird hier auch mit einem YAG durchgeführt, aber die Reaktion auf den Laser ist ganz anders als bei der Anwendung auf die hintere Kapsel., Die hintere Kapsel entwickelt eine Art gestreckte Spannung, wenn sie um das IOL fibrosiert, und diese Spannung verursacht einen peripher gerichteten Rückstoß der Kapsel aus der Gesichtsachse, wenn YAG angewendet wird. Die vordere Kapsel ist zentral geöffnet und daher auf diese Weise nicht „on-stretch“. Während also radial angewendete YAG-Schüsse dazu führen können, dass sich der phimotische Bereich leicht erweitert, sind die hier erzielten Öffnungen im Allgemeinen bescheidener als die für PCO., Ein zusätzlicher Vorteil von Anterior YAG bei Phimose ist jedoch, dass es trotz seiner Einschränkungen eine weitere zentrale Verengung der Kapsel verhindern kann.
Ferner wird die verminderte Wirksamkeit des YAG mit anteriorer Phimose mit allen anderen nicht-posterioren Kapselanwendungen des Lasers auf den IOL-Kapselapparat gespiegelt. Das“ Abstauben „von Ablagerungen, die mit dem YAG-Laser entzündlich verkalkt oder iatrogen oder fibrotisch rezidivierend anteriore“ Pseudokapseln “ sein können, ist oft unnötig, da diese das Sehvermögen selten reduzieren., Darüber hinaus ist YAG in Fällen, in denen dies der Fall ist, oft nur teilweise erfolgreich bei der Entfernung und führt viel häufiger zu einer Lochfraßung des IOL als bei PCO. Trotz seiner Einschränkungen ist YAG jedoch bei Ablagerungen, die zu einer signifikanten Verringerung des Sehvermögens führen, oft der erste Schritt, da die einzigen anderen Optionen vollständig chirurgische Optionen sind, der Patient jedoch sorgfältig über das Potenzial des Behandlungsfehlers aufgeklärt werden sollte.

Obwohl die meisten postoperativen Kapselanomalien PCO-Natur sind, sind viele nicht, und ihre Differenzierung ist für eine angemessene Patientenberatung zur Prognose unerlässlich, da die Reaktion auf YAG unter den Ursachen variabel ist. Für unsere Optometrie-Bewohner, deren Kampf, diese Entitäten manchmal zu unterscheiden, wahrscheinlich dem Kampf entspricht, den viele Community-ODs bei der Untersuchung des IOL-Capsule-Apparats haben, betonen wir oft, wie wichtig es ist, sich Zeit zu nehmen, um alle Komponenten dieses Apparats als die einzelnen Entitäten zu bewerten, die sie sind., Die vordere Kapsulorrhexis sollte visualisiert werden, und wenn Sie sich darüber hinaus mit einem weiten Winkel auf der Spaltlampe bewegen, werden Sie auf die Optik des IOL stoßen. Wenn Sie weiter in das Auge drücken, können Sie die hintere Kapsel direkt visualisieren.und um all dies zu tun, müssen Sie das Auge erweitern, also vergessen Sie nicht diesen einfachen, aber manchmal übersehenen Schritt bei der Beurteilung der IOL-Kapsel., Wenn Sie über diese verschiedenen Strukturen als Schichten nachdenken (und nicht über alles) und versuchen, die Schicht zu unterscheiden, mit der Sie es zu tun haben, kann dies bei der korrekten Diagnose, Patientenaufklärung und der entsprechenden Überweisung an das chirurgische Zentrum hilfreich sein und Sie als überweisende Schicht gut aussehen lassen!

Boulton M, Saxby LA. Sekundärer Katarakt. In: Yanoff M und Duker JS, Hrsg. Ophthalmologie, 4.Aufl. St Louis: Werner; 2014:348-407.
Nagata M, et al. Posteriore Kapselfalte nach Kataraktoperation., Vorgestellt in: Europäische Gesellschaft der Katarakt-und Refraktiven Chirurgen-Kongress, London, Sept. 13-17, 2014.
Lesen Sie mehr über:
Abonnieren
Klicken Sie hier, um E-Mail-Benachrichtigungen zu verwalten
Klicken Sie Hier, um zu Verwalten, E-Mail-Benachrichtigungen
Zurück zum Healio
Zurück zu Healio
Schreibe einen Kommentar