Ein Osteochondrom ist eine knorpelbedeckte Knochenausscheidung (Exostose), die von der Oberfläche eines Knochens herrührt. Osteochondrome, die die häufigsten Knochentumoren bei Kindern sind, können einzeln oder mehrfach sein und können spontan oder als Folge eines früheren Knochentraumas auftreten. Ein Osteochondrom kann jeden im Knorpel vorgeformten Knochen betreffen., Osteochondrome machen 20-50% der gutartigen Knochentumoren und 9% aller Knochentumoren aus. Die meisten sind asymptomatisch und werden häufig zufällig auf Röntgenbildern diagnostiziert, die aus anderen Gründen erhalten wurden.
Hereditäre Multiple Exostosen (HME), auch Osteochondromatose genannt, sind multiple Osteochondrome. Patienten mit HME können überall von 2 Osteochondromen bis zu Hunderten von ihnen haben. Die meisten solitären Osteochondrome werden übrigens bei Kindern und Jugendlichen entdeckt. Eine schmerzlose Skelettschwellung oder eine langsam wachsende Masse ist die übliche Art der Präsentation., HME führt zu Anomalien wie tastbaren Knochenmassen und Gliedmaßenverkürzungen im ersten oder zweiten Lebensjahrzehnt.
Die häufigste Ursprungsstelle für ein Osteochondrom ist die Metaphyse an knöchernen Stellen von Sehnen – und Bandanhängen. Osteochondrome weisen normalerweise von ihrem Befestigungspunkt auf die Diaphyse hin. Die Metaphyse des betroffenen Röhrenknochens kann erweitert werden. Die langen Röhrenknochen sind am häufigsten betroffen. In langen Knochen befinden sich Osteochondrome typischerweise an der Metaphyse., Die Stellen der Vorliebe umfassen die distale femorale Metaphyse, die proximale humerale Metaphyse, die Tibia und die Fibula.
Die kleinen Knochen der Hände und Füße sind bei etwa 10% der Patienten betroffen. Der Innominatknochen ist an 5% der Patienten beteiligt. Die Wirbelsäule ist weniger häufig beteiligt (2%), kann jedoch zu einer Kompression der Schnur führen. Das Schulterblatt ist bei 1% der Patienten betroffen.
Osteochondrome entstehen seltener aus flachen Knochen als aus langen Knochen. Die Wirbelsäule, das Becken, die Rippen und die Schulterblätter sind die am häufigsten betroffenen Knochen., Ein subunguales Osteochondrom ist selten, aber es ist besonders anfällig für eine schmerzhafte Bursa (nicht sichtbar auf einfachen Röntgenaufnahmen) und Fraktur. Ein Osteochondrom des sesamoiden Knochens des Hallux wurde beschrieben, ist aber äußerst selten. Osteochondrome, die aus dem Becken entstehen, sind gewöhnlich groß und sind typischerweise mit einer Weichteilmasse verbunden, die nach außen oder innen wachsen und benachbarte Strukturen verdrängen kann.
(Siehe Bilder unten.)
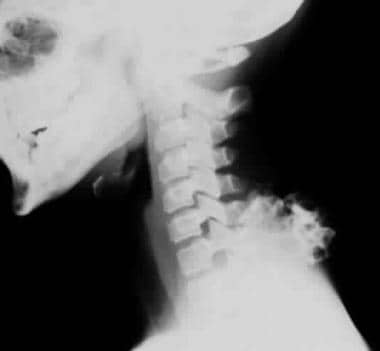 Das Röntgenbild der Halswirbelsäule zeigt ein solitäres Osteochondrom der hinteren Elemente von C6.,
Das Röntgenbild der Halswirbelsäule zeigt ein solitäres Osteochondrom der hinteren Elemente von C6.,  Röntgenaufnahmen beider Hände des 36-jährigen Mannes zeigen mehrere Osteochondrome, an denen die Radien rechte distale Fibula, Metakarpale und Phalangen beteiligt sind. Beachten Sie das große Osteochondrom, an dem die Endphalanx des rechten Zeigefingers beteiligt ist.
Röntgenaufnahmen beider Hände des 36-jährigen Mannes zeigen mehrere Osteochondrome, an denen die Radien rechte distale Fibula, Metakarpale und Phalangen beteiligt sind. Beachten Sie das große Osteochondrom, an dem die Endphalanx des rechten Zeigefingers beteiligt ist. Die wahre Prävalenz solitärer Osteochondrome ist nicht bekannt, da viele asymptomatische Läsionen nicht diagnostiziert werden. Spontane Regression von solitären Läsionen wurde berichtet., Die Mehrheit der Osteochondrome ist als solitäre nichthereditäre Läsionen vorhanden; 15% treten als multiple Läsionen auf, die mit hereditären multiplen Osteochondromen (HME) assoziiert sind.
Hereditäre multiple Exostosen, auch Osteochondromatose genannt, sind eine vererbte, autosomal dominante Erkrankung, bei der mehrere Osteochondrome im gesamten Skelett auftreten. John Hunter war der erste, der HME kommentierte und in seinen Vorlesungen über die Prinzipien der Chirurgie (1786) einen Patienten mit dem Zustand beschrieb. Die erste Beschreibung einer Familie mit HME wurde 1814 von Boyer veröffentlicht., 1825 wurde eine zweite Familie mit HME beschrieben.
HME ist mit einer Funktionsverlustartmutation in den Tumorsuppressorgenen Exostosin-1 und -2 (EXT1 und EXT2) verbunden, die für die Synthese von Heparansulfatproteoglykanen (HSPG) verantwortlich sind, was zu HSPG-Mangel und anschließender Entwicklung multipler Osteochondrome führt.
Die meisten Osteochondrome, einzeln oder mehrfach, entstehen aus Röhrenknochen und sind metaphysisch lokalisiert., Multiple epiphyseale Dysplasie und Dysplasie Epiphysealis hemimelica (DEH), auch Trevor-Krankheit genannt, sind autosomal dominante Zustände, bei denen die Chondrome aus der Epiphyse entstehen und Gelenkprobleme verursachen.
Komplikationen von Osteochondromen umfassen Frakturen, knöcherne Deformitäten, neurologische und vaskuläre Verletzungen, Bursa-Bildung und maligne Transformation. Fortschritte haben zum Verständnis der molekularen und genetischen Grundlagen von HME beigetragen (siehe die Bilder unten).
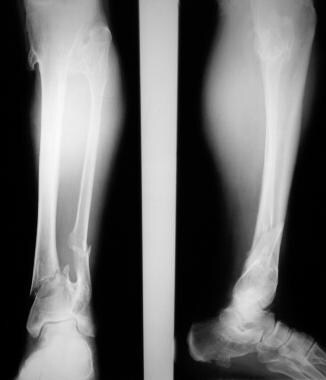 Mehrere osteochondromatosis., Frakturen der unteren Tibia und Fibula als Komplikation erblicher multipler Exostosen. Beachten Sie die Osteochondrome, die das Kalkaneum und den oberen und unteren Teil der Tibia und Fibula betreffen.
Mehrere osteochondromatosis., Frakturen der unteren Tibia und Fibula als Komplikation erblicher multipler Exostosen. Beachten Sie die Osteochondrome, die das Kalkaneum und den oberen und unteren Teil der Tibia und Fibula betreffen. 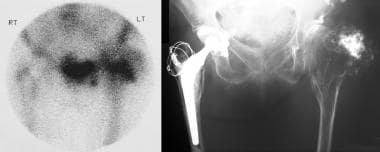 Osteochondrom mit maligner Degeneration. Einfache Röntgenaufnahme des Beckens bei einer 68-jährigen Frau, die einen schmerzhaften Klumpen über dem linken Trochanter hatte. Beachten Sie die sklerotische Exostose, die sich aus dem linken größeren Trochanter ergibt. Technetium-99m (99mTc) – Diphosphonatszintigramm (links) zeigt eine intensive Aktivität im Bereich des linken größeren Trochanters. Bei der Operation (rechts) wurde die Läsion als ein niedriggradiges Chondrosarkom diagnostiziert, das einem Osteochondrom überlagert war.,
Osteochondrom mit maligner Degeneration. Einfache Röntgenaufnahme des Beckens bei einer 68-jährigen Frau, die einen schmerzhaften Klumpen über dem linken Trochanter hatte. Beachten Sie die sklerotische Exostose, die sich aus dem linken größeren Trochanter ergibt. Technetium-99m (99mTc) – Diphosphonatszintigramm (links) zeigt eine intensive Aktivität im Bereich des linken größeren Trochanters. Bei der Operation (rechts) wurde die Läsion als ein niedriggradiges Chondrosarkom diagnostiziert, das einem Osteochondrom überlagert war., Obwohl weniger als 5% der solitären Osteochondrome aus der Wirbelsäule stammen, wurde in über 50% der Fälle über die Inzidenz von spinalen Osteochondromen bei Patienten mit HME berichtet. Wirbelsäulenläsionen haben eine Vorliebe für die hinteren Elemente der Hals-oder Brustwirbelsäule. Während sich die meisten symptomatischen spinalen Exostosen langsam entwickeln, kann die neurologische Verschlechterung schnell sein.
Bari et al beschreiben die Kompression der Rückenwirbelsäule als sekundär zur intrathekalen Exostose in Verbindung mit hereditären multiplen Exostosen. Der Patient präsentiert mit Rückenmarkskompression., Die Dekompression wurde durchgeführt und die Beschwerden der Myelopathie wurden verbessert.
Bevorzugte Untersuchung
Einfache Radiographie bleibt die Untersuchung der Wahl bei der Bewertung von Osteochondromen, und es kann die einzige bildgebende Studie sein, die erforderlich ist. Die radiologischen Erscheinungen von Osteochondromen sind normalerweise charakteristisch.
El-Fiky et al untersuchten die anteroposterioren radiographischen Merkmale von 36 Hüften (18 Patienten im Alter von 2-28 Jahren) mit HME und fanden heraus, dass Osteochondrome am häufigsten im Femur und dann im Ilium lokalisiert waren., Von den 18 Patienten waren 15 asymptomatisch und 3 hatten Schmerzsymptome. Keine der Läsionen war bösartig. Coxa Valga war in 32 Hüften vorhanden; ein abnormaler Reimer-Migrationsprozentsatz in 26; ein abnormaler scharfer acetabulärer Winkel in 17; ein abnormaler Mittenkantenwinkel in 12; ein abnormaler Schenkelhalsschaftswinkel in 32; und degenerative Veränderungen in 6. Die Autoren stellten fest, dass subluxierte Hüften einer frühen Operation unterzogen werden sollten, insbesondere bei Kindern und symptomatischen Erwachsenen.,
Computertomographie (CT) Scanning ist besonders nützlich bei der Beurteilung von Osteochondromen im Becken, Schulter oder Wirbelsäule. Mit Spiral-und Multisection-CT-Scanning lassen sich hervorragende Rekonstruktionen in verschiedenen Ebenen formatieren, ohne den Patienten einer weiteren Strahlenbelastung auszusetzen.
In einer Studie an 12 Patienten mit einer osteokartilagen Läsion, die Fluorodeoxyglucose (FDG) PET-CT-Studie unterzogen, Purandare et al.fanden heraus, dass Ganzkörper-FDG PET-CT hilfreich bei der Identifizierung maligner Transformation von Osteochondromen war., Es gab eine moderate bis hohe FDG-Aufnahme bei 7 Patienten, die histopathologische Hinweise auf eine sarkomatöse Transformation zum Chondrosarkom Grad II hatten, und es gab einen Fokus einer sehr intensiven FDG-Aufnahme bei 1 Patienten mit einem dedifferenzierten Chondrosarkom; Eine niedriggradige FDG-Aufnahme trat bei 4 Patienten mit der Diagnose gutartiger osteokartilaginöser Läsionen auf. Darüber hinaus wurde eine FDG-Aufnahme in einem asymptomatischen Osteochondrom beobachtet, wobei ein Chondrosarkom des Grades II in der Histopathologie identifiziert wurde.,
Die Sonographie kann bei der Beurteilung der knorpeligen Kappe und der mit Osteochondromen verbundenen Komplikationen wie arterieller oder venöser Thrombose, Aneurysma-und Pseudoaneurysma-Bildung und Bursitis verwendet werden.
Die Magnetresonanztomographie (MRT) ist nützlich, um die Kontinuität des Elternknochens mit dem kortikalen und medullären Knochen in einem Osteochondrom zu beurteilen. Knorpel in der Kappe hat eine hohe Signalintensität bei T2-gewichteten Spin-Echo-MRT-Scans., Diese Eigenschaft ermöglicht die Messung der Kappe, was eine wichtige Überlegung bei der malignen Transformation ist. Die MRT liefert auch Informationen über Entzündungen bei reaktiver Bursa-Bildung, Impingementsyndromen sowie arteriellen und venösen Blutungen. Diese Studie ist die Methode der Wahl zur Beurteilung der Kompression des Rückenmarks, der Nervenwurzeln und der peripheren Nerven.
Die Arteriographie bleibt der Kriterienstandard für die Darstellung des Gefäßverschlusses sowie der Aneurysma-und Pseudoaneurysma-Bildung. Es ist ein wesentlicher Bestandteil der vaskulären Intervention., Vaskuläre Komplikationen können als Folge von Osteochondromen auftreten, insbesondere wenn eine Knochenläsion um das Knie auftritt. In dieser Situation wird die Arteriographie als wesentlich für die Planung einer chirurgischen Behandlung angesehen. Effektive diagnostische Bildgebung ist ein Schlüssel zur frühen operativen Entfernung von Sarkomen. Angiographie wurde auch verwendet, um maligne Transformation zu beurteilen; Angiogramme können Neovaskularität und das wahre Ausmaß der Krankheit darstellen. Falsch-negative Angiogramme sind bei echten und falschen Aneurysmen möglich, da ein laminierter Thrombus entlang der Wand liegen und das Aneurysma teilweise füllen kann., In solchen Fällen kann sich ein Sonogramm als unschätzbar erweisen.
Einschränkungen der Techniken
Keine der beschriebenen Bildgebungstechniken ist zuverlässig bei der Unterscheidung eines gutartigen Osteochondroms von einer sarkomatösen Transformation.
Obwohl einfache Röntgenaufnahmen ein hervorragendes Mittel zur Darstellung der Knochenpathologie sind, liefern sie keine zuverlässigen Informationen über benachbarte Weichteilgewebe (wie Sehnen -, Gefäß-oder neurologische Beteiligung) oder über Bursa Entzündung., Einfache Röntgenaufnahmen reichen möglicherweise auch nicht aus, um Bilder von Osteochondromen mit komplexen Knochen wie der Wirbelsäule bereitzustellen.
Die Sonographie kann Informationen über die Knorpelkappe liefern, nicht jedoch über den darunter liegenden Knochen in einem Osteochondrom. Auch die Sonographie bleibt bedienerabhängig.
Bei CT-Scans kann die Strahlenbelastung bei Jungen von Nachteil sein, insbesondere wenn bei der Aufarbeitung von hereditären multiplen Exostosen (HME) oder sarkomatöser Transformation mehrere Untersuchungen erforderlich sein können.,
Die Angiographie ist invasiv und aufgrund des bei diesem Verfahren verwendeten jodierten Kontrastmittels besteht die Gefahr einer Anaphylaxie und Nierentoxizität.
Die MRT ist teuer, hat eine begrenzte Verfügbarkeit und kann nicht bei klaustrophobischen Patienten und bei Patienten mit bestimmten Arten von Herzklappen, chirurgischen Clips oder anderen ferromagnetischen Fremdkörpern durchgeführt werden.
Das Scannen von Radionukliden hat eine hohe Empfindlichkeit, aber eine geringe Spezifität. Es ist auch teuer und hat eine begrenzte Verfügbarkeit., Radionuklide sind nicht zuverlässig bei der Unterscheidung zwischen einem gutartigen Osteochondrom und einem Chondrosarkom.
Schreibe einen Kommentar