13th Annual Pharma Report
Schauen Sie sich die anderen Artikel in dieser Ausgabe:
Steroid Wars: Neue Medikamente Herausforderung, Alte Gewohnheiten
Ändern Sie Ihre Glaukom-Therapie: Wann, Warum und Wie
Tun & Don ‚ TS der Oralen Medikation (CE)
Für Patienten mit trockenen Augen-Krankheit (DED), Behandlungsmöglichkeiten waren einmal beschränkt zu künstlichen Tränen, warme Kompressen und gelegentliche off-label-steroid., Während einige von ihnen helfen, Symptome zu lindern, tun sie wenig, um die Krankheit wirklich zu bewältigen, besonders wenn sie sich verschlimmert. Für Patienten, die nicht mehr mit diesen Hausmitteln zu Hause behandelt werden können, zeigen neue Untersuchungen eine Kaskade von Entdeckungen sowohl in der Diagnose als auch in der Behandlung.
Optiker können diese Patienten heute mit verschreibungspflichtigen topischen und oralen entzündungshemmenden Medikamenten, Point-of-Care-Behandlungen, Erwärmung und Expression von Drüsen und sogar fortgeschrittenen Optionen wie Fruchtwasser behandeln Membranen. Während diese Fortschritte unseren Patienten einen neuen Blick auf den Augenkomfort bieten, haben Optiker viel mehr zu navigieren., Die Anwendung der am besten geeigneten Behandlung variiert innerhalb der optometrischen Praktiken immer noch stark.3
Obwohl es keinen klaren Konsens über die Verschreibung von Medikamenten für trockene Augen gibt, kann das Verständnis, wie diese Medikamente wirken, Ärzten helfen, ein effektives Management für jeden Patienten anzupassen.
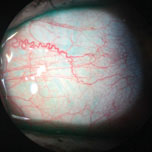
Die entzündeten Blutgefäße dieses Patienten können ohne lebenswichtige Farbstoffe gesehen werden. Foto: Vin Dang, OD. Zum Vergrößern auf Bild klicken.,
Der Verlust der Homöostase
Bei der Behandlung von DED-Patienten können rechtzeitige und effektive Optionen durch die Notwendigkeit erschwert werden, zugrunde liegende Ätiologien genau zu erkennen und zu identifizieren. Im Jahr 2017 hat die Tear Film and Ocular Surface Society (TFOS) mit ihrem zweiten Dry Eye Workshop Report (DED II) ein neues Licht auf die DED geworfen. Diese Forschung rekapituliert DED als multifaktoriellen Zustand, der durch einen Verlust der Homöostase des Tränenfilms gekennzeichnet ist und von Augensymptomen begleitet wird, die zu Instabilität und Hyperosmolarität des Tränenfilms führen.,1 Dies stellte das alte Paradigma auf den Kopf, DED entweder als wässrig-defizientes trockenes Auge (ADDE) oder verdampfendes trockenes Auge (EDE) zu kategorisieren. Mit den Schlussfolgerungen des DED II werden diese nicht mehr als vollständig getrennte Augenoberflächenzustände betrachtet, da Forscher festgestellt haben, dass bis zu 70% der DED-Patienten gemischte Ätiologien haben.2 An der Spitze dieses Verlustes der Homöostase steht eine Entzündung.,
Der TFOS DEWS II-Bericht lehrte uns auch: „In der DED wird angenommen, dass Tränenhyperosmolarität eine Kaskade von Signalereignissen in Oberflächenepithelzellen aufbaut, die zur Freisetzung von Entzündungsmediatoren und Proteasen führt. Solche Mediatoren sollen zusammen mit der Tränenhyperosmolarität selbst Becherzellen-und Epithelzellverlust und Schädigung der Epithelglykokalyx verursachen. Die Schädigung wird durch Entzündungsmediatoren aus aktivierten T-Zellen verstärkt, die an die Augenoberfläche rekrutiert werden., Das Nettoergebnis ist die charakteristische punktierte Epitheliopathie von DED und eine Tränenfilminstabilität, die irgendwann zu einem frühen Tränenfilmbruch führt. Diese Trennung verschlimmert und verstärkt die Hyperosmolarität der Träne und vervollständigt den Teufelskreis der Ereignisse, die zu Augenoberflächenschäden führen.“1 Dieser Teufelskreis ist ein gemeinsamer Weg, in den alle Formen der DED eintreten, unabhängig von der Ätiologie.
Entzündung
Auf der Augenoberfläche führt die akute Phase der Entzündung zur Degranulation von Mastzellen und zur anschließenden Freisetzung von Histamin und Phospholipiden., Die Entzündungsreize initiieren auch den Abbau der Zellmembran über Phospholipase A2 und führen anschließend zur Bildung von Arachidonsäure (AA). Letzteres wird durch 5-Lipoxygenase (LOX)-und Cyclooxygenase-Isoenzyme (COX-1/COX-2) metabolisiert, was zur Rekrutierung weißer Blutkörperchen und zur Bildung von Prostaglandinen bzw.Diese Prostaglandine spielen eine Rolle bei der Schmerzreaktion und erhöhen die Gefäßpermeabilität.,
Eine der vielen Auswirkungen dieser Kaskade ist die Produktion und Freisetzung von entzündlichen Zytokinen wie Interleukin-1 (IL-1), Tumornekrosefaktor-alpha (TNF-a), Interleukin-6 (IL-6) und Matrix-Metalloproteinasen (MMPs) durch die Augenoberflächenepithelzellen.1.5 Dies führt zur Aktivierung von Antigen-präsentierenden Zellen und zu einer erhöhten Expression von Adhäsionsmolekülen wie interzellulärem Adhäsionsmolekül-1 (ICAM-1) und Selectinen durch das Bindehautgefäßendothel.5 Dies erleichtert die Rekrutierung zusätzlicher Entzündungszellen an die Augenoberfläche.,
Chronische Entzündung beinhaltet die Verarbeitung von Antigenen durch okuläre Antigen-präsentierende Zellen und naive T-Zellen. Grundierte CD-4-T-Zellen haften am aktivierten vaskulären Endothel und gelangen in das Augengewebe. Zytokine, die von aktivierten T-Zellen wie Interferon Gamma (IFN-Y) produziert werden, verstärken die Immunantwort, indem sie die Adhäsionsmolekülexpression durch okuläre Blutgefäße erhöhen.5 Arachidonsäuremetaboliten wie Leukotriene und Prostaglandine sind aktiv an der Entwicklung entzündlicher Erkrankungen beteiligt.,4
Wenn wir die Bedeutung und Komplexität von Entzündungen in der DED erkennen, haben wir die Möglichkeit, Lücken oder Überlappungen in der Behandlung zu identifizieren, vorausgesetzt, wir können feststellen, wo jedes Rezept entlang der Kaskade passt.
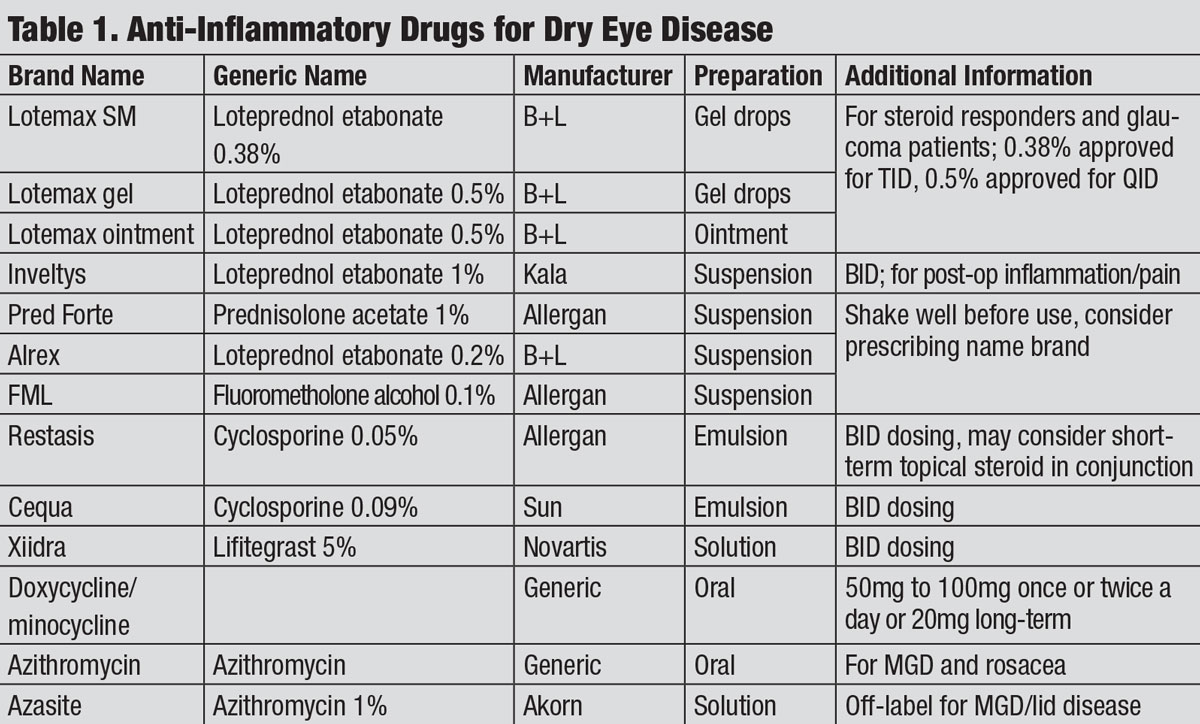
Entzündungshemmende Medikamente bei Erkrankungen des trockenen Auges. Klicken Sie zum Vergrößern auf Tabelle.
Kortikosteroide
Diese topischen Medikamente stimulieren die Produktion eines Glykoproteins namens Lipocortin., Gebildetes Lipocortin hemmt die Aktivität der Phospholipase A2, die Arachidonsäure freisetzt und letztendlich zur Bildung von Prostaglandinen und Thromboxan A2. 6 führt, hemmt auch die Bildung von IL-1, ICAM-1, MMPs und Zytokinen.6 Diese Wirkungen erzeugen entzündungshemmende und immunsuppressive Wirkungen auf lokalisierter Ebene, da Steroide sowohl den LOX-als auch den COX-1/COX-2-Weg der Entzündungskaskade blockieren, die Vasodilatation, die Gefäßpermeabilität und die Stabilisierung der Zellmembranen verringern.,7
Klinische Studien zeigen signifikante Verbesserungen bei Patienten mit mittelschwerer bis schwerer ADDE mit Verbesserungen der Hornhautfärbung und der allgemeinen Injektion.6 Infolgedessen sind diese Medikamente oft hochwirksame kurzfristige entzündungshemmende Optionen für Patienten mit Augenoberflächenentzündung.
Die Wahl des am besten geeigneten Kortikosteroids für Ihren Patienten erfordert Kenntnisse sowohl des Wirkmechanismus des Medikaments als auch Ihres Patienten., Aus klinischer Sicht hat Loteprednol zahlreiche ophthalmische Indikationen und ist auch in einer Vielzahl von Formulierungen erhältlich, was es zu einer flexiblen Option für Ärzte macht.8
Neue Versionen der topischen Arzneimittelabgabe für Loteprednol tragen ebenfalls zur Attraktivität bei. Lotemax SM Gel (Loteprednol 0.38%, Bausch + Lomb) verwendet Submikronpartikel, um die Arzneimittelauflösung in den Tränen zu verbessern, was die transkorneale Penetration im Vergleich zu Lotemax 0.5% Geltropfen erhöht und eine stärkere Haftung an der Augenoberfläche ermöglicht.,9 Darüber hinaus wird Lotemax SM auch mit einer niedrigen Dosis Benzalkoniumchlorid (BAK) und bei TID-Dosierung konserviert, wodurch die Belastung einer bereits beeinträchtigten Augenoberfläche verringert wird. Aus diesem Grund ist Lotemax SM neben weniger unerwünschten Nebenwirkungen (erhöhter IOP und subkapsulärer Katarakt) ein gutes kurzfristiges entzündungshemmendes Mittel für Patienten, die an begleitender DED und Glaukom leiden.
Obwohl es nicht von der FDA für das DED-Management zugelassen ist, wurde es als Off-Label-Behandlung für viele Patienten mit trockenem Auge verwendet, basierend auf dem Konsens von Peer-Review-Fachliteratur.,
Eine weitere Loteprednol-Option ist Inveltys (Loteprednol-Etabonatsuspension 1%, Kala), das Loteprednol an ein schleimdurchdringendes Nanopartikel bindet, um die Penetration und Konzentration des Arzneimittels im Augengewebe zu verbessern.10 Schließlich gibt es, obwohl noch nicht von der FDA zugelassen, eine weitere Loteprednol-Option, KPI-121 0.25% (Loteprednoletabonatsuspension 0.25%, Kala), die speziell für Anzeichen und Symptome von DED zugelassen wäre.11
Außerhalb von Loteprednol gibt es viele alternative Optionen zur Behandlung von Augenoberflächenentzündungen, einschließlich FML (Fluorometholon ophthalmic Suspension).,25%, 0,1%, Allergan) oder Prednisolonacetat 0,12%. Diese sind in generischen Formulierungen erhältlich und können im DED-Management wirksam sein, zumal sie weniger kosten als Markengegenstücke.
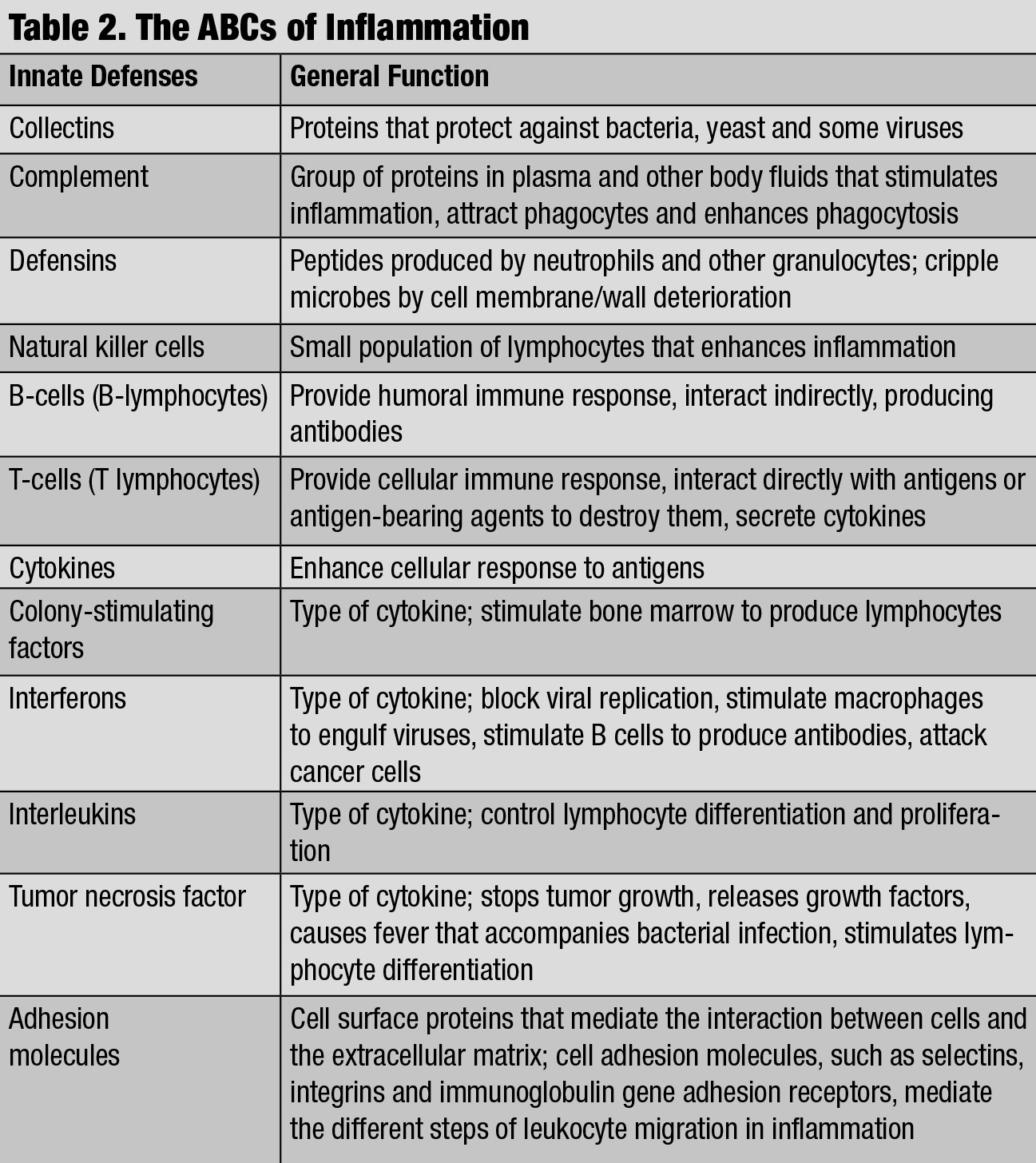
das ABC Der Entzündung. Klicken Sie zum Vergrößern auf Tabelle.
Cyclosporin-Immunmodulatoren
Restase (Cyclosporin Eine 0,05% ige Emulsion, Allergan) ist ein Immunmodulator, der auf T-Zellen im Tränenfilm, in der Bindehaut und in der Hornhaut einwirkt und seit 2003 für den Augengebrauch erhältlich ist.,12 Cyclosporin A (CsA) unterdrückt Entzündungen durch Bindung an das Protein Cyclophilin, was letztendlich zur Verringerung der Interleukin-2 (IL-2)-Formulierung und zur Unterdrückung der T-Zell-Aktivierung führt. lL-2 wird von T-Helferzellen sezerniert und stimuliert die Proliferation von zytotoxischen T-Zellen und zusätzlichen T-Helferzellen.12,13
Da CsA die weitere Aktivierung von T-Zellen stoppt, aber nicht auf bereits aktive T-Zellen abzielt, kann es zu keiner unmittelbaren Verbesserung der DED-Zeichen kommen. Aus diesem Grund verschreiben Kliniker häufig eine kurze Dosis Kortikosteroide zu Beginn der Restauration., Eine zusätzliche Quelle der Nichteinhaltung des Patienten ergibt sich aus dem Fahrzeug der Arzneimittelabgabe. CsA 0,05% erfordert eine Suspension in einem Emulgator wie Glycerin oder Rizinusöl, da es selbst eine schlechte Wasserlöslichkeit aufweist. Diese Suspension trägt zu einigen Nebenwirkungen wie brennendem Stechen und Hyperämie bei.13
Cequa (Cyclosporin 0.09% ophthalmic solution, Sun Ophthalmics) wurde 2018 von der FDA zugelassen und trat kürzlich in den ophthalmischen Markt ein.14 Dosierung mit nanomicellarer Technologie (Ncell, Sun Ophthalmics), um Löslichkeitsprobleme mit CsA 0 zu vermeiden.,05%, Cequa zielt darauf ab, dem Auge die höchste Konzentration von CsA auf dem Markt zu bieten.14 Nanomikellen besitzen sowohl hydrophile als auch hydrophobe Eigenschaften, was ihre Fähigkeit verbessert, das Augenepithel bei minimaler Reizung oder Wirkstoffabbau effektiv zu durchdringen.14 Mit einem ähnlichen Nebenwirkungsprofil wie die Restase muss gesehen werden, wie die Patientenkonformität auf das höhere Konzentrationsniveau von Cyclosporin reagiert und ob eine gleichzeitige Steroidanwendung zur wirksamen Linderung der Symptome erforderlich ist.,
Andere Immunmodulatoren
Xiidra (lifitegrast ophthalmic solution 5%, Novartis) kam 2016 auf den Markt und ist derzeit die einzige zugelassene Behandlung für Anzeichen und Symptome von DED.Ähnlich wie Cyclosporin hemmt Xiidra auch den T-Zell-vermittelten Entzündungsweg, indem es die Rekrutierung und Aktivierung der Augenoberfläche verhindert. Xiidra blockiert jedoch die Wechselwirkung zwischen Lymphozytenfunktions-assoziiertem Antigen 1 (LFA-1) und interzellulärem Adhäsionsmolekül 1 (ICAM-1).,16
Das Blockieren dieser Wechselwirkung von LFA-1 mit T-Zellen und ICAM-1 reduziert die T-Zell-Aktivierung und-migration vom Blutgefäß zur Augenoberfläche sowie die Sekretion mehrerer proinflammatorischer Zytokine (z. B. IL-1, TNF-a, IFN-Y) und reduziert Entzündungen.17 Klinische Studien mit Lifitegrast zeigten eine statistisch signifikante Verbesserung der Anzeichen und Symptome von DED.17 Bei der konservierungsmittelfreien Dosierung sind die häufigsten Nebenwirkungen Brennen, Unschärfe bei Instillation und Dysgeusie., Aus pharmakologischer Sicht sind die Entzündungsmediatoren immer noch auf der Augenoberfläche vorhanden, wenn Xiidra eingeleitet wird, und ein Steroid könnte immer noch verwendet werden, um den Patientenkomfort zu verbessern. Davon abgesehen werden viele Patienten erfolgreich mit Xiidra als Erstlinientherapie oder Stand-Alone-Behandlung behandelt.
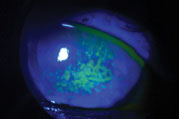
Die Natriumfluoresceinfärbung zeigt, dass die Hornhautoberfläche dieses Patienten durch eine Erkrankung des trockenen Auges beeinträchtigt wird. Foto: Vin Dang, OD. Zum Vergrößern auf Bild klicken.
Antibiotika
Orale Tetracyclin-und Tetracyclinderivate (z.,, Doxycyclin, Minocyclin) kann zur Behandlung von DED-assoziierten Erkrankungen wie Rosazea, Blepharitis und Meibom-Drüsenfunktionsstörungen angewendet werden. Diese Breitbandantibiotika regulieren Lipide und hemmen die bakterielle Proteinsynthese sowie entzündungshemmende Eigenschaften.2 Untersuchungen zeigen, dass sie die MMP-und Phospholipase A2-Aktivität verringern sowie die Produktion von Entzündungsmediatoren wie IL-1 und TNF-a reduzieren können, was zu einer verringerten Reizung und einer verbesserten Tränenfilmstabilität führt.,2 Diese Eigenschaften machen sie zu einer attraktiven Option für die kurzfristige Behandlung von Augenentzündungen oder langfristig in einer niedrigeren Dosis mit minimalen Nebenwirkungen.2
Eine weitere antibiotische Option für die Behandlung ist orales Azithromycin, da die entzündungshemmenden Eigenschaften helfen, sowohl die Entzündung zu kontrollieren, indem sie entzündungshemmende Zytokine als auch die Bakterienflora hemmen.2,18 Obwohl es keine allgemeine Vereinbarung über die Dosierung gibt, kann eine kürzere Behandlung mit 250 mg bis 500 mg über fünf Tage bei der Rosacea-Behandlung wirksam sein.,18 Wenn es darum geht, eine Verschreibungsentscheidung für eine orale Behandlung zu treffen, betrachten Sie Azithromycin als erste Option, sofern nicht anders kontraindiziert. Eine 2019 veröffentlichte Studie zeigte, dass die orale Azithromycin-Wirksamkeit oralem Doxycyclin zur Behandlung der Dysfunktion der Meibom-Drüse überlegen war, wenn Dosierung und Dauer berücksichtigt wurden.19
Azasit (Azithromycin ophthalmic solution 1%, Akorn) wurde von der FDA für bakterielle Konjunktivitis zugelassen, wurde jedoch für die Off-Label-Behandlung von Meibom-Drüsenfunktionsstörungen und EDE gut vertragen., Neben der Abnahme der Entzündungsmediatoren und der Unterdrückung proinflammatorischer Mediatoren zeigt die Forschung, dass topisches Azithromycin das Lipidverhalten von Meibom-Drüsensekreten verbessern kann.20 Noch keine Forschung zeigt einen Nutzen für die Kombination von systemischen und topischen Antibiotika zur Verbesserung der DED-Behandlung.
Wie neuere Forschungen zeigen, ist DED komplex und herausfordernd. Bevor ODs damit beginnen kann, es zu verwalten, benötigen sie ein klares diagnostisches Verständnis der Augenoberfläche des einzelnen Patienten., Dies bedeutet, alle gleichzeitigen Augenerkrankungen sowie systemische Faktoren zu identifizieren, die die Krankheit verschlimmern können.
Bei der Bestimmung der Behandlung müssen Kliniker Osmolarität, Entzündung, Behandlungsgeschichte und Augenoberflächenfärbung berücksichtigen. Unter Verwendung dieser Indikatoren sollten Optiker jedoch eine Therapie mit trockenen Augen verschreiben, die spezifische Maßnahmen entlang der Entzündungskaskade einschließt, insbesondere zu Beginn der Krankheitsdarstellung. Darüber hinaus kann die Annäherung an die Behandlung und das Management mit Flexibilität diesen Patienten auf lange Sicht mehr dienen., Obwohl Off-Label-Optionen, betrachten TID oder QID CsA Dosierung, Verschreibung von begleitenden entzündungshemmenden Behandlungen wie Restasis und Xiidra, oder eine CsA-Behandlung zusammen mit oralen Antibiotika, um effektiv zu behandeln und zu verwalten Patientenzeichen und Symptome. Die Verwendung mehrerer Therapien und Modalitäten zur frühzeitigen Behandlung von Symptomen kann diesen zusätzlichen Vorteil bieten.
Letztendlich ist die Aufklärung der Patienten und die Betonung der Bedeutung des lebenslangen Managements für die DED unerlässlich., Es wird gute Tage und schlechte Tage geben, sowie bessere und schlechtere Jahreszeiten der DED, und Managementänderungen sind nicht immer Rückschläge im Krankheitsverlauf.
Dr. Grant ist ein klinischer Ausbilder am Southern College of Optometry in Memphis, Tennessee,.
Schreibe einen Kommentar