Von Marissa Heflin
 Skalierung, Haarausfall, Papeln, Pusteln und epidermalen Kragen. Alle sind klinische Anzeichen, die auf Hundepyodermie hinweisen. Der Täter mag auf den ersten Blick klar erscheinen; Tierärzte müssen jedoch das Gesamtbild betrachten, um das unterstreichende Problem anzugehen.
Skalierung, Haarausfall, Papeln, Pusteln und epidermalen Kragen. Alle sind klinische Anzeichen, die auf Hundepyodermie hinweisen. Der Täter mag auf den ersten Blick klar erscheinen; Tierärzte müssen jedoch das Gesamtbild betrachten, um das unterstreichende Problem anzugehen.
Es ist wichtig, zuerst die Bedeutung von Pyodermie zu verstehen, insbesondere in Bezug auf die Tiefe der Infektion, sagt Elizabeth Layne, DVM, Dipl. ACVD, klinischer Ausbilder an der Universität von Wisconsin-Madison, School of Veterinary Medicine., Die häufigste Form der Pyodermie ist die oberflächliche bakterielle Follikulitis, eine bakterielle Infektion des oberen Teils des Haarfollikels, die durch Staphylococcus pseudintermedius verursacht wird.
Es können tiefe bakterielle Infektionen (wie Schwellungen, Knötchenläsionen und nässende Drainagebahnen) auftreten, aber das ist ein anderer diagnostischer und therapeutischer Ansatz, fügt Dr. Layne hinzu.
Oberflächliche bakterielle Pyodermie ist fast immer sekundär zu einer Art von Hautanomalie wie atopischer Dermatitis. Andere Hauterkrankungen (z., flohallergie (Dermatitis, Talgdrüsenadenitis oder primäre Seborrhoe) kann auch zu oberflächlicher Pyodermie führen, bemerkt Layne. Systemische Erkrankungen oder Immunstörungen können auch zu oberflächlicher bakterieller Pyodermie führen.
Da Pyodermie häufig einen anderen Zustand maskiert, kann es zu einem Teufelskreis kommen, wenn das unterstrichene Problem nicht identifiziert wird.
„Tierärzte erkennen häufig die Anzeichen einer Infektion und behandeln sie mit Antibiotika und/oder topischen Desinfektionsmitteln, aber da die zugrunde liegende Haut oder systemische Anomalie nicht behandelt wird, kehrt die Pyodermie zurück, wenn die Behandlung abgebrochen wird“, sagt Layne., „Malassezia, die Hautkommenshefe, kann zusammen mit Staphylokokken problematisch sein, daher muss die Hefeinfektion zusätzlich zur bakteriellen Infektion erkannt und behandelt werden.“
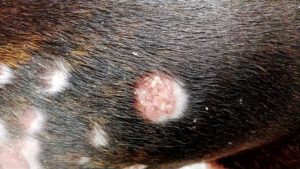
Die Zytologie ist laut Becky Valentine, DVM, Dipl., ACVD, der VCA Calgary Animal Referral and Emergency Center in Calgary, Alberta, Kanada.
„Die Zytologie ist ein einfaches und schnelles Diagnosewerkzeug, das für die Diagnose von Pyodermie unerlässlich ist“, sagt Dr. Valentine. „Sobald eine Diagnose gestellt ist, sollte eine geeignete antimikrobielle Therapie eingeleitet werden. Untersuchung, warum der Patient Pyodermie entwickelt sollte eingeleitet werden.,“
Wie in den veröffentlichten Richtlinien der International Society for Companion Animal Infectious Diseases (ISCAID) beschrieben, ist die topische Therapie die erste Verteidigungslinie zur Behandlung von lokalisierten und leichten Fällen von oberflächlicher bakterieller Pyodermie, sagt Catherine Outerbridge, DVM, MVSc, Dipl. ACVD, Dipl. ACVIM (klein-Tier innere Medizin), Präsident der American Academy of Veterinary Dermatology (AAVD) und professor für klinische Dermatologie an der University of California, Davis.
Topische Therapien können in verschiedenen Formen vorliegen, z. B. Sprays, Mousses oder Tücher mit Desinfektionsmitteln.,
„Es gibt eine Reihe von Unternehmen, die ständig neue topische Behandlungen entwickeln, und normalerweise können sie einige In-vitro-Daten zur Abtötung von Bakterien und Hefen liefern“, sagt Layne. „Es gibt auch einige Studien zur Restaktivität von Shampoos, die zeigen, dass in bestimmten Shampoos gewaschene Hundehaare das Bakterienwachstum auch nach dem Abspülen des Shampoos weiterhin hemmen.“
Pflege sollte nicht übersehen werden.,
„Bäder zweimal pro Woche mit einem Shampoo, das zwei Prozent Chlorhexidin und zwei Prozent Miconazol enthält, sowie die tägliche Anwendung von zwei Prozent Chlorhexidinlösung für vier Wochen haben sich als ebenso wirksam erwiesen wie systemische Antibiotika“, sagt Layne. „Wenn die Infektion fokal ist, kann dieses Regime fokal angewendet werden.“
Die Entscheidung, Topicals im Vergleich zu systemischen Antibiotika zu verabreichen, ist ein klinisches Urteil“, sagt Valentine. Zu berücksichtigende Faktoren sind die Einhaltung der Eigentümer, die Zusammenarbeit der Patienten sowie der Grad der Infektion und des Pruritus.,
„Es kommt sehr häufig vor, dass Bakterien auftauchen, die gegen systemische antimikrobielle Mittel resistent sein können“, sagt Michael Rossi, DVM, Dipl. ACVD, Direktor für klinische Studien an der Coastal Veterinary Dermatology & Ear Clinic in Houston und Konferenzsprecher für Ceva Animal Health. „Aus diesem Grund sollten wir nicht vergessen, die systemische Therapie mit topischen Behandlungen zu koppeln. Dies kann die Entwicklung einer erhöhten Antibiotikaresistenz verringern., Es gibt mehrere topische Verbindungen wie Chlorhexidin, Natriumhypochlorit und Phytosphingosin, die eine gute Wirksamkeit gegen antimikrobielle resistente Bakterien gezeigt haben.“
Curve ball
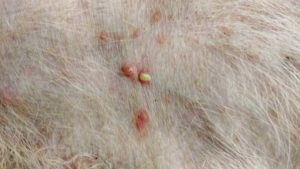
Das Spielfeld für die Pyodermiebehandlung wird etwas durcheinander gebracht, sobald die Antibiotikaresistenz den Hügel erreicht hat.,
„Das Auftreten von Bakterienstämmen in der Veterinärmedizin, die gegen praktisch alle antimikrobiellen Mittel resistent sind, hat den Umgang mit Pyodermie als Praktiker kompliziert“, sagt Dr. Rossi. „Ein Teil davon wurde durch den Transfer traditioneller Resistenzgene realisiert, während sich immer mehr Forschung auf die Fähigkeit der Mikrobe konzentriert, einen wirksamen, reifen Biofilm zu produzieren.“
Rossi sagt, er ermutigt Praktiker immer früher als später zur Kultur und verwendet antimikrobielle Mittel für geeignete Stärken und Zeitlängen.,
„Der größte Risikofaktor für die Entwicklung einer antimikrobiellen Resistenz ist der Einsatz von Antibiotika in den letzten sechs bis 12 Monaten“, sagt Outerbridge, der feststellt, dass bis zu 40 Prozent der Hautinfektionen bei UC Davis durch resistente Staphylokokken verursacht werden.
Betrachten Sie dieses Szenario: Ein Hund bekommt wiederkehrende Hautinfektionen, wird aber nicht richtig ausgewertet, um den zugrunde liegenden Grund für die Infektion zu bestimmen. Dieser Hund, Outerbridge weist darauf hin, wird wahrscheinlich wiederholte Kurse von Antibiotika erhalten. Dies wiederum erhöht das Risiko, resistente Hautinfektionen zu entwickeln.,
„Mit dem Anstieg von Methicillin-resistenten Staphylococcus pseudintermedius und anderen resistenten Hautpathogenen ist es unerlässlich, dass wir alle eine gute antimikrobielle Betreuung verwenden“, sagt Valentine. „Dazu gehört, wann immer möglich nach topischen antimikrobiellen Behandlungen zu greifen.“
Wenn systemische Antibiotika ausgewählt werden, sollten die Ärzte sicherstellen, dass das richtige Antibiotikum in der richtigen Dosis und Dauer verabreicht wird“, fügt Valentine hinzu.
„Im Allgemeinen sind die Cephalosporine oder Clavulansäure-Amoxicillin eine gute erste Wahl“, sagt Layne., „Wenn diese bei einer angemessenen Dosis und Behandlungsdauer nicht wirksam sind, sollte eine aerobe Bakterienkultur durchgeführt werden, bevor erraten wird, welche Antibiotikaklasse wirksam sein könnte.“
 Mit dem Anstieg der Antibiotikaresistenz gab es ein erneutes Interesse an Staphylokokken-Bakterinen und an Staphylococcus aureus Phagen-Lysat-Behandlungen, so Layne.,
Mit dem Anstieg der Antibiotikaresistenz gab es ein erneutes Interesse an Staphylokokken-Bakterinen und an Staphylococcus aureus Phagen-Lysat-Behandlungen, so Layne.,
Staphylococcus aureus phagen-Lysat ist ein Impfstoff zur Behandlung von rezidivierender Hundepyodermie und verwandter Staphylokokken-Überempfindlichkeit oder polymikrobiellen Hautinfektionen mit Staphylokokken-Komponente.
Laut David Ganfield, PhD, Mitinhaber von Delmont Laboratories, ist der Impfstoff keine primäre Behandlung zur Beseitigung der Infektion, sondern eine Behandlung, die ein Wiederauftreten verhindert.
„behandelt das Immunsystem des Hundes durch Hautinjektion“, sagt Dr. Ganfield und fügt hinzu, dass das Produkt gleichzeitig mit topischen Behandlungen oder Antibiotika verabreicht werden kann.,
Die Home-Run-Nachricht, nach Feldexperten: Erstens, seien Sie vernünftig bei der Verwendung von oralen Antibiotika. Und zweitens, bestimmen Sie die zugrunde liegenden Krankheiten, die für bakterielle Hautinfektionen prädisponieren, und behandeln Sie diese.
„Wenn wir alle unseren Einsatz systemischer antimikrobieller Mittel reduzieren können, werden wir einen Schritt zur Verringerung der ständig wachsenden Bedrohung durch resistente Infektionen unternehmen“, sagt Valentine.
Schreibe einen Kommentar